急性冠状动脉综合征患者经皮冠状动脉介入治疗后的血脂变化与冠状动脉非靶病变进展的关系
2018-06-30马茜张琳琳王建龙王志坚赵迎新周玉杰
马茜,张琳琳,王建龙,王志坚,赵迎新,周玉杰
经皮冠状动脉介入治疗(PCI)是目前治疗动脉硬化性心血管疾病(ASCVD)的一种重要手段。术后患者药物治疗不规范,常常导致动脉粥样硬化进展,需要再次进行PCI。低密度脂蛋白胆固醇(LDL-C)是导致ASCVD进展的重要原因。LDL-C水平的增加与冠状动脉斑块发生、发展的关系已被证实[1-3]。尽管多部血脂异常管理相关指南及专家共识均指出:对于冠心病患者,尤其是PCI术后的患者,LDL-C应控制在合理范围[4-6]。但是,在临床实践中,由于患者医药知识匮乏、药物不良反应、个体经济条件、医患沟通障碍等诸多因素,患者用药依从性不理想,危险因素的达标率更为堪忧。本文回顾性分析PCI后的急性冠状动脉综合征(ACS)患者血脂控制情况,旨在探明血脂控制对冠状动脉非靶病变进展的影响,从而为PCI后患者的血脂管理及调脂治疗提供依据。
1 资料与方法
研究对象:选择首都医科大学附属北京安贞医院于2013-01至2016-12期间因ACS住院行冠状动脉造影显示多支血管病变,其中单支血管病变(靶病变)狭窄>75%,对该单支血管行PCI,其余非靶病变狭窄程度均<50%,并于6~24个月内,因胸痛症状再次入院的3 071例患者。排除标准:(1)合并其他影响血脂代谢的疾病如肾病综合征、甲状腺功能异常、恶性肿瘤等;(2)资料不全,包括入院前血脂信息不明及出院后失访患者。根据再次住院时的冠状动脉造影三维重建定量分析(QCA),将上述患者分为A、B两组:A组为非靶病变进展患者(病变狭窄程度由原来的<50%增加至>75%)共计1 541例,B组非靶病变无进展患者(病变狭窄程度<75%) 共计1 530例。
临床资料采集:回顾性分析研究对象的资料,包括性别、年龄、血压、冠心病家族史、合并糖尿病、高血压、高脂血症、吸烟史、是否需用他汀类药物及使用剂量等情况。所有入选患者于两次入院时均空腹采集外周静脉血,检测总胆固醇(TC)、甘油三酯(TG)、LDL-C、高密度脂蛋白胆固醇(HDL-C)、高敏C反应蛋白(hs-CRP)和血尿酸等指标。冠状动脉病变情况在住院行冠状动脉造影后,进行SYNTEX评分,两位医生独立评分,取平均值,同时收集非靶病变的分布情况及狭窄程度。
低密度脂蛋白胆固醇达标判断标准:LDL-C的目标值:在《2016 欧洲心脏病学会(ESC)/ 欧洲动脉粥样硬化学会(EAS)血脂异常管理指南》[4]和《中国成人血脂异常防治指南(2016年修订版)》[5]两部指南中,均将冠状动脉血运重建患者定义为极高危患者,并制定了如下血脂目标:极高危患者LDL-C应 <1.8 mmol/L,若 LDL-C 基线在 1.8~3.5 mmol/L,LDL降幅应至少减少50%。LDL-C达标率=(<1.8 mmol/L患者+LDL下降幅度>50%的患者)/患者总数。
统计学方法:采用SPSS 22.0 软件分析数据。计量资料用±s表示,两组间比较采用独立样本t检验,分类变量以百分比(率)表示,组间差异比较采用卡方检验。非靶病变进展的影响因素分析采用Logistic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者两次住院的临床资料比较(表1)
第1次住院时两组的临床资料比较:A组患者1 541例,男性患者1 196例,占77.6%,平均年龄(62.29±9.54)岁;B组患者1 530例,男性患者1 158例,占75.68%,平均年龄(62.36±9.81)岁。两组的高脂血症、高血压、吸烟、糖尿病、冠心病家族史的比例以及首次冠状动脉SYNTAX评分、非靶病变分布及狭窄程度、首次住院时的收缩压、舒张压、hs-CRP、血尿酸及血脂水平、第1次住院时均采用他汀调脂治疗以及他汀剂量差异均无统计学意义(P>0.05)。
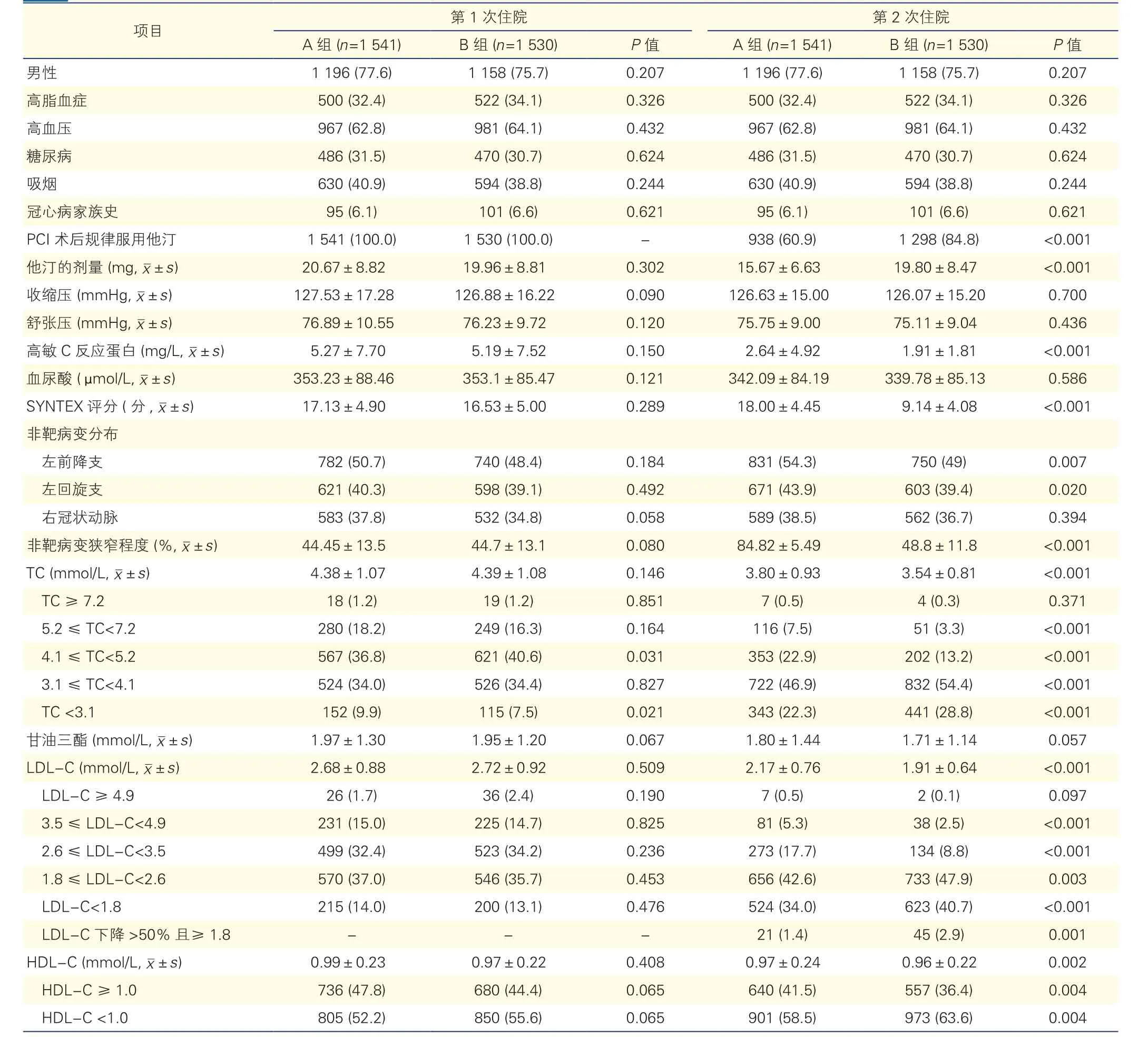
表1 两组患者两次住院临床资料比较[例(%)]
第2次住院时两组患者各项指标的变化:A组患者中有60.9%仍然规律服用他汀,而B组患者中有84.8%规律服用他汀,差异有统计学意义(P<0.001),且B组患者服用的平均他汀剂量显著大于A组[(19.80±8.47) mg vs (15.67±6.63) mg,P<0.001];A 组患者 SYNTEX 评分显著高于 B 组[(18.00±4.45)分 vs(9.14±4.08)分,P<0.001];A组患者的非靶病变的狭窄程度显著高于B组[(84.82±5.49)% vs (48.8±11.8)%,P<0.001]; B组患者的LDL-C水平显著低于A组[(1.91±0.64)mmol/L vs(2.17±0.76) mmol/L,P<0.001];B 组患者的TC较A组低[(3.54±0.81) mmol/L vs (3.80±0.93)mmol/L,P<0.001]。
两组之间两次住院血脂指标分布的比较:A组与B组在第1次住院时血脂水平分布相似, A组LDL-C<1.8的患者为215例(14.0%),B组为200例(13.1%),差异无统计学意义(P=0.476)。而第2次住院时,两组患者的各项血脂指标分布率除极少数指标外,均有显著差异,B组患者的血脂控制好于A组。A组LDL-C<1.8的患者仅为524例(34%),第2次住院较第1次住院LDL-C下降超过50%的患者为21例(1.4%);B组LDL-C<1.8的患者提升到623例(40.7%),第2次住院较第1次住院LDL-C下降超过50%的患者为45例(2.9%),因此B组患者LDL-C总达标率为43.66%,A组患者LDL-C总达标率为35.37%,显著低于B组(P<0.001)。
2.2 两组患者的两次住院血脂变化幅度的比较(表2)
B组患者两次住院TC、TG及LDL-C的降低幅度较A组大。与第1次住院时相比,在第2次住院时B组患者TC和TG降幅分别为(0.85±0.81)mmol/L和(0.24±1.58)mmol/L, 显 著 大 于 A组(P<0.001)。B组患者两次住院LDL-C的降幅为(0.81±0.76)mmol/L,显著大于 A 组(P=0.039)。
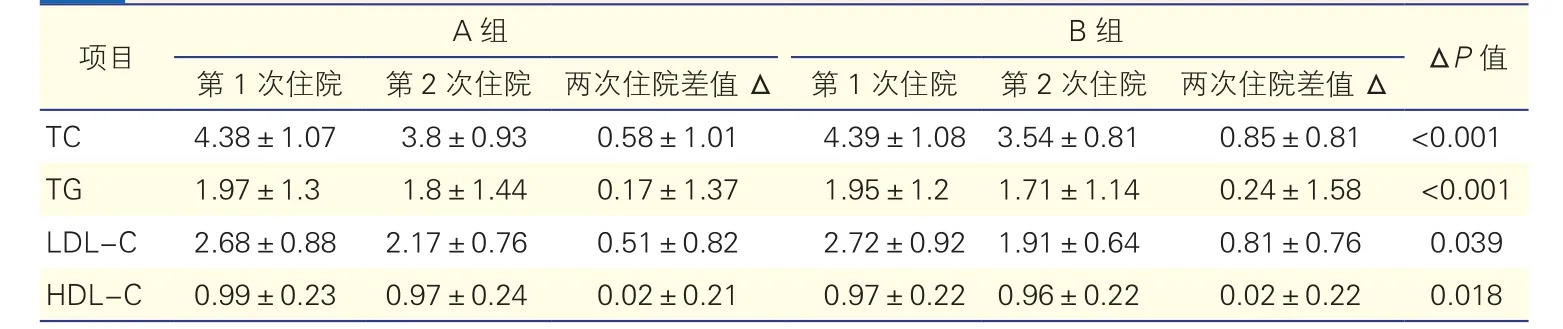
表2 两组患者的两次住院血脂变化幅度的比较(mmol/L)
2.3 非靶病变进展的多因素Logistic回归分析(表3)
按是否非靶病变进展作为二分类变量,以年龄、糖尿病、高血压病、吸烟、冠心病家族史、高脂血症为自变量。对变量采用多因素Logistic 逐步回归分析,采用后退法,每次排除最不显著的一个变量,纳入及排除标准分别为P<0.05 及P>0.1。结果显示年龄、糖尿病、高血压病、吸烟、冠心病家族史、高脂血症均与非靶病变进展无明显相关。第2次住院高LDL-C水平与非靶病变进展明显相关,为其独立危险因素(OR=1.686,P<0.001),而PCI术后规律他汀服用率也与非靶病变进展明显相关,为其保护因素(OR=0.275,P<0.001)。
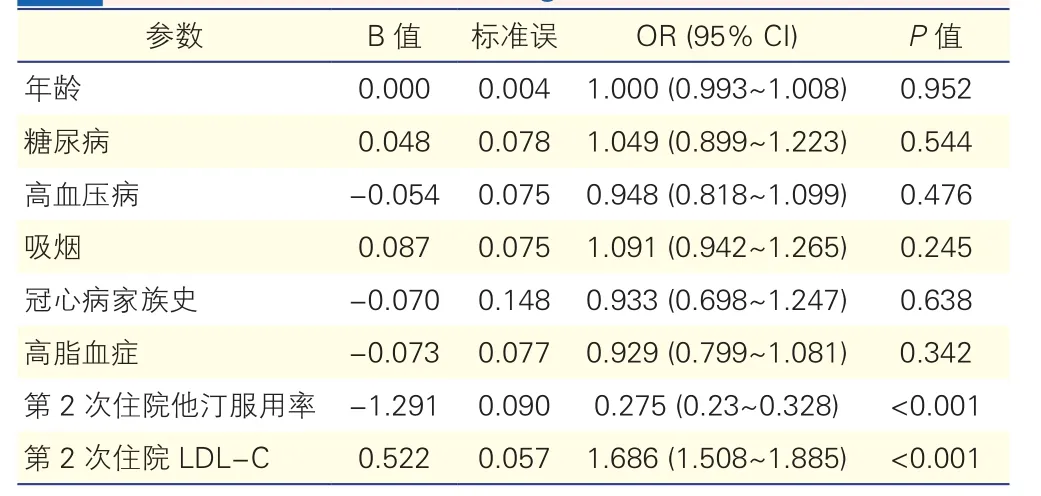
表3 非靶病变进展的多因素Logistic回归分析
3 讨论
大量研究证实对PCI后患者定期随访,健康教育,戒烟,合理、规律有效的药物治疗以及坚持长期的治疗性生活方式改变将降低再发心血管事件风险,从而改善长期预后[7-11]。其中,PCI后规律用药是心脏康复非常重要的环节。本研究发现,非靶病变进展的患者在在第1次住院时LDL水平与非靶病变进展患者相似,LDL达标率也相似,但第2次住院时的数据分析显示,非靶病变进展的患者的降脂治疗依从性较非靶病变无进展者差,继续服用他汀药物的比例显著低于非靶病变无进展者,非靶病变无进展者的LDL水平显著低于非靶病变进展者,非靶病变无进展者的LDL-C达标率显著高于非靶病变进展者。非靶病变无进展者患者TC和TG的降幅也显著大于非靶病变进展者。本研究与国内多项研究结果类似[12,13],血脂控制不佳是PCI后冠状动脉非靶病变进展的原因之一。患者的血脂控制不佳,可能与患者重视程度不够,依从性差以及患者对药物疗效反应性不佳造成。
LDL-C是冠心病和缺血性脑卒中的独立危险因素之一,同时LDL-C也是动脉粥样硬化斑块进展的独立危险因素之一,LDL-C每降低1%,动脉粥样硬化发生的危险性就下降2%~3%[14]。2016年欧洲心脏病学会(ESC)联合欧洲动脉粥样硬化学会(EAS)共同发布了《2016 ESC/ EAS 血脂异常管理指南》[4],同年中国成人血脂异常防治指南修订联合委员会也发布了《中国成人血脂异常防治指南(2016年修订版)》[5]。指南强调了降低LDL-C 的核心地位,并且再次设定了目标值。ESC血脂指南首次在危险分层之后,提出按基线LDL-C水平进一步确定其控制目标值,进一步强化提升降脂策略的地位。将极高危患者的LDL-C降至1.8 mmol/L以下是必须要实现的一个基本目标。如果患者可以耐受,还应该将LDL-C降低至更低的水平。
IMPROVE-IT研究和FOURIER研究将LDL-C向更低的水平推进,他汀联合依折麦布将LDL-C水平降低至1.4 mmol/L,他汀联合前蛋白转化酶枯草溶菌素-9(PCSK-9)抑制剂将LDL-C降低至0.78 mmol/L,研究证实将LDL-C降至很低的水平不仅有效,而且安全[15,16]。PRECISE-IVUS 等多项研究发现,将LDL-C降低到很低的水平(1.8 mmol/L)以下后,动脉粥样硬化斑块可能停止进展,甚至出现实现逆转。因此,近日美国内分泌医师协会(AACE)与美国内分泌学会(ACE)联合颁布了《2017 AACE/ACE血脂异常管理与动脉粥样硬化疾病预防》,采用了更积极的降脂标准,对于极高危患者,如进展期ASCVD,包括LDL-C<1.8 mmol/L但仍持续存在的不稳定性心绞痛;ASCVD合并3或4期慢性肾脏病、糖尿病或杂合子家族性高膽固醇血症;早发ASCVD家族史者,推荐LDL-C治疗目标为<1.4 mmol/L[6]。
总之,目前冠心病血运重建术后患者的LDL-C达标情况仍不乐观。临床上应根据影响其术后LDL-C达标的相关因素,加强对此类患者的随访及血脂管理,增强患者的健康教育,加强对血脂、血压和血糖的监控,从而有效提高极高危人群的LDL-C达标率,减缓非靶病变进展,从而改善他们的临床预后。
[1]Kashiyama K, Sonoda S, Otsuji Y. Reconsideration of secondary risk management strategies in patients with ischemic heart disease[J]. J UOEH, 2017, 39(1): 11-24. DOI: 10. 7888/juoeh. 39. 11.
[2]Biondi-Zoccai G, Mastrangeli S, Romagnoli E, et al. What we have learned from the recent meta-analyses on diagnostic methods for atherosclerotic plaque regression[J]. Curr Atheroscler Rep, 2018,20(1): 2. DOI: 10. 1007/s11883-018-0709-y.
[3]Bergheanu SC, Bodde MC, Jukema JW. Pathophysiology and treatment of atherosclerosis : Current view and future perspective on lipoprotein modification treatment [J]. Neth Heart J, 2017, 25(4): 231-242. DOI:10. 1007/s12471-017-0959-2.
[4]Catapano AL, Graham I, De Backer G, et al. 2016 ESC/EAS guidelines for the management of dyslipidaemias[J]. Eur Heart J, 2016, 37(39):2999-3058. DOI: 10. 1093/eurheartj/ehw272.
[5]中国成人血脂异常防治指南修订联合委员会. 中国成人血脂异常防治指南(2016年修订版)[J]. 中国循环杂志, 2016, 31(10): 937-953. DOI: 10. 3969/j. issn. 1000-3614. 2016. 10. 001.
[6]Jellinger PS, Handelsman Y, Rosenblit PD, et al. American Association of Clinical Endocrinologists and American College of Endocrinology guidelines for management of dyslipidemia and prevention of cardiovascular disease [J]. Endocr Pract, 2017, 23(4): 479-497. DOI:10. 4158/EP171764. APPGL.
[7]Rossini R, Olrona Visconti L, Musumeci G, et al. A multidisciplinary consensus document on follow-up strategies for patients treated with percutaneous coronary intervention [J].Catheter Cardiovasc Interv,2015, 85(5): E129-139. DOI: 10. 1002/ccd. 25724.
[8]Martynova VV, Andreev DA, Doletskiĭ AA, et al. Early physical rehabilitation after elective percutaneous coronary interventions during incomplete revascularization: exercise regimen calculation by ergospirometry [J]. Ter Arkh, 2013, 85(9): 23-28.
[9]Sochor O, Lennon RJ, Rodriguez-Escudero JP, et al. Trends and predictors of smoking cessation after percutaneous coronary intervention from Olmsted County, Minnesota, 1999 to 2010 [J]. Am J Cardiol, 2015,115(4): 405-410. DOI: 10. 1016/j. amjcard. 2014. 11. 020.
[10]Peterson JC, Link AR, Jobe JB, et al. Developing self-management education in coronary artery disease [J]. Heart Lung, 2014, 43(2): 133-139. DOI: 10. 1016/j. hrtlng. 2013. 11. 006.
[11]Pogosova N, Saner H, Pedersen SS, et al. Psychosocial aspects in cardiac rehabilitation: from theory to practice. a position paper from the cardiac rehabilitation section of the European Association of Cardiovascular Prevention and Rehabilitation of the European Society of Cardiology [J]. Eur J Prev Cardiol, 2015, 22(10): 1290-1306. DOI:10. 1177/2047487314543075.
[12]杨良宝, 张琦炎, 庄武, 等. ACS 患者PCI 术后低密度脂蛋白胆固醇达标率及其影响因素[J]. 中国高等医学教育, 2016, 1(1): 131-132. DOI: 10. 3969/j. issn. 1002-1701. 2016. 01. 068
[13]梁穗, 李自成, 张涛. PCI 术后再次住院男性冠心病患者血脂达标的情况[J]. 中国老年学杂志, 2015, 35(16): 4502-4503. DOI: 10.3969/j. issn. 1005-9202. 2015. 16. 036.
[14]Grundy SM, Bilheimer D, Chait A, et al. Summary of the second report of the national cholesterol education program (NCEP) expert panel on detection evaluation and treatment of high blood cholesterol: in adults(Adult Treatment Pane II) [J]. JAMA, 1993, 268: 3015-3023.
[15]Giugliano RP, Wiviott SD, Blazing MA, et al. Long-term safety and efficacy of achieving very low levels of low-density lipoprotein cholesterol:a prespecified analysis of the IMPROVE-IT trial [J]. JAMA Cardiol, 2017,2(5): 547-555. DOI: 10. 1001/jamacardio. 2017. 0083.
[16]Bonaca MP, Nault P, Giugliano RP, et al. Low-density lipoprotein cholesterol lowering with evolocumab and outcomes in patients with peripheral artery disease: insights from the FOURIER trial (further cardiovascular outcomes research with PCSK9 inhibition in subjects with elevated risk) [J]. Circulation, 2018, 137(4): 338-350. DOI: 10.1161/CIRCULATIONAHA.117.032235.
