75岁以上高龄患者非体外循环下冠状动脉旁路移植术围术期事件对生存率的影响
2018-06-30张国栋陈彧范桄溥高卿董穗欣刘刚陈生龙孙文强
张国栋,陈彧,范桄溥,高卿,董穗欣,刘刚,陈生龙 ,孙文强
冠状动脉(冠脉)疾病(CAD)的发病率随年龄的增长而增加,由于诊断技术的提高,诊断为 CAD并且需要外科干预的患者在增加[1,2]。高龄患者除器官储备功能较低,有较多合并症外,冠脉多为复杂病变,手术风险大,术后恢复困难[3,4]。但由于外科手术、麻醉和重症监护等技术水平的提高减少了院内死亡率,冠脉旁路移植术(CABG)已成为治疗高龄CAD患者的安全有效的方法[1,5-7]。非体外循环由于在降低相关并发症的优势突出,美国胸外科医师学会发布了目前全球最大的一组体外循环CABG与非体外循环CABG(OPCAB)对比的注册登记研究,结果表明,OPCAB的术后死亡、脑卒中、急性肾功能不全、其他重大并发症及术后住院时间均较低,并且高危组患者获益更明显[8,9]。本研究目的为分析>75岁高龄患者行OPCAB的生存情况及围术期事件对生存率的影响。
1 资料与方法
一般资料:选取北京大学人民医院心脏外科2001-01至2012-12收治的、年龄>75岁行单纯OPCAB患者233例,男性173例(74.25%);平均年龄(77.1±2.3)岁,体重指数(24.2±3.1)kg/m2。入选标准:(1)单纯 OPCAB;(2)初次手术;(3)年龄 >75岁。排除标准:(1)计划或术中转体外循环下手术;(2)急诊抢救手术。
手术方法:常规气管插管静吸复合麻醉。胸部正中切口,锯开胸骨,打开心包显露心脏,肝素1 mg/kg行全身肝素化,使用胸骨牵开器和局部心肌固定器固定靶血管,切开冠脉,使用冠脉内分流栓创造吻合部位的无血手术野,保证吻合期间的远端血流灌注。根据患者血管条件采用胸廓内动脉、大隐静脉、桡动脉等作为血管移植物。
研究终点与相关定义:(1)研究终点为死亡;(2)终点事件:为围术期死亡及随访期全因死亡。(3)相关定义:急诊手术:即入院24 h内行的择期手术;急诊抢救手术:即因循环不稳定、恶性心律失常等而被迫行的抢救性手术;术后脑卒中:术后发生的急性起病,迅速出现并持续24 h以上的局限性或弥漫性脑功能缺失征象并结合计算机断层摄影术(CT)确诊的脑血管事件;术后恶性心律失常:是指短时间内引起血流动力学障碍,需要紧急处理的心律失常,包括恶性室性心律失常(恶性室性早搏、阵发性室性心动过速、心室颤动)。
分组:研究影响围术期死亡的危险因素时按围手术期是否发生死亡分为两组,围术期死亡组(n=15)和生存组(n=218)。研究影响长期生存的危险因素时将生存组218例患者,根据随访时是否发生死亡分为随访死亡者(n=97)和随访生存者(n=121)。
随访方法:出院后1个月、半年、1年时对患者进行随访,此后每年随访1次。随访通过门诊复查、电话随访、信函等方式进行,将死亡作为终点事件,包括心脏相关死亡和非心原性死亡。以失访、目前仍然生存为截尾数据。
统计学方法:采用SPSS 22.0统计学软件对数据进行分析,正态分布的计量资料用平均值±标准差表示,非正态分布的计量资料用中位数表示,计数资料用频数和百分比表示。计量资料的组间比较应用t检验。计数资料的组间比较采用卡方检验或Fisher精确概率检验。将性别(男)、高血压病、糖尿病、既往脑梗死、术前肌酐>133 μmol/L、术前心律失常(主要包括房性心动过速、心房颤动、三度房室阻滞及起搏心律)、慢性阻塞性肺疾病、周围血管疾病、纽约心脏协会(NYHA)心功能分级≥Ⅲ级、既往心肌梗死、左心室射血分数≤40%、左主干病变、急诊手术(入院24 h内手术)、术后心房颤动、术后恶性室性心律失常(心室纤颤、室性心动过速)、呼吸机辅助时间、重症监护病房(ICU)停留时间等纳入二元Logistic回归分析,筛选影响围手术期死亡的危险因素。在选取上述十七项指标的基础上(既往脑梗死除外), 补充二次开胸、再次气管插管及血管切开两项指标,作为可能影响远期生存率的因素进行单因素回归分析,将P<0.05的变量进一步进行多因素Cox回归分析寻找影响中、远期生存的独立危险因素。P<0.05为差异有统计学意义。
2 结果
两组患者的术前基线资料比较(表1):围术期死亡组较生存组在术前心律失常发生率较高,三支病变患者比例较低,差异均有统计学意义(P均<0.05)。其他基线资料比较差异无统计学意义(P>0.05)。
两组患者手术及术后早期并发症发生率的比较:233例患者急诊手术32例(13.73%);围手术期死亡15例(6.44%),其中6例因呼吸机相关感染进而引发多脏器衰竭。围术期死亡组较生存组术中、术后IABP使用率较高;呼吸机辅助时间、ICU停留时间更长;术后二次开胸、术后再次气管插管或气管切开、术后连续静脉血液滤过应用率、急性心脏事件、脑卒中的发生率更高,差异均有统计学意义(P均< 0.01~0.05, 表 2)。
>75岁的高龄患者行OPCAB围手术期死亡危险因素的二元Logistic回归分析结果(表3):为进一步分析影响围术期死亡的危险因素,进行二元Logistic回归分析结果显示,术前心律失常、呼吸机辅助时间、术中及术后应用IABP辅助、ICU停留时间、再次气管插管及气管切开、二次开胸、术后脑卒中(比值比分别为6.767、1.004、4.292、19.455、1.500、30.000、26.750和5.889)是影响围手术期死亡的危险因素(P均<0.05)。
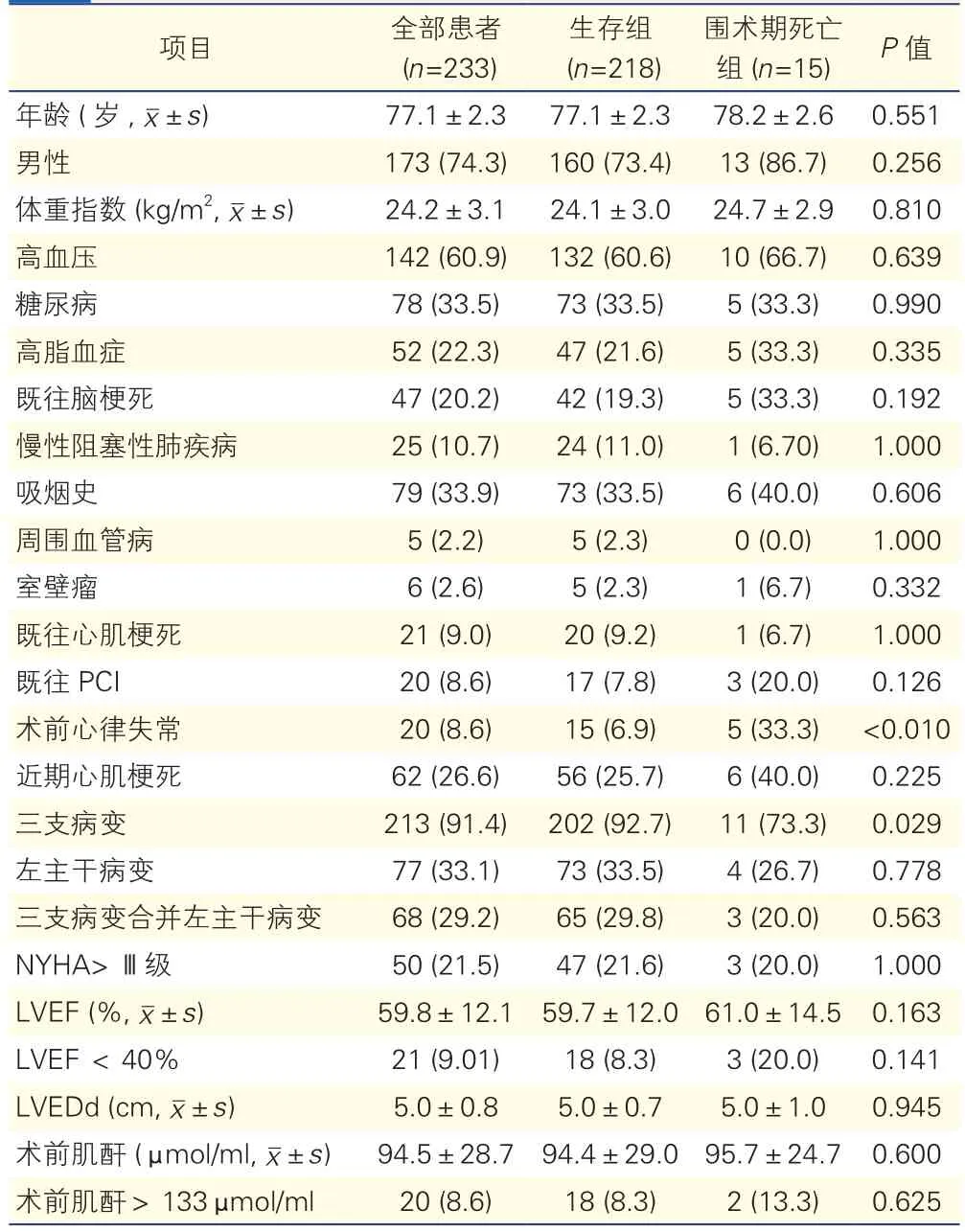
表1 两组患者的术前基线资料比较[例(%)]

表2 两组患者手术及术后早期并发症发生率的比较[例(%)]

表3 >75岁的高龄患者行OPCAB围手术期死亡危险因素的二元Logistic回归分析结果
随访结果:截至2017-05-01,存活组218例患者术后顺利出院,随访时间1~182个月,平均随访时间(92.84±45.52)个月。近期随访(出院1个月内)心绞痛消失率100%。截至末次随访时,生存121例(55.50%),死亡97例(44.50%)。随访存活者121例1、3、5、8、10年的生存率分别为90.99%、87.55%、85.31%、68.93%,56.70%(图1)。
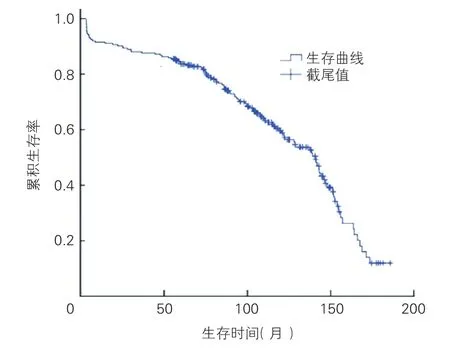
图1 >75岁患者行单纯非体外循环冠状动脉旁路移植术的生存曲线
生存组患者围术期随访资料的比较(表4):单因素分析结果表明,随访死亡者与随访生存者比较,男性患者的比例较高,高血压病的患者比例较低,术前心律失常和再次气管插管或气管切开的发生率较高,差异均有统计学意义(P均<0.05)。
>75岁的高龄患者OPCAB术后远期生存的多因素Cox回归分析结果(表5):为进一步明确影响患者术后远期生存率的独立危险因素,将单因素分析得出的影响远期生存的危险因素纳入多因素Cox回归分析。结果显示,再次气管插管或气管切开(HR =4.387, 95% CI:1.876~10.259 ,P<0.01)是影响远期生存的独立危险因素。

表4 218例生存组患者围术期随访资料的比较[例(%)]

表5 >75岁的高龄患者OPCAB术后远期生存的多因素Cox回归分析结果
3 讨论
OPCAB由于避免了体外循环,减少了手术创伤和全身炎症反应,缩短了术后的恢复时间,近些年备受青睐,研究表明高龄患者行OPCAB的近期效果满意[10,11]。本中心体会是所有常规体外循环下完成的单纯CABG 都可以尝试在非体外循环下完成。特别对于体外循环有顾虑的高危患者, 已证实可以降低其手术死亡率、缩短监护时间和住院时间, 更加充分地体现出这一术式的优势[12]。本研究>75岁的高龄患者中三支病变患者有213例(91.4%),左主干病变77例(33.1%),三支病变合并左主干有68例(29.2%),行OPCAB围术期死亡率为6.44%,与文献报道的3.0%~7.4%一致[13],但远高于本中心所有行OPCAB患者的围术期死亡率1.57%(χ2=26.357,P<0.01)[14],这与高龄患者病变严重、器官储备低下、术前合并症多有关[7]。总体来说,高龄患者行OPCAB,在早期死亡率及并发症方面效果较满意。
围手术期死亡危险因素分析结果表明,术前心律失常(包括房性心动过速、心房颤动、三度房室阻滞及起搏心律)、术中及术后应用IABP辅助、ICU停留时间、呼吸机辅助时间、再次气管插管或气管切开、二次开胸、术后脑卒中是围术期死亡的危险因素。这与Piatek等[15]研究结果一致。高龄患者心功能储备较年轻患者差,左心功能不全比例较高,尽管术中、术后应用IABP辅助可以解决术中循环不稳定以及改善术后心功能不全的问题,且在部分患者中效果显著。但本研究结果提示术中及术后应用IABP辅助发生围术期死亡的危险性增加,分别增加4.292、19.455倍。我们认为术中应用IABP提示患者术前心功能差;术后应用IABP辅助则反映患者术后心功能恢复不好,再血管化治疗效果差,两者均反映患者心功能储备较差,而心功能不全本身就是行OPCAB围术期死亡的危险因素[16]。本研究结果提示术前应用IABP辅助不是围术期死亡的独立预测因素,与既往研究结果一致,对于心功能较差的患者术前应用IABP辅助的患者,一方面能有效改善心肌供血,进而改善患者心功能以提高对手术的耐受程度,从而降低围术期死亡的风险,另一方面可以改善患者心功能,可预防麻醉诱导等所致的低血压诱发的围术期心肌梗死等[17-19]。ICU停留时间、呼吸机辅助时间、再次气管插管或气管切开是围术期死亡的危险因素,尤其是再次气管插管或气管切开,OR值为30.000,院内死亡15例中其中6例因呼吸机相关感染进而多脏器衰竭,与Bainbridge等[20]的研究结果一致。高龄患者由于肺功能储备、机体抗感染免疫力、术后咳痰较年轻人明显降低,肺部感染并发症更高,发生呼吸相关并发症几率更高,因而包括呼吸管理在内的术后ICU管理尤为重要,条件允许下适时脱机,鼓励并协助患者咳痰并及时转出ICU有利于减少围术期死亡的风险,但要避免勉强脱机,以免造成再次气管插管。有研究显示,二次开胸对于围术期死亡的OR值为26.750,9例患者行二次开胸其中6例因引流较多,3例因急性心脏事件再次行CABG,因高龄患者器官储备功能较年轻患者低,对手术创伤打击敏感,二次开胸对于高龄患者影响较大,增加ICU、呼吸机辅助时间等,严重影响患者康复,进而增加围术期死亡风险[15]。术中严密止血显得尤为重要,是避免因止血不确切而致二次开胸的主要预防措施。术后脑卒中是CABG后较严重的并发症, 与患者年龄、升主动脉及颈动脉有无粥样硬化和手术方式等密切相关。有报道60岁以上伴重度升主动脉粥样硬化患者,体外循环下行CABG, 术后脑卒中发生率高达10 .5 %,虽然OPCAB避免了钳夹主动脉明显降低了术后脑卒中的发生率,本研究术后脑卒中9例(3.86%),术后脑卒中对于围术期死亡的OR值为5.889,提示术后脑卒中仍是高龄患者行OPCAB围术期死亡的危险因素,应引起我们足够重视[6]。
本研究的长期生存率满意,1、3、5、8、10年的生存率分别为90.99%、87.55%、85.31%、68.93%,56.70%,与国内外研究结果基本一致。[7,21,22]。进一步的单因素以及多因素分析表明再次气管插管或气管切开(HR=4.387,P<0.010)是影响高龄患者远期生存的独立危险因素。再次气管插管或气管切开既是影响围术期死亡也是影响患者长期生存的危险因素。
本研究是单中心研究,非对照研究。本研究的研究终点为死亡,未对死亡原因进行分类。此外,单纯生存率不能良好地反映手术远期效果。可反映术后生存状态的主要心脑血管不良事件、再血管化事件、生存质量等指标,本研究并未能包括在内。术后随访研究一直是国内临床研究的不足,由于社区医疗和随访体系的不完善,且我中心的患者来自全国各地,术后随访的联络难度较大有关。因此,获得更为详尽的术后指标存在一定难度。
综上所述,高龄患者行OPCAB可以获得良好的治疗效果及远期生存。术前心律失常、术中及术后应用IABP辅助、ICU停留时间、呼吸机辅助时间、再次气管插管或气管切开、二次开胸、术后脑卒中是高龄患者行OPCAB围手术期死亡的预测因素。再次气管插管或气管切开是影响高龄患者行OPCAB术后中远期生存的独立危险因素。
[1]Mortasawi A, Arnrich B, Walter J, et al. Impact of age on the results of coronary artery bypass grafting[J]. Asian Cardiovasc Thorac Ann,2004, 12(4): 324-329.
[2]Moran A, Zhao D, Gu D, et al. The future impact of population growth and aging on coronary heart disease in China: projections from the Coronary Heart Disease Policy Model-China[J]. BMC Public Health,2008, 8: 394. DOI: 10. 1186/1471-2458-8-394.
[3]Natarajan A, Samadian S, Clark S. Coronary artery bypass surgery in elderly people[J]. Postgrad Med J, 2007, 83(977): 154-158. DOI: 10.1136/pgmj. 2006. 049742.
[4]Dhurandhar V, Saxena A, Parikh R, et al. Comparison of the safety and efficacy of On-Pump (ONCAB) versus Off-Pump (OPCAB) coronary artery bypass graft surgery in the elderly: a review of the ANZSCTS Database[J]. Heart Lung Circ, 2015, 24(12): 1225-1232. DOI: 10.1016/j. hlc. 2015. 04. 162.
[5]Scott BH, Seifert FC, Grimson R, et al. Octogenarians undergoing coronary artery bypass graft surgery: resource utilization, postoperative mortality, and morbidity[J]. J Cardiothorac Vasc Anesth, 2005, 19(5):583-588. DOI: 10. 1053/j. jvca. 2005. 03. 030.
[6]Altarabsheh SE, Deo SV, Rababa'a AM, et al. Off-pump coronary artery bypass reduces early stroke in octogenarians: a meta-analysis of 18, 000 patients[J]. Ann Thorac Surg, 2015, 99(5): 1568-1575. DOI:10. 1016/j. athoracsur. 2014. 12. 057.
[7]Budniak W, Buczkowski P, Perek B, et al. Early and long-term results of cardiosurgical treatment of coronary artery disease and aortic stenosis in patients over 80 years old[J]. Kardiochir Torakochirurgia Pol, 2014, 11(3): 246-251. DOI: 10. 5114/kitp. 2014. 45671.
[8]Polomsky M, He X, O Brien SM, et al. Outcomes of off-pump versus on-pump coronary artery bypass grafting: impact of preoperative risk[J]. J Thorac Cardiovasc Surg, 2013, 145(5): 1193-1198. DOI: 10.1016/j. jtcvs. 2013. 02. 002.
[9]Hlavicka J, Straka Z, Jelinek S, et al. Off-pump versus on-pump coronary artery bypass grafting surgery in high-risk patients:PRAGUE-6 trial at 30 days and 1 year[J]. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub, 2016, 160(2): 263-270. DOI: 10.5507/bp. 2015. 059.
[10]Diegeler A, Borgermann J, Kappert U, et al. Off-pump versus onpump coronary-artery bypass grafting in elderly patients[J]. N Engl J Med, 2013, 368(13): 1189-1198. DOI: 10. 1056/NEJMoa1211666.
[11]郑哲, 胡盛寿, 周玉燕. 非体外循环和体外循环下冠状动脉旁路移植术后早中期结果比较[J]. 中国循环杂志, 2005, 20 (4): 300-301.DOI: 10. 3321/j. issn: 1000-3614. 2005. 04. 018.
[12]陈彧, 万峰, 王京生, 等. 70岁及以上老年患者非体外循环冠状动脉旁路移植术[J]. 中华老年医学杂志, 2002, 21(2): 8-11. DOI: 10.3760/j: issn: 0254-9026. 2002. 02. 002.
[13]黄日太, 薛松, 刘沙, 等. 80岁以上高龄患者冠状动脉搭桥术的治疗效果[J]. 中国心血管病研究杂志, 2007, 5(06): 408-410. DOI: 10.3969/j. issn. 1672-5301. 2007. 06. 004.
[14]刘曦, 陈彧, 赵舟, 等. 单中心2 831例非体外循环冠状动脉旁路移植术生存分析: 12年随访结果[J]. 中华外科杂志, 2015, 53(06):436-441. DOI: 10. 3760/cma. j. issn. 0529-5815. 2015. 06. 008.
[15]Piatek J, Kedziora A, Konstanty-Kalandyk J, et al. Risk factors for inhospital mortality after coronary artery bypass grafting in patients 80 years old or older: a retrospective case-series study[J]. Peer J, 2016, 4:e2667. DOI: 10. 5114/kitp. 2014. 45671.
[16]Kolh P, Windecker S, Alfonso F, et al. 2014 ESC/EACTS Guidelines on myocardial revascularization[J]. Eur J Cardiothorac Surg, 2014,46(4): 517-592. DOI: 10. 1016/j. rec. 2014. 12. 006.
[17]Yang F, Wang J, Hou D, et al. Preoperative intra-aortic balloon pump improves the clinical outcomes of off-pump coronary artery bypass grafting in left ventricular dysfunction patients[J]. Scientific Reports,2016, 6(1): 27645. DOI: 10. 1038/srep27645.
[18]Qiu Z, Chen X, Xu M, et al. Evaluation of preoperative intraaortic balloon pump in coronary patients with severe left ventricular dysfunction undergoing OPCAB surgery: early and mid-term outcomes[J]. J Cardiothorac Surg, 2009, 4: 39. DOI: 10. 1186/1749-8090-4-39.
[19]Suzuki T, Okabe M, Handa M, et al. Usefulness of preoperative intraaortic balloon pump therapy during off-pump coronary artery bypass grafting in high-risk patients[J]. Ann Thorac Surg, 2004, 77(6):2056-2059. DOI: 10. 1016/j. athoracsur. 2003. 12. 027.
[20]Bainbridge D, Cheng DC. Early extubation and fast-track management of off-pump cardiac patients in the intensive care unit[J]. Semin Cardiothorac Vasc Anesth, 2015, 19(2): 163-168. DOI: 10.1177/1089253215584919.
[21]郭弈, 任崇雷, 高长青, 等. 75岁以上高龄患者非体外循环下冠脉旁路移植术的远期疗效[J]. 南方医科大学学报, 2017, 37 (01): 75-78. DOI: 10. 3969/j. issn. 1673-4254. 2017. 01. 13.
[22]刘韬帅, 陈宝田, 董然, 等. 高龄患者非体外循环冠状动脉旁路移植术252例临床效果分析[J]. 中华医学杂志, 2016, 96(36): 2903-2905. DOI: 10. 3760/cma. j. issn. 0376-2491. 2016. 36. 012.
