腹腔镜与开腹结肠全(次全)切除术治疗慢传输型便秘的疗效分析
2018-06-29喻学桥曹永磊江从庆钱群刘志苏吴云华丁召刘韦成
喻学桥 曹永磊 江从庆 钱群 刘志苏 吴云华 丁召 刘韦成
慢传输型便秘( slow transit constipation,STC)是一种以结肠运动功能减弱为特征,以排便次数减少、便意下降、排便困难、粪便坚硬等为主要症状的疾病[1]。对于内科保守治疗无效的病人,结肠全(次全)结肠切除术是STC治疗的重要手段之一,已被广大外科医师接受并作为治疗STC的首选手术方式[2]。本研究旨在比较腹腔镜结肠全(次全)切除术和常规开腹结肠全(次全)切除术在治疗STC中的应用,以评价腹腔镜下结肠全(次全)切除术的安全性、有效性与可行性。
资料与方法
一、病例资料
2014年8月至2017年10月武汉大学中南医院结直肠肛门外科运用腹腔镜手术和开腹手术治疗STC病人共66例,其中腹腔镜组35例,开腹手术组31例。腹腔镜组病人中男性4例(11.4%),女性31例(88.6%),开腹组病人中男性3例(9.7%),女性28例(90.3%),两组女性均显著比男性多,符合STC女性病人多发的情况。两组病人在性别、年龄、便秘病程、排便周期、术前Wexner便秘评分(Wexner constipation score,WCS)、术前胃肠生活质量评分(gastrointesfinal quality of life index,GIQLI)上差异均无统计学意义(均P>0.05),见表1。
二、方法
(一)手术适应证
①符合功能性便秘的罗马Ⅳ诊断标准[3];②结肠慢传输试验诊断明确;③肠镜检查排除器质性病变;④严重的症状影响生活质量;⑤经药物保守治疗失败;⑥无精神抑郁等精神症状者。
(二)手术方法
1.腹腔镜全(次全)结肠切除术 (内侧入路) 病人取“人”字位,全身麻醉插管后常规消毒铺巾,于脐上缘置入10 mm穿刺器作为观察孔,建立气腹后,依次在右髂前上棘内侧两横指、平脐水平两侧腹直肌外侧缘、左下腹相当于麦氏点位置分别置入12 mm、5 mm、5 mm、5 mm穿刺器。将小肠推向右上腹,提起乙状结肠系膜,切开两侧腹膜,向下游离结直肠系膜直至骶岬水平,分离结扎肠系膜下动静脉,在左结肠旁沟继续向上游离降结肠系膜左侧缘。头高脚低转换体位后于脐下缘5 cm置入10 mm穿刺器作为观察孔,提起乙状结肠及血管蒂根部离断肠系膜下静脉,向上方沿Toldt间隙进一步游离至胰腺下缘,从降结肠外侧侧腹膜向脾曲裁剪。提起横结肠,在结肠中动脉血管左侧切开横结肠系膜无血管处并向脾曲裁剪。切开左侧胃结肠韧带并向脾曲裁剪完成脾曲及左半横结肠游离。将小肠推向左上腹,提起升结肠系膜,分离并离断回结肠(若行次全切除术则保留回结肠动静脉)及右结肠动静脉。进入右侧Toldt间隙后切开升结肠外侧侧腹膜并向肝区游离。切断右侧胃结肠韧带,裁剪离断横结肠系膜及结肠中动静脉,充分游离升结肠及回盲部。取下腹正中切口长约5 cm,将结肠由腹腔拉出体外。
(1)若行全结肠切除术(回直端端吻合):在回盲瓣处切断回肠,在回肠断端内置入吻合器钉砧并固定,将回肠回纳腹腔后重建气腹,经肛门置入吻合器行体内回肠直肠端端吻合。
(2)若行结肠次全切除术(逆蠕动盲直肠吻合):距回盲瓣5 cm离断升结肠,在骶岬水平离断直肠,在直肠断端内置入吻合器钉砧。切除阑尾,经升结肠断端置入吻合器器身,将盲肠底部与直肠行端端吻合(图1)[4],吻合过程中注意保护好回盲瓣,关闭升结肠断端。
2.开腹结肠全(次全)切除(外侧入路) 病人取“人”字位,全身麻醉插管后常规消毒铺巾,取腹正中约20~25 cm切口逐层进腹,依照乙状结肠、降结肠、结肠脾区、横结肠、结肠肝区、升结肠顺序游离, 依次缝扎切断结肠所属血管。

表1 两组病人术前一般资料比较
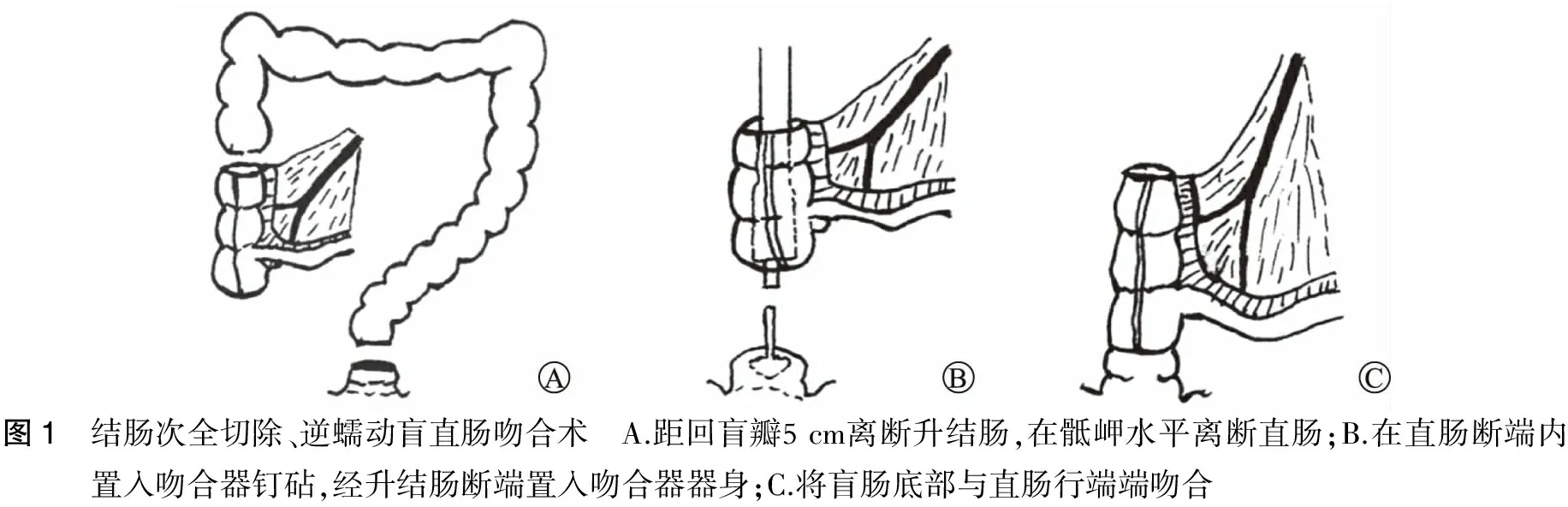
图1 结肠次全切除、逆蠕动盲直肠吻合术 A.距回盲瓣5cm离断升结肠,在骶岬水平离断直肠;B.在直肠断端内置入吻合器钉砧,经升结肠断端置入吻合器器身;C.将盲肠底部与直肠行端端吻合
(1)若行全结肠切除术(回直端端吻合):则在回盲瓣处切断回肠,在回肠断端内置入吻合器钉砧并固定,经肛门置入吻合器行体内回肠直肠端端吻合。
(2)若行结肠次全切除术(逆蠕动盲直肠吻合):则保留回结肠动静脉,距回盲瓣5 cm离断升结肠,在骶岬水平离断直肠,在直肠断端内置入吻合器钉砧。切除阑尾后经升结肠断端置入吻合器器身,将盲肠底部与直肠行端端吻合,吻合过程中注意保护好回盲瓣,关闭升结肠断端。
三、观察指标
记录比较腹腔镜组与开腹组病人术前临床资料、围手术期情况、术后近远期并发症及术后疗效,并采用WCS、GIQLI、病人满意度3项指标进行术后中期随访以评估手术效果。
四、统计学处理
结 果
一、围手术期情况
两组病人均顺利完成结肠全(次全)切除术,腹腔镜组无中转病例,两组均无死亡病例。腹腔镜组手术时间为(186.9±11.3) min,显著长于开腹组的(131.9±12.2) min(P<0.05)。术中出血量腹腔镜组为(53.4±13.2) ml,开腹组为(176±29) ml,差异有统计学意义(P<0.05)。腹腔镜组病人住院时间为(13.8±3.3) d,开腹手术病人住院时间为(16.1±5.2) d,二者差异有统计学意义(P=0.048)。术后通气时间腹腔镜组为(2.4±1.4) d,优于于开腹组的(3.7±1.3) d,两组差异有统计学意义(P<0.05)。
二、并发症
腹腔镜组病人术后并发症如下:小便困难1例,呼吸窘迫1例,肠梗阻4例,电解质紊乱1例,营养不良1例,切口脂肪液化1例。开腹组病人术后并发症如下:泌尿道感染1例,肠梗阻3例,切口感染2例,腹腔出血1例,吻合口狭窄1例,切口疝2例,电解质紊乱1例。腹腔镜组并发症发生率为25.7%(9/35),开腹组并发症发生率为38.7%(12/31),两组差异无统计学意义(P=0.298)。伤口并发症(伤口感染、伤口脂肪液化、切口疝)方面腹腔镜组低于开腹组(P<0.05)。
三、疗效评价
66例病人随访时间为6~44个月,中位随访时间为21个月。术后6个月、12个月、24个月、36个月腹腔镜组随访例数分别为35例、19例、10例、4例,开腹组例数分别为31例、29例、19例、9例。随访资料包括排便次数、WCS、GIQLI和病人满意度情况。
1. 排便次数 两组病人术后6个月、12个月、24个月、36个月排便次数逐渐减少,且两组病人间差异均无统计学意义(均P>0.05),见表2。

表2 两组病人术后各时间点排便次数比较 (次±s)
2.WCS 两组病人术后WCS均较术前(表1)显著降低,且术后6个月、12个月、24个月、36个月逐渐减少,两组病人间差异均无统计学意义(均P>0.05),见表3。

表3 两组病人术后各时间点WCS比较±s)
3.GIQLI 两组病人术后GIQLI均较术前(表1)显著提高,且术后6个月、12个月、24个月、36个月逐渐上升,两组病人间差异均无统计学意义(均P>0.05),见表4。

表4 两组病人术后各时间点GIQLI比较±s)
4.病人满意度 术后6个月、12个月、24个月腹腔镜组满意度分别为94.3%(33/35)、94.7%(18/19)、100%(10/10),开腹组满意度分别为80.6%(25/31)、86.2%(25/29)、89.5%(17/19);术后36个月腹腔镜组病人全部满意(4/4),开腹组病人也全部满意(9/9)。
讨 论
临床上只有少数STC病人需要手术治疗,严格把握STC手术适应证是手术成功的前提和关键,我们中心外科手术治疗STC的适应证包括:①大便次数<2次/周,无便意,腹胀,需靠泻剂维持排便或泻剂无法维持排便者,严重影响生活质量;②便秘症状5年以上,经过2年以上内科治疗无效,有强烈手术愿望者;③排除结直肠器质性病变;④多次胃肠传输试验提示结肠传输功能障碍,无明显胃小肠传输功能障碍;⑤无重度的焦虑、抑郁等精神症状者;⑥无盆底痉挛综合征的证据[4]。
外科手术治疗STC的方式主要有全结肠切除术和结肠次全切术除两种。全结肠切除术适用于全结肠动力障碍的STC病人,可明显改善病人的便秘症状,是美国结直肠外科医师学会推荐的术式[5]。文献报道全结肠切除术术后病人有效率可达80%~100%[6-7]。刘宝华[8]总结了近10年国内外文献报道,发现国内全结肠切除术有效率为92.5%,国外为84.9%。术后长期有效率高、术后复发率低,使全结肠切除术成为最传统有效的外科治疗STC的术式,一直被广泛采用。全结肠切除术的缺点在于并发症较多,包括肠梗阻、顽固性腹泻及排粪失禁。结肠次全切除术由于保留了回盲瓣及盲肠,有助于控制食糜过快进入结直肠,减慢了结直肠的充盈速度,有利于水、电解质、胆盐及维生素等的吸收[9],大大降低了术后腹泻的发生率;由于保留升结肠起始部和大部分的直肠,结直肠的容积增加,可以使容积性控便能力提高;此外,由于在直肠的中上段离断直肠进行吻合可以减少对盆腔自主神经丛的损伤,减少术后尿潴留和性功能障碍的发生率[10],是目前公认的较好术式。
我们的研究结果显示,接受全(次全)结肠切除术的STC病人中,腹腔镜组平均手术时长显著长于开腹组。由于手术平面间隙多,涉及多个视野,术中需多次更换镜头位置,致腹腔镜手术时间长,但也有报道称腹腔镜组与开腹组手术时间差异无统计学意义[11]。随着经验积累和手术器械的发展,腹腔镜技术越来越成熟,手术时间会逐渐缩短。我们对比了腹腔镜组前20例与后15例的手术时间,发现后15例手术时间显著短于前20例。腹腔镜组病人术中出血量少于开腹组,术后通气早于开腹组,差异显著。腹腔镜下视野清晰,使用超声刀或LigaSure相对于开腹手术常用的电刀止血效果及减少肠管组织损伤方面均有显著优势[12],故而腹腔镜组较开腹组出血少,术后通气早。我们在结肠的游离中主要采用内侧入路,基本遵循完整结肠系膜切除(complete mesocolic excision,CME)手术的游离平面,这样可以显著降低结肠系膜游离过程中的出血。腹腔镜组病人平均住院时间显著短于开腹组,腹腔镜手术术后疼痛轻,恢复快,常可早期下床活动,而开腹手术病人切口长,疼痛重,术后胃肠功能恢复慢,导致术后住院时间长。腹腔镜和开腹组病人术后GIQLI较术前均显著提高,WCS均显著降低,且两组间差异无统计学意义,说明腹腔镜与开腹手术治疗STC疗效相当,无论腹腔镜手术还是开腹手术,其肠管切除范围及消化道重建方式是一致的。全组病人手术相关死亡率为0,总体并发症发生率为31.8%,其中腹腔镜组并发症发生率为25.7%低于开腹组的38.7%,但差异无统计学意义。切口并发症发生率腹腔镜组为2.9%,显著低于开腹组12.9%,其原因是腹腔镜手术切口小,对腹壁血管、神经、肌肉损伤小,术后伤口感染、裂开、切口疝发生可能性小。术后肠梗阻发生率腹腔镜组与开腹组差异无统计学意义,与许多报道不符,这可能与以下因素相关:①腹腔镜全(次全)结肠切除术操作复杂,学习曲线长,前期手术操作不熟练;②我中心开腹手术经验多,术中尽可能保留大网膜、侧腹膜和后腹膜,腹膜化及防粘连制剂的使用可减少术后肠粘连的可能性[13]。此外,对于脾曲游离困难(肥胖、脾曲高、粘连重)者,我们认为选用内侧入路、三路包抄的方式进行游离可显著降低脾曲游离并发症并加快手术进程,本研究中,无一例出现脾脏损伤及出血。腹腔镜组病人术后满意度更高,腹腔镜微创技术作为加速康复外科的基础和重要部分,具有疼痛轻、恢复快、住院时间短、伤口美观等优点,符合现代的生物-心理-社会医学模式,近年来单孔腹腔镜技术的发展进一步促进微创技术在STC治疗中的应用[14-16]。
本研究证实腹腔镜结肠全(次全)切除术与传统开腹手术治疗STC同样安全、有效、可行,而且腹腔镜手术创伤小,住院时间短,病人满意度高,相对于开腹手术更有优势,相信随着腹腔镜技术的不断进步,腹腔镜结肠全(次全)切除术将会成为治疗STC的常规手术方式。
1 中国医师协会肛肠医师分会.便秘外科诊治指南(2017).中华胃肠外科杂志,2017,20: 241-243.DOI:10.3760/cma.j.issn.1671-0274.2017.03.001.
2 刘宝华.慢传输型便秘手术方式的选择.中华胃肠外科杂志,2011,14:920-922.DOI:10.3760/cma.j.issn.1671-0274.2011.12.002.
3 Drossman DA,Hasler WL.Rome Ⅳ-Functional GI Disorders: Disorders of Gut-Brain Interaction.Gastroenterology,2016,150: 1257-1261.DOI:10.1053/j.gastro.2016.03.035.
4 江从庆,钱群,艾中立,等.结肠次全切除逆蠕动盲肠直肠吻合术治疗慢传输型便秘的远期疗效.中华外科杂志,2007,45: 1041-1043.DOI:10.3760/j.issn:0529-5815.2007.15.010.
5 Paquette IM,Varma M,Ternent C,et al.The American Society of Colon and Rectal Surgeons’ Clinical Practice Guideline for the Evaluation and Management of Constipation.Dis Colon Rectum,2016,59: 479-492.DOI:10.1097/DCR.0000000000000599.
6 Han EC, Oh HK, Ha HK, et al. Favorable surgical treatment outcomes for chronic constipation with features of colonic pseudo-obstruction.World J Gastroenterol,2012,18:4441-4446.DOI:10.3748/wjg.v18.i32.4441.
7 Sohn G, Yu CS, Kim CW, et al. Surgical outcomes after total colectomy with ileorectal anastomosis in patients with medically intractable slow transit constipation.J Korean Soc Coloproctol,2011,27:180-187.DOI:10.3393/jksc.2011.27.4.180.
8 刘宝华.慢传输型便秘手术方式及其对疗效影响.中国实用外科杂志,2013,33:986-989.
9 钱群,江从庆,何跃明,等.结肠次全切除逆蠕动盲直吻合术治疗特发性慢传输便秘.大肠肛门病外科杂志,2004,10: 258-260.
10傅传刚, 金黑鹰. 慢传输型便秘的术式选择.中国实用外科杂志,2002,22:760-762.DOI:10.3760/cma.j.issn.1673-9752.2014.08.016
11潘涛. 西医结合微创治疗结肠慢传输型便秘的临床分析.中国现代药物应用,2016,10: 63-65.DOI:10.14164/j.cnki.cn11-5581/r.2016.21.039.
12王永涛,张剑涛,袁春华,等.腹腔镜Ligasure血管“直接切割法”结肠次全切除治疗慢传输性便秘疗效观察.中国实用外科杂志,2011,31:1132.
13钱群,江从庆,张亚杰,等.结肠次全切除、逆蠕动盲肠直肠吻合术与结肠全切除、回肠直肠吻合术治疗慢传输型便秘的对比研究.中华外科杂志,2009,47: 1849-1851.DOI:10.3760/cma.j.issn.0529-5815.2009.24.004.
14赵松,王李,童卫东,等.单孔腹腔镜结肠次全切除联合盲肠直肠逆蠕动吻合术治疗慢传输型便秘.中华消化外科杂志,2014,13:650-653.DOI:10.3760/cma.j.issn.1673-9752.2014.08.016.
15Kawahara H,Watanabe K,Ushigome T,et al.Single-incision laparoscopic ileoproctostomy for chronic constipation.Hepatogastroenterology,2012,59:138-140.DOI:10.5754/hge09588.
16龚文敬,赵希忠,任叔阳,等.经脐单孔SILS-Port腹腔镜结肠次全切除术治疗慢传输型便秘10例报告.中国微创外科杂志,2017,17:72-75.
