耳内镜下三种术式治疗儿童分泌性中耳炎的临床效果分析*
2018-06-22王德利张艳芬李国萍房振胜
王德利 张艳芬 陈 安 李国萍 张 岗 房振胜
(泰山医学院附属医院,山东 泰安 271000)
分泌性中耳炎(otitis media with effusion,OME)是一种常见的中耳非化脓性炎性疾病,主要症状为鼓室积液及听力下降。近年来本病发病率有明显增高趋势,尤其在儿童中发病率较高,是致聋的最常见原因之一[1]。积极有效地治疗OME,对防治耳聋、挽救听力有重要的意义。OME有多种手术方式,我们采用耳内镜下鼓膜置管术治疗慢性分泌性中耳炎,并与其余术式比较,以探讨耳内镜下鼓膜置管术的疗效及安全性,现报道如下。
1 资料与方法
1.1 一般资料
2015年1月—2016年6月我院耳鼻咽喉科收治的保守治疗3个月以上无明显疗效的分泌性中耳炎患儿90例(123耳),病程均≥3个月。主要临床表现为对声音反应迟钝或听力减退,部分伴有不同程度耳闷、耳鸣及自听增强。所有患者均经口服抗菌药物、鼻喷激素、粘液促排剂等保守治疗3个月以上,无明显疗效。入组病例随机分为三组。鼓膜置管组共30人(42耳),其中男16例,女14例;年龄3~14岁,平均6岁;病史3~12个月,平均5个月。鼓膜切开组共30人(41耳),其中男17例,女13例;年龄4~13岁,平均6.5岁;病史3~15个月,平均6个月;鼓膜穿刺组共30人(40耳),其中男17例,女13例;年龄3~12岁,平均5.5岁;病史3~12个月,平均4个月。三组患儿的性别、年龄、病程等一般情况差异均无统计学意义 (P均>0.05)。本项研究通过了医院伦理委员会批准,并获得患儿家长的知情同意。
1.2 专科检查
内镜检查见鼓膜完整、内陷、活动度差、呈琥珀色或橙黄色、鼓室内可见液平面或气泡等积液征象。纯音听阈检查传导性聋120耳,混合性聋3耳,伴有不同程度气、骨导分离现象。声导抗检查为“B”或“C”型曲线。电子鼻咽喉镜检查及鼻咽部CT检查显示有91例患儿合并不同程度腺样体肥大。
1.3 治疗方法
全身麻醉,合并慢性扁桃体炎症或腺样体增生者同期行扁桃体和/或腺样体等离子射频消融术。耳内镜下鼓膜置管组在麻醉显效后取仰卧头偏健侧位,常规消毒、铺巾,双耳患病者可在一侧手术结束后更换体位重新消毒再行对侧手术,在2.6 mm Karl Storz 0°耳内镜监视下,用鼓膜切开刀于鼓膜前下或后下象限做放射状切开,位置不宜过深或过分靠近鼓环,防止损伤鼓室结构或颈静脉球。用显微吸引管吸除鼓室内积液,积液黏稠者可用地塞米松+α-糜蛋白酶混合液冲洗,置管器将T型通气管自鼓膜切口置入至最佳位置。鼓膜切开组在耳内镜下行单纯鼓膜切开,不同期置管,其余处理同鼓膜置管组。鼓膜穿刺组内镜下行鼓膜紧张部前下或后下部细针穿刺,抽吸积液后注入微量地塞米松注射液,其余处理同鼓膜置管组。所有患者术后注意保持术耳清洁、干燥,抗炎治疗3~5 d,并给予鼻喷激素、桉柠蒎等治疗。术后定期复查,观察通气管位置及通畅情况,如有分泌物、痂皮堵管,可在内镜下清理。临床症状消失、中耳无积液2 个月以上可考虑拔管。多数患者6个月左右咽鼓管功能恢复后T型管可自行排出至外耳道内,如未排出一般在术后6~12个月复查时由医师取出。
1.4 疗效判定标准
治愈:耳部症状消失,鼓膜形态恢复正常,鼓膜造孔愈合好,纯音听阈检查气导恢复正常或发病前水平,声导抗图呈“A” 型曲线。好转:患者主观症状明显减轻,纯音听阈检查气导提高15~20 dB以上,鼓膜切口愈合好,声导抗图呈“A”或“C”型曲线。无效:临床症状无改善,鼓膜浑浊,标志不清,声导抗图呈“B”型曲线。
1.5 统计学分析
采用SPSS18.0统计学软件进行分析,计数资料以百分比表示,组间比较采用χ2检验。计量资料采用t检验,组间比较采用单因素方差分析,以P≤0.05为差异有统计学意义。
2 结 果
三组患者术后纯音听阈检查气导听力均有提高,均未出现感音神经性耳聋。鼓膜置管组:拔除通气管1个月后复查鼓膜愈合良好,无遗留穿孔,声导抗图呈“A”型曲线,治愈34耳、改善7耳,有效率97.6%。鼓膜切开组:鼓膜愈合良好,无遗留穿孔,声导抗图呈“A”或“C”型曲线,治愈26耳、改善7耳,有效率80.5%。鼓膜穿刺组:鼓膜愈合良好,无遗留穿孔,声导抗图呈“A”或“C”型图,治愈22耳、改善8耳,有效率75.0%。随访1年,鼓膜置管组有效率明显高于鼓膜切开及穿刺组,其差异有统计学意义(χ2=8.803,P<0.05),见表1。
三组患者治疗前平均鼓室压无明显差异(P>0.05),治疗后鼓室负压状态均较治疗前有明显的改善(P<0.05),其中鼓膜置管组鼓室压改善较另外两组更为理想(P<0.05),见表2。
鼓膜置管组术后鼓室积液消失时间为(8.5±1.1)d,通气管取出后3个月内分泌性中耳炎复发率2.4%(1/42),中耳感染率4.8%(2/42)。鼓膜切开组的积液消失时间为(9.6±1.7)d,复发率为9.8%(4/41),感染率为7.3%(3/41)。鼓膜穿刺组的积液消失时间为(11±2.7)d,复发率为17.5%(7/40),中耳感染率为10.0%(4/40)。鼓膜置管组鼓室积液时间、复发率及感染率均明显低于后两组,差异有统计学意义(P<0.05),见表3。

表1 三组患儿手术治疗效果比较[n(%)]
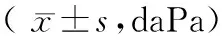
表2 三组患儿治疗前后平均鼓室压变化情况

表3 三组患儿手术后鼓室积液吸收时间、复发率及感染率比较
3 讨 论
OME是耳鼻咽喉科的一种常见病及多发病,成人、儿童均可发病。持久或反复发作的OME常导致听力损害、语言发育迟缓及增加中耳炎急性发作的风险,是导致儿童耳聋主要原因之一。其病因复杂,至今尚未完全清楚,多数学者认为咽鼓管功能障碍为主要致病因素[2]。当咽鼓管堵塞或功能障碍时,由于鼓室内气体被吸收,鼓室内负压增高,黏膜充血肿胀、分泌亢进,而且鼓室内渗出液排出受阻,从而形成鼓室内积液;如咽鼓管功能长时间未能恢复,积液逐渐变黏稠,最终可导致鼓室粘连,将严重影响治疗效果。
2012年中华医学会耳鼻咽喉头颈外科分会制定的《儿童中耳炎诊断和治疗指南(草案)》[4]指出:OME是自限性疾病,急性患者应先保守治疗3个月。病程持续3个月以上或反复发作者,应及早行手术治疗。手术方式包括鼓膜穿刺、切开或置管术。对于儿童OME患者,现代医学研究证实腺样体与OME发病密切相关,腺样体体积越大,腺样体边缘与咽鼓管边缘毗邻越紧密,OME发病率越高[1,3]。因此,合并腺样体肥大或慢性炎症时应同期行腺样体切除术。手术的关键是恢复咽鼓管功能,清除鼓室积液,解除中耳负压[5]。临床上对于保守治疗3个月以上无明显效果的患者,在排除手术禁忌后应考虑及时行鼓膜置管术[6]。鼓膜置管术可有效解除中耳负压状态,利于鼓室内渗出液引流,阻止鼻咽部分泌物逆流,是治疗顽固性慢性分泌性中耳炎的最有效治疗方法[7]。我们的研究显示鼓膜置管组患儿有效率97.6%、复发率2.4%、感染率4.8%、平均鼓室压(-68±14),积液吸收时间(8.5±1.2)d,均显著优于鼓膜切开组及穿刺组,其中34耳恢复正常;7耳好转;1耳因积液黏稠,患者未按时复诊导致T型通气管早期堵塞脱落,手术效果不理想,后经再次置管后好转。同徐隽彦[8]、齐少恒[9]等研究结果相同,说明相对于鼓膜穿刺及切开术,鼓膜置管术可快速改善鼓室负压状态,促进中耳积液的吸收,有利于中耳病变的恢复,效果确切、术后恢复快。分泌性中耳炎的治愈依赖咽鼓管功能的恢复及中耳黏膜病理变化的恢复,维持中耳与外界良好的引流通道是改善咽鼓管功能及中耳黏膜炎症消退的前提条件,鼓膜置管术疗效和通风管留置时间有关,置管时间越长、疗效越好,但遗留鼓膜穿孔不愈合的几率也明显增高,留置时间超过36个月,鼓膜穿孔发生率将明显增高,本研究中患儿多于术后6~12个月时通气管自行脱出或由医师取出,治疗的有效率97.6%、复发率2.4%,未出现鼓膜穿孔不愈合者,疗效好、复发率明显低于鼓膜切开及穿刺组。分析其原因与鼓膜置管能长期维持良好的中耳与外界的引流通道,有利于咽鼓管功能的恢复和中耳黏膜病理变化的消退,而单纯鼓膜切开及穿刺后,由于上皮的生长,鼓膜造孔早期容易愈合有关。通过临床观察我们认为通气管留置适宜时间为6~12个月,与王巍毅、黎高新等[10]研究结果相同。
鼓膜置管的方法很多,传统手术是在额镜或头灯照明下进行,存在视野局限、亮度差等缺点,操作较为困难,容易导致鼓膜损伤或撕裂,且置管位置不精确,如患者合并高位颈静脉球,因技术条件的限制不易及时发现而有误伤大血管的风险。显微镜下鼓膜置管能很好地暴露鼓膜,便于双手精细操作,但对于外耳道狭窄、弯曲或毛发浓密者,存在鼓膜暴露不好、易损伤外耳道皮肤、增加感染等风险,此外由于设备昂贵,影响了在基层医院的开展及普及。本研究中耳内镜下鼓室置管组在0°内镜下大部分鼓膜暴露理想,仅3例患儿因外耳道狭窄或过度弯曲而采用30°耳内镜操作,仅有2例出现外耳道出血,系外耳道皮肤损伤所致,经肾上腺素棉球压迫后停止,显著低于对照组。我们的经验或体会:耳内镜下鼓膜置管术视野清晰,操作精准及稳定;合理选择0或30°内镜,对于外耳道狭窄或过度弯曲及毛发浓密者更为适合;注意鼓膜切口位置选择在鼓膜紧张部前下或后下部中份,不要过度靠近鼓环和脐部[1,11],避免鼓室结构及高位颈静脉球;术中仔细吸除鼓室内黏液,降低术后堵管风险;确保通风管两翼水平位于鼓室内,可有效避免脱管,同时避免影响听骨链活动。耳内镜直径仅2.6 mm,同期处理鼻腔、鼻咽部疾病时,不需骨折外移下鼻甲,降低了鼻黏膜损伤及粘连的风险,在处理腺样体时注意避免损伤咽鼓管咽口、彻底切除突入后鼻孔的腺样体组织。
综上所述,耳内镜下鼓膜置管术操作精准、疗效好,复发率低,疗效及安全性优于鼓膜切开及穿刺术,并且对于手术显微镜下显露不佳的患者,耳内镜下也可获得极佳的手术视野,对提高分泌性中耳炎疗效起到重要作用,值得临床推广应用。
[1] 许雨洲,尹治军,陈旭华.耳内镜下鼓膜置管治疗儿童分泌性中耳炎[J].中国耳鼻咽喉头颈外科杂志,2013,20(6):306.
[2] 田勇泉.耳鼻咽喉头颈外科学[M].北京:人民卫生出版社,2013:319-322.
[3] 刘智献,张艳红,王再兴.腺样体消融联合鼓室置管治疗幼儿分泌性中耳炎的临床疗效[J].医学临床研究,2012,29(5):871-875.
[4] 中华耳鼻咽喉头颈外科杂志编辑委员会,中华医学会耳鼻咽喉头颈外科学分会小儿学组.儿童中耳炎诊断和治疗指南(草案)[J].中华全科医师杂志.2012,11(3):174-175.
[5] Kalu SU,Hall MC.A study of clinician adherence to treatment guidelines for otitis media with effusion[J].WMJ,2010,109(1):15-20.
[6] 倪道凤.关注分泌性中耳炎的诊治研究[J].中华耳鼻咽喉头颈外科杂志,2008,43(12):881-883.
[7] 陈伟南,杨海弟,陈秋坚,等.耳内镜下鼓膜置管联合腺样体切除术治疗儿童分泌性中耳炎[J].中华耳科学杂志,2010,2(8):200-202.
[8] 徐隽彦,刘春丽,倪立群.耳内镜下鼓膜置管或穿刺治疗慢性分泌性中耳炎的临床效果对比[J].中国耳鼻咽喉头颈外科,2015,22(1):21-23.
[9] 齐少恒,陶祥明.褚丽萍鼻内镜下鼓膜置管术治疗分泌性中耳炎 31例临床分析[J].中华解剖与临床杂志,2014,19(3):248-249.
[10] 王巍毅,黎高新.鼓室置管治疗儿童分泌性中耳炎的预后因素分析[J].临床小儿外科杂志,2007,6(4):41-44.
[11] 高金建,陈迎迎,杨继红,等.鼓膜置管术失败的相关因素分析[J].耳鼻咽喉头颈外科,2001,8:368.
