自体节段式巩膜长隧道在白内障超声乳化联合青光眼阀植入术中的应用
2018-06-06陈小凤潘学会
陈小凤 潘学会
青光眼是眼科常见的致盲性眼病,位居不可逆转性致盲疾病的首位。滤过性手术对难治性青光眼的长期降压效果较差。随着青光眼阀在临床中的使用,其表现出了具有更好的对难治性青光眼的长期降压优势[1]。但是,临床中,青光眼患者多合并有晶状体混浊。行白内障超声乳化手术后,可带来较多的益处,如:一定程度的增加患者的视力;开放房角,减少眼内容物,可辅助降压;加深前房空间以利于引流管的放置[2]。但是,青光眼阀也具有一些特殊的并发症,比如引流管移位,远端口阻塞,引流管外露,引流盘脱出等等[3.4]。其中青光眼阀或者引流管暴露是非常棘手的并发症,引流管一旦发生暴露,采取单纯的修补往往不能解决问题,容易发生再次暴露,且反复的手术操作,将引起阀盘周围组织的纤维组织的增生包裹,从而引起青光眼阀的引流失效。因此,一期手术操作尽可能避免引流管的暴露是手术长期有效的关键因素之一。传统的引流管的固定方法包括:缝线固定、异体巩膜覆盖。近年来部分临床医生通过制作自体巩膜隧道的方法固定引流管,但制作的隧道较短。而制作长隧道时,巩膜隧道厚薄难以控制,则可能出现巩膜穿透,色素膜嵌顿,继发视网膜脱离,脉络膜出血;巩膜瓣太薄甚至撕裂等风险及并发症。因此,我们对巩膜长隧道的制作方法进行了改良,既发挥自体巩膜长隧道在固定引流管的优势的同时,也避免制作巩膜长隧道时的风险,现将结果总结报告如下。
1 资料与方法
1.1 一般资料
收集2014年11月至2018年6月间由同一医师施行的改良节段式自体巩膜长隧道青光眼阀植入术联合白内障超声乳化术的患者,共21例(24眼)。其中男性9例(10眼),女12例(14眼),年龄44-79(57.3±10.1)岁。21例患者中包括新生血管性青光眼18眼(70.83%)(7眼为视网膜分支静脉阻塞,3眼为糖尿病视网膜病变,6眼为急性闭角型青光眼长期持续高眼压,2眼为眼缺血综合征),多次行小梁切除术失败者6眼。新生血管性青光眼患者先行抗血管内皮生长因子(vascular endothelial growth factor,VEGF)治疗,3~5 d后虹膜新生血管消退再行白内障超声乳化联合青光眼阀植人手术。
1.2 手术方法
将2%盐酸利多卡因3ml与0.75%盐酸布比卡因2ml混合液行常规球周麻醉,于颞上象限沿角膜缘剪开球结膜,充分分离球结膜和筋膜至眼球赤道后,暴露巩膜,达足够的面积以放置引流盘。结膜瓣下放浸有0.04%丝裂霉素C的棉片3min,BSS约200 mL冲洗。取Ahmed青光眼阀,自引流管开口注人生理盐水冲洗通畅,以排除引流阀内的空气。将Ahmed青光眼阀的引流盘置于两条直肌间巩膜表面,5-0尼龙线将阀体两侧固定于表层巩膜,引流盘前缘距离角膜缘的10.0~12.0mm(常规眼轴),长眼轴时距离相应加大,短眼轴时相应缩短。于引流管进入前房的相应位置上,用镊子压迫巩膜做出标记。在距离盘前缘约2~3mm处,使用2.0mm巩膜隧道刀沿引流管前进方向行节段性巩膜隧道,隧道厚度约1/3~1/2巩膜厚度,长度约2~3mm,宽度为2mm,连续行节段性巩膜隧道2~3个(图1)。距离角膜缘约3mm处,使用巩膜隧道刀做一4.0mm×3.0mm以角膜缘为基底的巩膜瓣,巩膜瓣游离缘约为1/3巩膜厚度,基底缘约为1/2巩膜厚度。将所有巩膜隧道制作完毕后,在10:30及3:00钟位透明角膜处制作2.2mm白内障超声乳化主切口及侧切口,前房内注入眼用玻璃酸钠充填前房,连续环形撕囊,水分离后行超声乳化,吸除剩余皮质,粘弹剂填充囊袋及前后房。根据患者眼部情况,行/不行人工晶状体植入。再按进入前房内预留管道长度约2.5~3.5mm,于角膜缘处巩膜瓣下做辅助穿刺口进入前房,将引流管经巩膜隧道及巩膜瓣下进入前房(图2),10-0线缝合巩膜瓣尖端2针。充分置换前房内玻璃酸钠。将结膜及筋膜充分复位,10-0线水密缝合。
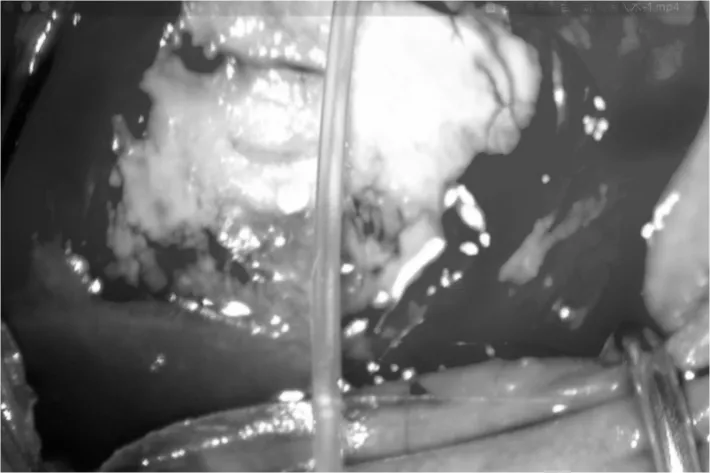
图1 制作节段式连续自体巩膜隧道
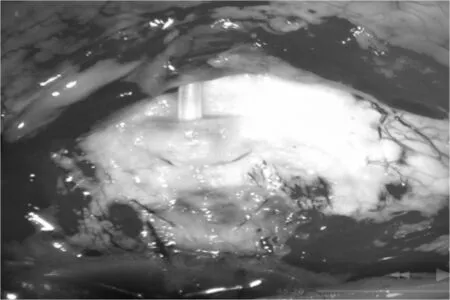
图2 引流管自巩膜隧道内穿入前房
1.3 术后处理
术后滴妥布霉素地塞米松滴眼液、普南扑灵眼液,每日4次;如有前房出血,给予止血治疗。如有其他并发症均对症治疗。 术后次日及门诊随访期间,均行眼压监测,并于术后第一天及1月,3月,6月,及末次复查时均行前节OCT检查以观察引流盘位置,管道走形,以及前房内管道长度的变化。手术结果判断标准:I类成功:不用任何抗青光眼药物,眼压6~21mmHg;II类成功:局部应用抗青光眼药物,眼压6~21mmHg。I类失败:眼压>21mmHg,局部加用抗青光眼药物;II类失败:需进一步抗青光眼手术,或长期低眼压(眼压<6mmHg),出现严重并发症无法处理。
1.4 统计方法
采用SPSS 17.0软件统计并进行数据分析,采用配对t检验以P<0.05为差异具有统计学意义。
2 结果
2.1 眼压
所有患者的平均随访时间为10.8个月(4~15个月),24 眼中,至末次随访,I类成功者 16 眼,II类成功者 5 眼,总成功率87.50%;失败3例(12.50%),I类失败 2眼,需要配合抗青光眼药物,II类失败1眼,因包裹性囊肿,眼压升高。术前患者平均眼压(36.83±12.63)mmHg,术后末次随访平均眼压(18.36±8.24)mmHg,差异有显著统计学意义(t=10.17,P<0.01)。
2.2 视力
术前患者平均视力0.25±0.15,术后1月患者平均视力0.32±0.23,差异有统计学意义(t=1.86,P<0.01)。24眼中术后视力提高14眼,6眼视力不变,视力下降者为4眼。视力提高和不变者占83.33%。
2.3 阀体位置及前房内管道长度
使用前节OCT(Tomey 日本)滤过泡模式测量患者术后第一天,及末日随访时阀体位置(图3、4)及前房内管道长度(图5、6)的变化。术后第一天,阀体前缘距离角膜穿刺口内缘的距离为11.89±0.14mm,前房内管道长度为3.01±0.34mm,末次随访时距离为11.65±0.38mm,前房内管道长度为2.96±0.37mm;随访期间阀体位置及前房内管道长度未见明显改变(差异无统计学意义,P>0.05)。
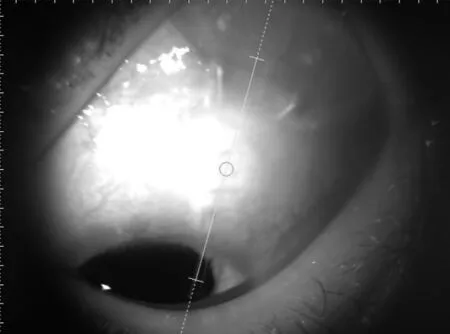
图3 前节OCT观察青光眼阀体位置及阀管走形
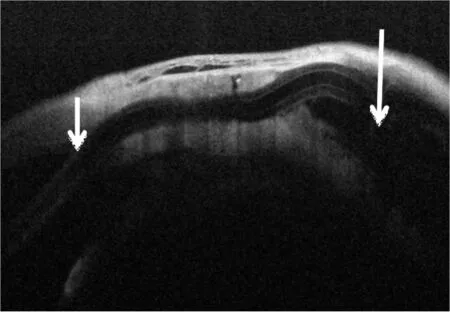
图4 测量青光眼阀体前缘(长箭头)距离角膜穿刺口内缘的距离(短箭头)
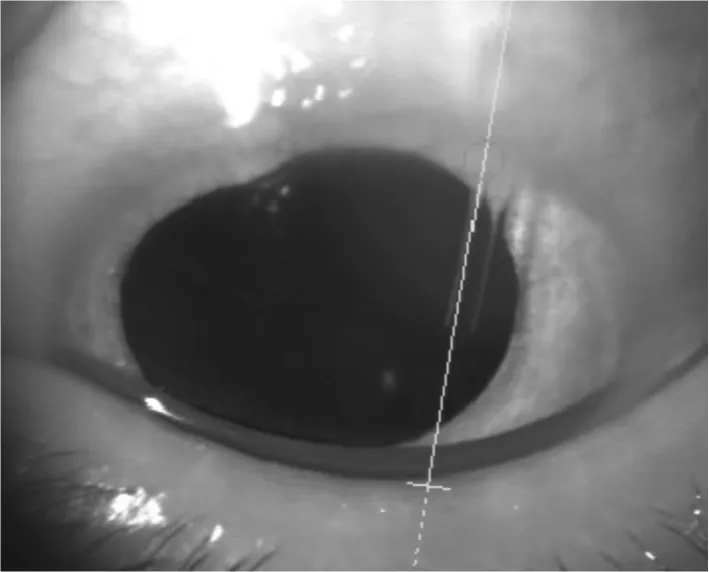
图5 前节OCT观察前房内引流阀管的位置及长度

图6 测量前房内引流管长度是自角膜穿刺口内缘(长箭头)距离引流管尖端的距离(短箭头)
3 讨论
难治性青光眼(refractory glaucoma)是临床对患者视力危害极大,症状严重的一类疾病,且其治疗极其棘手。虽然临床中有相应的治疗手段可供选择,比如抗青光眼药物、滤过性手术、睫状体破坏手术等等,甚至多种治疗方式联合应用。但是大部分患者眼压仍然难以控制。常规的滤过手术的成功率仅为11%~33%[5]。自1969年以来,植入房水引流装置为房水提供新的通道治疗难治性青光眼得到了较快的发展。随着局部抗代谢药物的应用以及人工房水引流装置及其手术技术的不断改进,难治性青光眼的手术成功率正在不断提高。国外报道的房水引流物植入术后对难治性青光眼的成功率为46%~95%[6],国内报道的成功率在58.3~75.8%[7,8]。自1994年,青光眼引流阀应用于临床以来,其突显出了更好的治疗难治性青光眼的优势[9,10]。该手术方式使得青光眼手术成功率更高,并发症更少。本研究中使用的Ahmed青光眼引流阀是由美国New WorldMedical公司生产,由一条引流管和一聚丙烯引流盘组成。改引流装置是通过将房水自引流管引流到远端的引流盘处,在引流盘周形成一个功能性滤过泡,房水便可在压力作用下从前房通过引流管进入该间隙,然后由毛细血管或淋巴管组织吸收而进入全身血循环,从而起到降低眼内压的作用[11]。Ahmed 青光眼阀通过阀体内的阀门控制装置控制房水引流量,该阀门控制装置在眼压 ≥8mmHg时开放,避免了过度引流导致的低眼压的发生,将眼压控制在一定范围内,同时该阀门为单向阀门,避免了结膜囊下的房水逆流进入前房,避免了由此导致的眼内炎症的发生。
虽然青光眼引流阀植入术具有较多的优势,已经成为临床中治疗难治性青光眼的常用方法。但青光眼引流阀植入术手术操作过程较传统滤过性手术复杂,术后并发症,如浅前房、引流管结膜面暴露、引流管口接触角膜或被虹膜堵塞、引流盘位置前移等也较为常见[12]。有关青光眼阀引流管暴露的发生率,国内外的报道差别较大,Tamcelik等[13]报道,引流阀植入术后随访31个月,应用常规手术组患者有9.4%的患者发生引流管暴露,而应用改良巩膜隧道的患者未见发生引流管暴露。另有文献报道在青光眼阀植入后引流管暴露发生率高达20.0%[14],而Geffen等报道的发生率为8.9%[15];引流管及阀盘的暴露与多方面因素有关系,比如患者的年龄、眼表组织的血供状态,抗代谢药物的使用,植入的位置、青光眼类型、降眼压药物的应用,手术的次数等等。但是,手术技术及技巧仍然是决定引流管及阀盘暴露与否的关键因素之一。因此,为了增加一期植入手术的成功率,减少引流管及阀盘暴露的机率,众多临床医生均对青光眼阀的植入技术进行了不断的改良。部分学者认为,可通过异体巩膜移植覆盖的方法,避免引流管的暴露。但是,国内有文献报道的,应用异体巩膜瓣后引流管暴露的发生率分别为5.0%~13.3%[16,17]。而异体巩膜的移植除了需要解决供体资源缺乏的问题之外,还需要面临免疫排斥,组织相容性等的问题。因此,使用自体巩膜进行引流管的固定及覆盖成为了新的解决办法[18]。但是,制作不同长短的自体巩膜隧道,将有不同程度的的并发症的发生率。制作长隧道时,控制巩膜的厚薄则是比较大的挑战。制作巩膜板层太浅时,则可能出现巩膜瓣太薄,甚至撕裂导致隧道制作失败;而制作过深则可能出现巩膜穿透,导致色素膜嵌顿,甚至视网膜脱离,脉络膜出血等风险。而巩膜隧道制作太短,则不能达到使用巩膜隧道固定引流管的目的。因此,我们对巩膜隧道的制作进行了改良,通过连续的节段性的巩膜隧道的制作,使其既可发挥自体巩膜长隧道覆盖固定引流管的优势,又减少制作长隧道的风险。临床中较多青光眼患者均合并有白内障,因此进行青光眼白内障联合手术操作复杂,手术风险大。但是通过我们的观察发现,使用改良的巩膜长隧道的制作方法应用于白内障超声乳化联合青光眼阀植入术中,仍然具有操作简单,安全的特点。通过我们临床观察发现,采用此种改良的自体连续节段式巩膜长隧道的方法进行Ahmed阀的植入,不仅能大大减少引流管及阀体的暴露风险,还具引流管走形笔直固定,管径无压迫,不易回退,且手术操作简单,安全,学习曲线短,值得推广。
