化坚二陈汤加味方治愈中心性浆液性脉络膜视网膜病变1例
2018-06-06刘叶孙河
刘叶 孙河
中心性浆液性脉络膜视网膜病变(central serous chorioretinopathy,CSC)的特点是后极部类圆形区视网膜神经上皮下透明液体积聚。临床表现为患者突然出现单眼视力下降、视物变暗或色调发黄、变形或小视,并有中央相对暗区。主要好发于中青年人,男性多于女性。大体来说,CSC预后较好,自发吸收率为60%[1],但是,一部分CSC患者会反复发作,甚至会发展成为中心性渗出性脉络膜视网膜病变,为避免造成不可逆的视力损伤,应积极治疗。跟随导师孙河教授出诊时观察到,导师依据中医辨证论治的精髓,善用健脾化湿的方法治疗中心性浆液性脉络膜视网膜病变,且效果显著,现报道一例如下:
1 临床资料
患者:张某,男,43岁,因“右眼视物遮挡感伴视力下降半月余”于2017年11月20日就诊于我科门诊。患者自述半月前因情绪波动后自觉出现右眼中心遮挡感伴视力下降,遂就诊于当地医院,未明确诊断,给予“银杏叶片、卵磷脂络合碘片”口服,后自觉上述眼部症状加重,就诊于我科后检查视力:右眼:0.6,左眼:0.8-2,双眼结膜(-),角膜光泽,前房常深,房水清,双眼瞳孔圆整,位置居中,对光反射(+),晶状体透亮,玻璃体尚可,眼底视盘界清色可,网膜血管正常,右眼黄斑区存在类圆形、灰色、隆起病变,边缘可见弧形光晕,中心凹光反射(-)。为明确诊断,完善相关检查给予OCT(黄斑)检查,结果提示为:右眼神经上皮脱离,中心子区厚度为530μm(见图1)。详查四诊及舌脉为:右眼视物遮挡感伴视力下降,胸闷不适,便溏,舌红苔黄腻,脉滑数。确定诊断为:(中医)视瞻有色,湿热上犯证;(西医)右眼中心性浆液性脉络膜视网膜病变。治疗方案:中药汤剂以清热燥湿,化痰散结,通窍明目为主,方用化坚二陈汤加减:法半夏、陈皮、茯苓、黄连、甘草、僵蚕、桑叶、枸杞子、茺蔚子、夏枯草、菊花等,共7剂。日1剂,水煎服300ml,分早晚两次温服。二诊时患者自觉右眼视力提高,遮挡感较前减轻,胸闷症状较前缓解,大便正常,舌红苔微黄,脉滑数。经检查视力为右眼:1.0,左眼:1.0-2。右眼黄斑区类圆形、灰色、隆起病变较前减轻,边缘弧形光晕消失,中心凹光反射(-)。调整方案:在原方基础上减去法半夏、黄连、葛根、茺蔚子、夏枯草以防苦寒之药久用伤脾阳之危害,加青皮、炒白术、谷精草以增益气健脾,通窍明目之效。共7剂,日1剂,水煎服300ml,分早晚两次温服。嘱患者1周后复查。三诊时患者自述右眼遮挡感、胸闷、便溏症状消失,舌红苔薄,脉缓。专科检查:视力:右眼:1.2,左眼1.0。双眼前节同前,眼底视盘界清色可,网膜血管正常,双眼黄斑区未见明显渗出,中心凹光反射(-)。复查OCT(黄斑)提示右眼神经上皮脱离消失,中心子区厚度为230μm(见图2)。患者服上述中药后诸症消失,无不良反应,前方继续口服7剂,以巩固疗效。随访4个月无复发(见图3)。

图1

图2
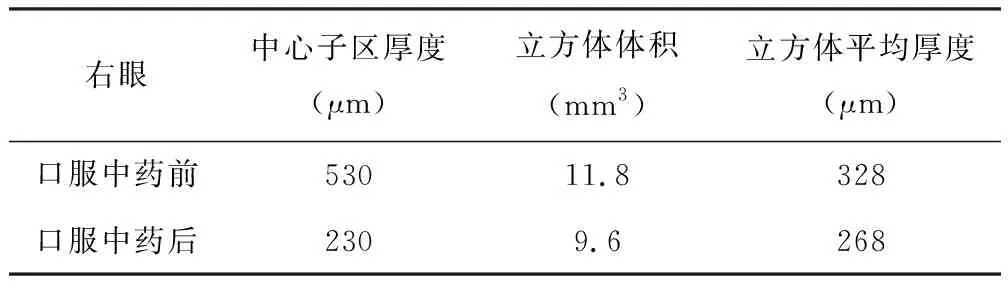
右眼中心子区厚度(μm)立方体体积(mm3)立方体平均厚度(μm)口服中药前53011.8328口服中药后2309.6268
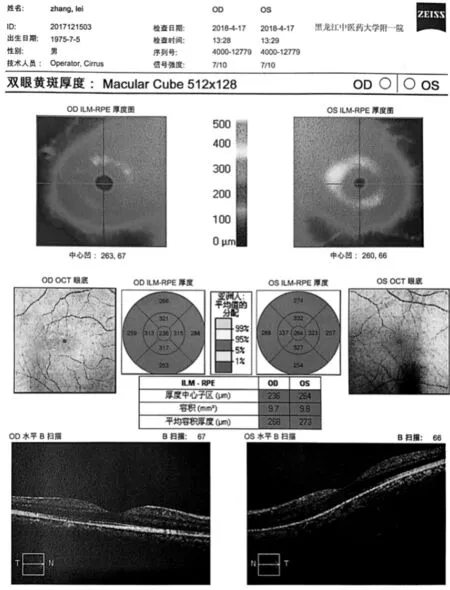
图3
2 讨论
CSC在中医学中被称为视瞻有色,本病病因病机在《政治准绳·杂杂病·七窍门》中论述为“当因其色而别其证以治之,若见青绿蓝碧之色,乃肝肾不足之病,由阴虚血少,精液衰耗,胆汁不足,气弱而散……若见黄赤者,乃火土络有伤也……”中医的病因病机可归纳为:(1)忧思过度,内伤于脾,脾失健运,湿浊上泛;(2)情志不畅,肝气不舒,郁久化热,湿热上犯清窍;(3)肝肾不足,经血两亏,目失所养。辨证论治为:湿浊上泛证,方药为三仁汤加减;肝经郁热证,方药为丹栀逍遥散加减;肝肾不足证,方药为四物五子丸加减。
景大瑞[2]采用羟苯磺酸钙胶囊合四物五苓汤加减治疗CSC 35例,总有效率为94.29%。崔培秀[3]采用醒脑开窍针刺法配合血府逐瘀胶囊治疗CSC 18例,总有效率为77.78%。朱成义[4]采用复方樟柳碱注射液颞浅动脉旁注射结合五苓逍遥散治疗CSC 22例,总有效率为80.00%。王跃进[5]采用金匮肾气丸加减治疗CSC 124例,总有效率为87.4%。
在本病例中,患者口服银杏叶片、卵磷脂络合碘片后眼部症状加重后到我科就诊,患者因情绪波动,脾失健运,气机运化无力,痰湿内停,郁久化热,痰热犯目,治以清热燥湿,化痰散结明目为主,方用化坚二陈汤加减治疗。此方出自《医宗金鉴》,是在二陈汤的基础上加黄连、僵蚕而成,其中半夏辛温而性燥,善燥湿化痰,陈皮辛苦温燥,理气行滞,燥湿化痰,乃“治痰先治气,气顺则痰消”之意,茯苓甘淡渗湿健脾,以杜生痰之源,半夏与茯苓相伍,燥湿化痰与渗利水湿相合,则湿化痰消,亦体现了朱丹溪“燥湿渗湿则不生痰”之理;黄连清热燥湿,僵蚕化痰散结。而本病例是在此基础方上加夏枯草以增化痰散结之效,菊花、枸杞子养肝明目,桑叶、茺蔚子清肝明目,甘草调节诸药。共奏化痰软坚明目之功。加减运用后患者脾胃调和,运化有序,水道通利,视衣痰湿之征渐消,神光发越。舌红苔薄,脉缓。右眼底黄斑区类圆形、灰色、微隆起病变消失。
CSC原始的发病部位是在视网膜色素上皮层(retinal pigment epithelium,RPE)和/或脉络膜脉细血管上,病情严重者或失治误治后可会引起盘状视网膜脱离。其中,缺血、炎症、外伤、变性、生物化学或免疫学改变均可使RPE和/或脉络膜毛细血管发生病变,致使视网膜色素上皮细胞水平的“泵功能”不足和血-视网膜屏障功能的损害,脉络膜毛细血管的液体通过色素上皮细胞层渗漏,使视网膜神经上皮层或色素上皮层呈浆液性脱离。实际上黄斑长期浆液性视网膜脱离会造成视细胞外节与RPE细胞绒毛突的正常定向性生理嵌合不可能恢复正常,病程越长,这种嵌合也不完善,视功能恢复也越不完善[6]。临床上一些病例似乎视力恢复较好,但对比敏感度、后像恢复时间均不能完全恢复,更严重者会有长期存在视物变形的表现,所以待其自愈的观点欠妥。故积极治疗CSC 有着重要的意义。
目前为止,治疗 CSC的方法有视网膜激光光凝治疗[6],可提高视力,消除水肿,但若操作不当会产生激光瘢痕并扩大或RPE撕裂口形成,或可影响视力;光动力学疗法(PDT)[7-10]治疗本病报道有发生RPE萎缩、脉络膜毛细血管缺血及继发性的新生血管等并发症;玻璃体内抗血管内皮生长因子(VEGF)治疗[11]尽管抗VEGF药被提出可以减少脉络膜高滤过,但抗VEGF在治疗CSC上机制尚不明确,易复发,而且抗VEGF药费用较高。口服低剂量依普利酮[11-14]来治疗慢性CSC,发现视网膜下积液吸收,视力提升。也存在撤药后复发以及对治疗毫无反应的情况[12-13]。Pikkel[16-17]等观察到短期内用乙酰唑胺(碳酸酐酶抑制剂)治疗CSC可以缩短病程,但不会降低复发率,对最终视力结果没有影响,副作用发生率高。Kawamura[18]观察到经瞳孔温热疗法(TTT)对于非典型CSC(大泡状视网膜脱离伴弥漫性或多处渗漏,严重渗漏伴有纤维生成或者色素上皮脱离范围内的渗漏)在短期内是有效的。
中医辨证论治针对性强且安全性高,能从根本上调节患者机体阴平阳秘,气血调和,气机调畅,使五脏六腑之精气上注于目,使目窍精明,中药的疗效来自于精准辨证,潜方用药。本病例中选用的化坚二陈汤加味方是孙河教授治疗CSC的常用方剂,该方可能会提高视网膜色素上皮细胞水平的“泵功能”和血-视网膜屏障功能,消除视网膜神经上皮层或色素上皮层的浆液性脱离值得进一步研究。值得肯定的是中医通过精准辨证治疗CSC具有独特的优势,能收到较好疗效。
