彩色超声对肝硬化患者食管胃底静脉曲张程度的评估价值
2018-06-05林浩吴壮雄孙晓丹
林浩 吴壮雄 孙晓丹
门静脉高压(Portal hypertension, PH)是慢性肝脏疾病的重要并发症之一,门静脉高压引起的食管胃底静脉曲张破裂出血也是肝硬化患者的主要死因之一[1],因此评估肝硬化患者门静脉压力和食管胃底静脉曲张程度,对指导用药非常重要。目前门静脉压力评价方法主要为经颈静脉或股静脉插管测定肝静脉压力梯度(Hepatic venous pressure gradient, HVPG)[2],但是 HVPG测定的有创性限制了其临床应用。胃镜作为评价食管胃底静脉曲张较为直观的检查,由于具有侵入性,定期复查部分患者难以接受,无痛胃镜所使用的镇静药或麻醉药在部分肝硬化患者中可诱发肝性脑病,限制了胃镜定期复查了解静脉曲张程度的应用。目前肝硬化彩色超声血流动力学检查多集中在门静脉、脾静脉血流指标的变化,鉴于肝静脉与肝动脉内径相对较小,而对于肝静脉血流变化研究相对较少。Zhang等[3]的研究指出HVPG分级和肝静脉减振指数(DI)密切相关;而食管胃底静脉曲张程度与门静脉压力之间又存在正相关关系[4],因此本研究拟通过超声检查,将肝静脉在内的多条血管、多项指标纳入研究,全面筛查正常人和肝硬化患者间存在显著差异的肝血流动力学指标,进而探讨这些指标对肝硬化患者食管胃底静脉曲张情况的评估价值。
1 材料与方法
1.1 一般资料 选择2014年1月~2016年12月确诊的肝硬化静脉高压患者72例,设为肝硬化组,其中男40例,女32例,年龄 30~79岁,平均(54.86±13.99)岁,肝硬化的诊断按照人民卫生出版社第8版《内科学》诊断标准,根据患者临床症状、体征及实验室检查、影像学依据(超声、CT或MRI检查)进行诊断。选取同期门诊健康体检者78例,设为对照组,其中男48例,女30例,年龄35~89岁,平均(50.97±11.99)岁。两组年龄、性别比较,差异无统计学意义(P>0.05)。
1.2 仪器与方法
1.2.1 超声检查 应用GE LOGIC E8超声诊断仪,被检查者空腹、静息状态下, 取仰卧位或左侧卧位,常规对肝脏进行多切面扫查, 重点对门静脉、肝动脉、肝静脉行彩色多普勒超声检查,包括各条血管的内径、流速、流量[5,6]。
肝静脉频谱减振指数测定:被检查者仰卧位,于右侧锁骨中线与腋中线间观察肝脏血管,清晰显示肝右静脉或肝中静脉长轴,超声束与血流交角<60°,取样容积放置在距第二肝门3~6cm 处,嘱患者平静浅呼吸,获取肝静脉频谱。选取1个周期内负向波形最低流速与最大流速之比,测量3个周期,取其平均值。肝动脉搏动指数(PI)=(肝动脉收缩期流速- 舒张期流速)/平均流速。
1.2.2 胃镜检查 应用奥林巴斯GIF-XQ260电子胃镜对食管胃底静脉曲张情况进行观察。对胃镜检查结果进行定义,无食管胃底静脉曲张为0,轻度为1,中度为 2,重度为 3。
1.3 统计学方法 采用SPSS 16.0软件进行统计学分析,正态分布的计量资料用±s表示,采用t检验;计数资料采用卡方检验,P<0.05表示差异有统计学意义。超声检测的肝血管血流动力学指标对肝硬化患者食管胃底静脉曲张情况的评估检验采用多元线性回归分析的向后剔除法进行分析。
2 结果
2.1 正常对照组和肝硬化组血流动力学指标比较通过对比正常对照组与肝硬化组的超声血流动力学指标,发现肝硬化组门静脉内径较对照组变宽、流速减慢、流量减少,肝静脉内径变小、最大流量减少、最低流速增加,肝动脉内径变宽、流量增多、舒张末期流速减慢,脾静脉内径变宽、流速减慢、流量增多,肝静脉减振指数变大,肝动脉搏动指数增大,差异均具有统计学意义(P<0.001或P<0.05),见表1。
2.2 血流动力学参数对食管胃底静脉曲张程度的评估 胃镜检查中肝硬化患者食管胃底静脉曲张程度为无50例,轻度4例,中度10例,重度8例。将肝硬化患者食管胃底静脉曲张程度作为因变量,将以上筛选出的具有统计学意义的血流动力学指标作为自变量,采用多元线性回归分析的向后剔除法进行分析,建立预测食管胃底静脉曲张程度的回归方程。回归方程的校正决定系数Radj2=0.248,ANOVA模型有效性检验,F=3.048,P=0.011,具有统计学意义。回归方程各项系数检验见表2。回归方程:Y=2.406+0.431X1-0.087X2+0.044X3+0.366X4-0.073X5+1.944X6。
表1 正常对照组和肝硬化组超声血流动力学指标比较(±s)
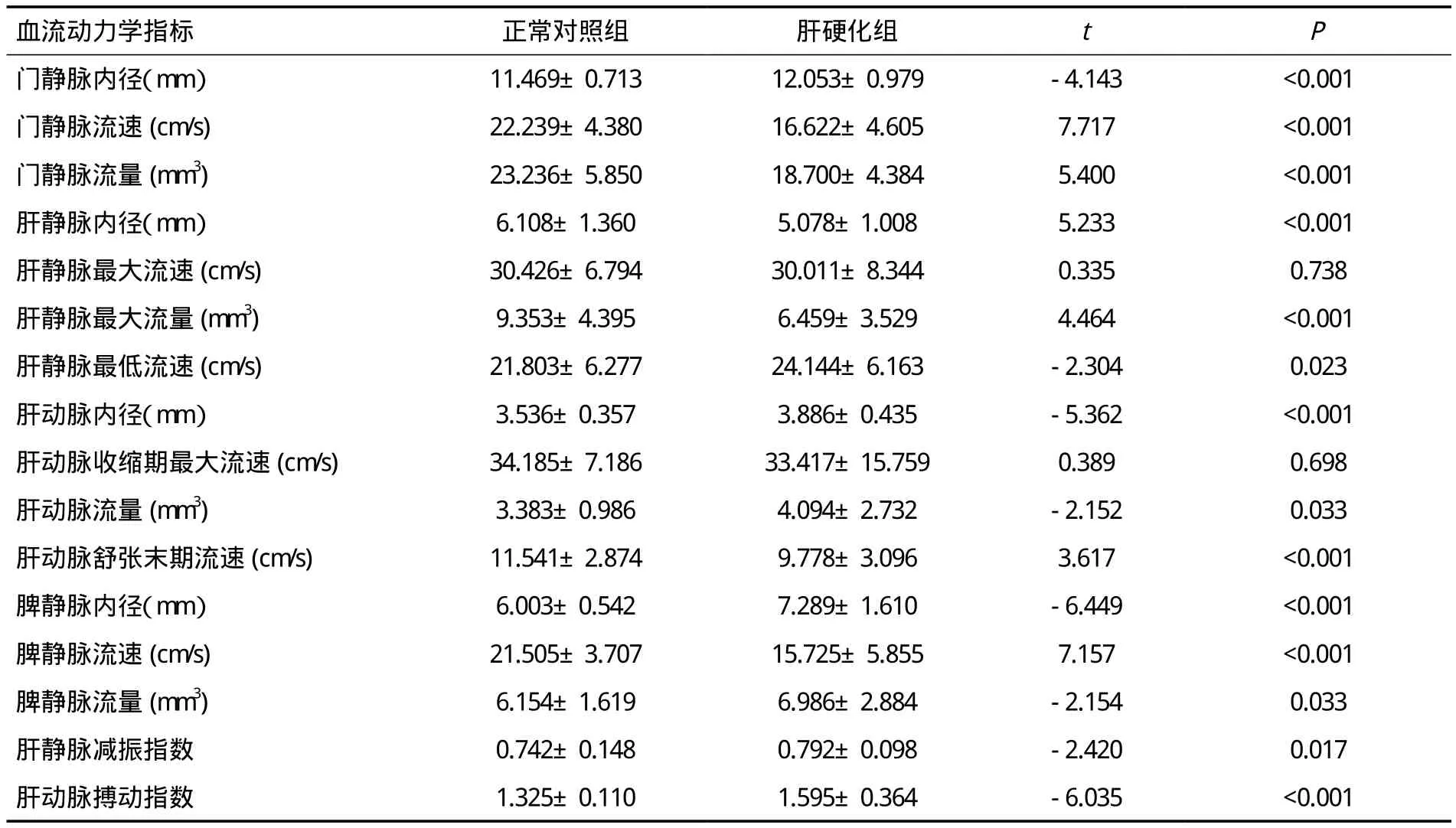
表1 正常对照组和肝硬化组超声血流动力学指标比较(±s)
门静脉内径(mm) 11.469±0.713 12.053±0.979 -4.143 <0.001门静脉流速(cm/s) 22.239±4.380 16.622±4.605 7.717 <0.001门静脉流量(mm3) 23.236±5.850 18.700±4.384 5.400 <0.001肝静脉内径(mm) 6.108±1.360 5.078±1.008 5.233 <0.001肝静脉最大流速(cm/s) 30.426±6.794 30.011±8.344 0.335 0.738肝静脉最大流量(mm3) 9.353±4.395 6.459±3.529 4.464 <0.001肝静脉最低流速(cm/s) 21.803±6.277 24.144±6.163 -2.304 0.023肝动脉内径(mm) 3.536±0.357 3.886±0.435 -5.362 <0.001肝动脉收缩期最大流速(cm/s) 34.185±7.186 33.417±15.759 0.389 0.698肝动脉流量(mm3) 3.383±0.986 4.094±2.732 -2.152 0.033肝动脉舒张末期流速(cm/s) 11.541±2.874 9.778±3.096 3.617 <0.001脾静脉内径(mm) 6.003±0.542 7.289±1.610 -6.449 <0.001脾静脉流速(cm/s) 21.505±3.707 15.725±5.855 7.157 <0.001脾静脉流量(mm3) 6.154±1.619 6.986±2.884 -2.154 0.033肝静脉减振指数 0.742±0.148 0.792±0.098 -2.420 0.017肝动脉搏动指数 1.325±0.110 1.595±0.364 -6.035 <0.001
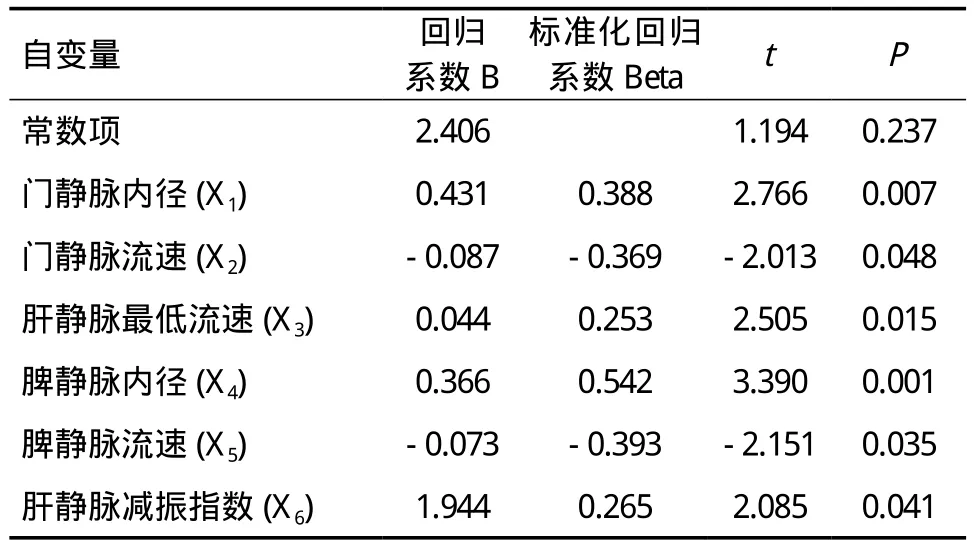
表2 食管胃底静脉曲张程度回归方程各项自变量系数及其假设检验
3 讨论
食管胃底静脉曲张作为门脉高压症的严重并发症之一,破裂出血风险高,严重危及患者生命。目前门静脉压力和食管胃底静脉曲张评价主要通过HVPG测定和内镜检查,鉴于二者的侵入性、有创性,并不适合作为日常监测的常规检查。
目前肝硬化彩色超声血流动力学检查项目多集中在门静脉、脾静脉血流指标的变化[5~7],因肝静脉内径相对较小,而对于肝静脉血流变化研究相对较少。本研究将肝静脉纳入筛查指标,对正常人和肝硬化患者之间的肝血流动力学差异进行分析。结果显示,在肝硬化患者中,出现门静脉内径增大、流速流量降低,脾静脉内径增大、流速下降、流量增加等多项血流动力学指标变化,门静脉、脾静脉的这些血流动力学指标改变与文献报道一致[8,9]。另外,由于肝静脉与肝静脉频谱在肝硬化中的作用近年来日益受到重视[3,10],本研究在对肝硬化患者和正常人的比较中,同时检测了肝静脉的内径、流量、流速,这些指标也出现了变化,肝静脉内径变小、最大流量减少、最低流速变大、减振指数变大,与文献[3,11]报道结果相似。
肝静脉多普勒频谱能够客观地反映肝脏的弹性[10],在正常人中(无心肺疾病及腹压增高等因素的情况下)表现为三相或四相波,随着肝脏纤维化程度增加,该频谱由三相或四相波形逐渐向单相波形演变,因此肝静脉多普勒频谱在肝脏纤维化、肝硬化及门静脉高压诊疗中具有一定意义。但由于肝静脉频谱波形缺乏量化指标,故将肝静脉减振指数作为研究肝硬化及门脉压力的指标。肝静脉减振指数是通过检测肝静脉频谱,取其周期内负向波形最低流速与最大流速之比[12]。本研究中,肝硬化患者肝静脉减振指数高于正常对照组,其肝静脉最低流速和最大流速差距变小,也是肝纤维化组织学改变的一个体现。
通过B型超声检查分析肝硬化患者肝脏血流动力学指标改变的研究较多,有助于预测研究指标的筛选,在临床中需要以更明确的判断方式预测患者食管胃底静脉曲张情况,因此,对筛选出来的差异指标进行回归分析,计算各血流动力学参数对食管胃底静脉曲张程度影响的大小。食管胃底静脉曲张程度除与最终纳入方程的门静脉、脾静脉因素有关,还与肝静脉的最低流速和减振指数呈正相关,将肝静脉最低流速、减振指数纳入食管胃底静脉曲张程度的评估,将使评估结果更为全面。我们将使用方程对后续肝硬化患者进行评估,核对其胃镜结果,检验方程的有效性,同时探讨其他可能的参考指标,力求不断完善非侵入性检查判断方程,使其起到有效、安全指导临床治疗的作用。
1 Garcia-Pras E, Gallego J, Coch L, et al.Role and therapeutic potential of vascular stem/progenitor cells in pathological neovascularisation during chronic portal hypertension[J].Gut,2017,66(7):1306-1320
2 Wang T, Liang F, Zhou Z, et al.A computational model of the hepatic circulation applied to analyze the sensitivity of hepatic venous pressure gradient (HVPG) in liver cirrhosis[J].J Biomech,2017,65:23-31
3 Zhang L, Yin J, Duan Y, et al.Assessment of intrahepatic blood flow by Doppler ultrasonography: relationship between the hepatic vein, portal vein, hepatic artery and portal pressure measured intraoperatively in patients with portal hypertension[J].BMC Gastroenterol,2011,11(1):84
4 梅换明,谢会忠.超声计算门静脉压力与食道静脉曲张的关系[J].新疆医科大学学报,2008,31(2):190-191
5 郁素云,王磊,瞿美君.彩超在肝外型门静脉高压症中的临床诊断价值及肝血管指数的分析[J].中华全科医学,2016,14(3):465-467
6 方建强.超声预测肝硬化门脉高压食管胃静脉曲张破裂出血的研究[D].泰山医学院,2014
7 张海英, 孟繁坤.门静脉压力有创及无创检测方式的相关性研究[J].陕西医学杂志,2013,42(4):433-436
8 时晨,许晓勇,许建明.肝硬化门脉高压非创伤性检测方法的研究现状与评价 [J].中华全科医学,2014,12(11):1825-1827
9 Bolognesi M,Di Pascoli M,Sacerdoti D.Clinical role of noninvasive assessment of portal hypertension[J].World Journal of Gastroenterology,2017,23(1):1-10
10 Antil N,Sureka B,Mittal MK,et al.Hepatic Venous Waveform,Splenoportal and Damping Index in Liver Cirrhosis: Correlation with Child Pugh's Score and Oesophageal Varices[J].Journal of Clinical and Diagnostic Research,2016,10(2):1-5
11 叶早群, 张超学, 韩文秀.肝静脉频谱减振指数对肝硬化门静脉高压评估价值 [J].安徽医学,2012,33(8):1063-1065
12 Kim SY,Jeong WK,Kim Y,et al.Changing waveform during respiration on hepatic vein Doppler sonography of severe portal hypertension: comparison with the damping index[J].J Ultrasound Med,2011,30(4):455-462
