大黄红藤消炎方联合生长抑素对急性胰腺炎患者胰腺组织 TGF-β1、PCT、leptin 水平及血清细胞因子的影响*
2018-06-02李永涛柳晓君汪玉梅
李永涛 柳晓君 宋 婷 汪玉梅
(湖北省钟祥市中医院,湖北 钟祥 431900)
急性胰腺炎属于临床外科发病率较高的急腹症,主要症状为腹痛、恶心、呕吐等,具有发病急、进展快等特点,如不能及时有效控制,可发展为重症急性胰腺炎,增加治疗难度,严重时可导致死亡,严重危及患者生命安全[1]。目前生长抑素是临床治疗急性胰腺炎常用药物,能够有效抑制胃肠胰内分泌激素和胰酶释放,并通过改善胰腺微循环而缓解临床症状[2]。但由于急性胰腺炎病情较为复杂,单纯使用生长抑素治疗作用靶点较为单一,整体疗效欠佳。近年来中医积累大量治疗急性胰腺炎的经验,其通过对病位进行调理,并从整体出发进行病症论治,在缓解临床症状,减少不良反应等方面具有独特优势[3]。大黄红藤消炎方属于本院经验方剂,具有清热泻火、健脾和胃等功效[4]。目前关于大黄红藤消炎方联合生长抑素治疗急性胰腺炎的研究资料较少,基于此,本研究采用大黄红藤消炎方联合生长抑素治疗急性胰腺炎患者,旨在为此类患者临床治疗方案的选择提供理论参考。现报告如下。
1 资料与方法
1.1 病例选择 1)诊断标准:西医诊断标准参考《急性胰腺炎诊治指南》[5]中关于急性胰腺炎诊断标准,并经腹部超声检查确诊。中医诊断标准参考 《中医内科学》[6],结合临床表现并拟定诊断标准。主症腹痛剧烈、嗳腐吞酸、胸闷不舒、恶心呕吐。次症上腹窜痛、大便秘结、急躁易怒、烦热口渴。舌淡红,苔薄白或黄,脉弦。同时符合主症和次症均≥2项,再结合舌脉象,即可确诊为急性胰腺炎。2)纳入标准:符合西医、中医诊断标准者;年龄18~70岁;均为肝郁气滞型急性胰腺炎;经医院伦理委员会批准,患者均知情同意。3)排除标准:胃肠溃疡等急腹症;对本研究所用药物过敏者;近2周内接受手术或抗生素治疗者;合并严重心、肝、肾等器质性疾病者;妊娠期或哺乳期妇女;合并恶性肿瘤;合并高血压、糖尿病、急慢性肝炎等疾病者;近2周内接受其他药物治疗者;内分泌、血液、免疫、泌尿等系统性疾病;精神病、老年痴呆等神经系统疾病者。
1.2 临床资料 选取2016年2月至2017年2月笔者所在医院收治的急性胰腺炎患者128例,按照随机数字表法分为观察组和对照组各64例。观察组男性41 例,女性 23 例;年龄 24~65 岁,平均(39.67±8.28)岁;病程 1~3 d,平均(2.14±0.25) d;轻症 23 例,中重症29例,重症12例;高脂血症性急性胰腺炎胆石性36例,酒精性23例,家族性5例。对照组男性40例,女性24例;年龄 21~67 岁,平均(39.59±8.25)岁;病程 1~4 d,平均(2.26±0.24)d;轻症 21例,中重症 28例,重症 15例;高脂血症性急性胰腺炎:胆石性38例,酒精性22例,家族性4例。两组资料比较,差异均无统计学意义(均P>0.05)。
1.3 治疗方法 两组均给予常规治疗,包括维持体内酸碱平衡度、胃肠道解压、抑制胃酸分泌以及抗感染治疗等。对照组给予生长抑素(规格3 mg,国药准字H20067476,海南双成药业股份有限公司生产)治疗。3 mg生长抑素与500 mL 0.9%氯化钠溶液混合后进行静脉输注,每日2次,持续治疗1周。观察组在对照组基础上联合大黄红藤消炎方治疗。组方:生大黄、红藤各20 g,紫花地丁、牡丹皮、黄芩、陈皮、延胡索各15 g,柴胡、赤芍、厚朴各12 g,枳实、没药、木香、乳香各10 g,甘草5 g。上述药物加水并浸过药面约3 cm,大火煮沸改为文火煎煮0.5 h,加水复煎,混合2次药液,早晚饭后服用,每日1剂。持续治疗1周。
1.4 观察指标 1)中医证候积分。计算上述主症与次症积分,按照症状正常、轻度、中度、重度依次将主症和次症记为0~6分和0~3分,症状随分值升高而越严重。2)症状改善情况。观察并统计患者腹痛缓解时间、血淀粉酶复常时间、白细胞复常时间、尿淀粉酶复常时间、胃肠功能恢复时间。3)临床疗效。参照下述疗效判定标准。 4)胰腺组织转化生长因子-β1(TGF-β1)、降钙素原(PCT)、瘦素(leptin)水平。 分别于治疗前、治疗后检测患者胰腺组织TGF-β1、PCT、leptin水平,采集清晨空腹时肘静脉血5 mL,离心并分离血清备用,其中leptin放射免疫法检测,其余使用双抗体夹心酶联免疫吸附试验法检测,试剂盒均由北京博奥森生物技术有限公司提供。5)血清细胞因子:分别于治疗前、治疗后检测患者肿瘤坏死因子-α(TNF-α)、白介素-6(IL-6)水平,取清晨空腹时外周静脉血5 mL,离心并分离血清备用,均遵循试剂盒说明书采用酶联免疫吸附试验法检测,试剂盒购自于上海依科赛公司。
1.5 疗效标准 参照 《中医病证诊断疗效标准》[7],并结合疗效指数判定。治愈:腹痛、腹胀等临床症状消失,血淀粉酶、白细胞等指标恢复正常,疗效指数≥95%。显效:腹痛、腹胀等临床症状明显缓解,血淀粉酶、白细胞等指标显著改善,疗效指数≥70%,<95%。有效:腹痛、腹胀等临床症状有所缓解,血淀粉酶、白细胞等指标有所改善,疗效指数≥40%,<70%。无效:不符合上述标准。总有效率=痊愈+显效+有效/总例数。
1.6 统计学处理 应用SPSS18.0统计软件。计量资料以(±s)表示,采用 t检验。 计数资料用“率”描述,采用χ2检验。P<0.05为差异具有统计学意义。
2 结 果
2.1 两组治疗前后中医证候积分比较 见表1。治疗前两组中医证候积分差异无统计学意义(P>0.05)。治疗后两组中医证候积分均低于治疗前(均P<0.05),且观察组低于对照组(P<0.05)。
表1 两组治疗前后中医证候积分比较(分,±s)

表1 两组治疗前后中医证候积分比较(分,±s)
与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05。
组 别 n 治疗前 治疗后观察组 64 22.97±4.20 8.37±2.32*△对照组 64 23.54±4.16 11.62±2.25*
2.2 两组症状改善情况比较 见表2。观察组腹痛缓解时间、血淀粉酶复常时间、白细胞复常时间、尿淀粉酶复常时间、胃肠功能恢复时间均短于对照组(均P<0.05)。
表2 两组症状改善情况比较(d,±s)
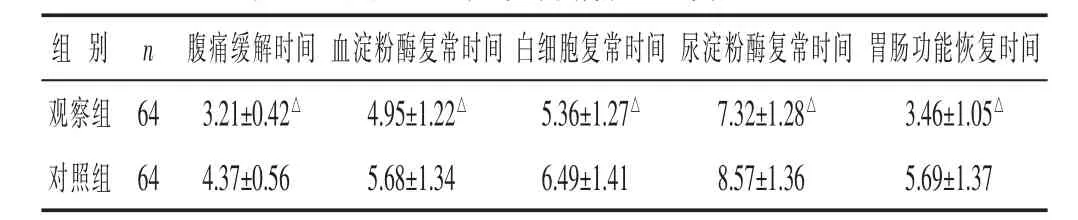
表2 两组症状改善情况比较(d,±s)
与对照组比较,△P<0.05。
组 别 n 白细胞复常时间 尿淀粉酶复常时间 胃肠功能恢复时间观察组 64 5.36±1.27△ 7.32±1.28△ 3.46±1.05△对照组 64 6.49±1.41 8.57±1.36 5.69±1.37腹痛缓解时间 血淀粉酶复常时间3.21±0.42△ 4.95±1.22△4.37±0.56 5.68±1.34
2.3 两组临床疗效比较 见表3。观察组总有效率高于对照组(P<0.05)。

表3 两组临床疗效比较(n)
2.4 两组治疗前后胰腺组织 TGF-β1、PCT、leptin水平比较 见表4。治疗前两组胰腺组织TGF-β1、PCT、leptin水平比较差异无统计学意义(P>0.05),治疗后两组胰腺组织TGF-β1、PCT、leptin水平显著低于治疗前(均P<0.05),且观察组均低于对照组(均P<0.05)。
表4 两组治疗前后胰腺组织TGF-β1、PCT、leptin水平比较(±s)
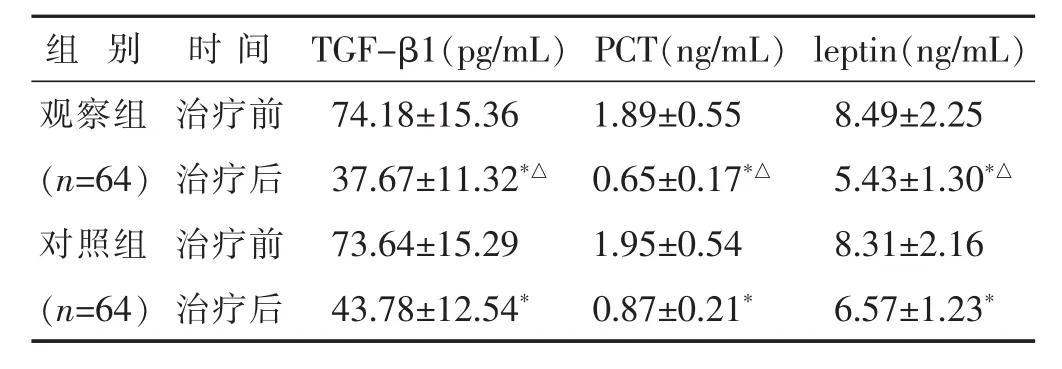
表4 两组治疗前后胰腺组织TGF-β1、PCT、leptin水平比较(±s)
组 别 时 间 leptin(ng/mL)TGF-β1(pg/mL) PCT(ng/mL)观察组 治疗前 8.49±2.25(n=64) 治疗后 5.43±1.30*△对照组 治疗前 8.31±2.16 74.18±15.36 1.89±0.55 37.67±11.32*△ 0.65±0.17*△73.64±15.29 1.95±0.54(n=64) 治疗后 6.57±1.23*43.78±12.54* 0.87±0.21*
2.5 两组治疗前后血清细胞因子水平比较 见表5。治疗前两组TNF-α、IL-6水平相当(均P>0.05)。治疗后两组TNF-α、IL-6水平均低于治疗前(均P<0.05),且观察组均低于对照组(均P<0.05)。
表5 两组治疗前后血清细胞因子水平比较(pg/mL,±s)
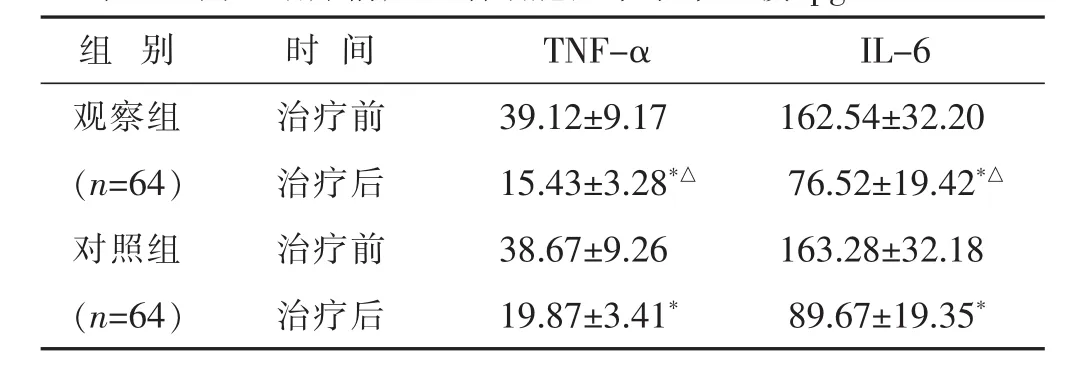
表5 两组治疗前后血清细胞因子水平比较(pg/mL,±s)
组 别 时 间 TNF-α IL-6观察组 治疗前 39.12±9.17 162.54±32.20(n=64) 治疗后 15.43±3.28*△ 76.52±19.42*△对照组 治疗前 38.67±9.26 163.28±32.18(n=64) 治疗后 19.87±3.41* 89.67±19.35*
3 讨 论
急性胰腺炎属于自身消化性疾病,多由胰酶激活所引起,发病原因复杂。大量研究证实[8],TGF-β1 与急性胰腺炎存在密切联系。TGF-β1在细胞生长、凋亡等过程中通过调整细胞表面粘着受体,调节修复组织;TGF-β1还可拮抗炎症性细胞因子,并抑制TNF-α、IL-6等致炎介质释放,同时抑制淋巴细胞增殖。leptin由白色脂肪细胞分泌,可调节脂肪沉积,并能有效促进能量代谢,具有广泛生物学效应,与急性胰腺炎关系密切[9]。PCT能够调节其他细胞因子,是检测感染的指标,可预测急性胰腺炎病情程度,并能判断预后[10]。TNF-α由单核-巨噬细胞分泌,可直接引起免疫组织损伤,并有效调节机体免疫功能,还能诱导IL-6等其他因子,进而启动炎症级联反应,激活凝血系统,损伤血管内皮细胞,引起胰腺微循环障碍[11]。因而调节血清细胞因子水平对于控制急性胰腺炎发展具有重要意义。
目前生长抑素是临床治疗急性胰腺炎常用药物,作为十四肽环状化合物,其生物效应与结构等同于机体内生长抑素,能够有效抑制胰腺分泌和受刺激后的自身消化,同时抑制胃泌素、肠血管活性肽等多种物质分泌,刺激网状内皮系统功能,保护胰腺和胃肠道黏膜细胞,通过降低括约肌张力,从而促使胰管内压力下降[12]。
急性胰腺炎归于中医学 “脾心痛”“胃脘痛”等范畴。《素问·痹论》中指出“饮食自倍,肠胃乃伤”。中医学中该病发病机制是饮食不节、脾胃受损、肝郁气滞。中医治疗原则是活血化瘀、健脾益气[13]。大黄红藤消炎方是笔者所在医院经验方,现代药理研究表明[14],生大黄中的有效成分发黄素、大黄酸等,可刺激胃肠道蠕动,通过抑制胰蛋白酶、胰淀粉酶等活性,抑制自身消化,减少胰液分泌,改善患者临床症状。红藤中含有总皂苷、总绿原酸等有效成分具有较强杀菌作用。厚朴可抑制胃酸分泌,促进胃肠道排空,进而改善胃肠功能[15]。
本研究结果示,观察组腹痛缓解时间、血淀粉酶与白细胞和尿淀粉酶复常时间、胃肠功能恢复时间、中医证候积分优于对照组,提示大黄红藤消炎方联合生长抑素可有效改善急性胰腺炎患者临床症状。本研究于治疗后对胰腺组织相关指标进行检测,结果表明观察组胰腺组织 TGF-β1、PCT、leptin水平改善优于对照组,提示二者联合可有效改善胰腺组织TGF-β1、PCT、leptin水平;进一步对相关血清细胞因子进行检测,结果亦表明观察组TNF-α、IL-6水平改善优于对照组,提示二者联合可改善TNF-α、IL-6水平。观察组总有效率高于对照组,提示二者联合治疗效果更确切。
综上所述,采用大黄红藤消炎方联合生长抑素治疗急性胰腺炎患者,可有效改善腹痛、胃肠功能,促进尿淀粉酶、白细胞、血淀粉酶等水平恢复,改善胰腺组织 TGF-β1、PCT、leptin 水平和 TNF-α、IL-6 水平,提高临床疗效。但由于样本数量限制,本观察尚存在不足之处,今后将重视在扩大样本数量基础上进行深入研究。
[1]郭现芳,勇彤,张伟平.生长抑素治疗急性胰腺炎的研究进展[J].现代消化及介入诊疗,2015,20(4):455-457.
[2]孙敏珠,魏文华,张萍.生长抑素与泮托拉唑钠联合治疗急性胰腺炎的临床疗效[J].中国生化药物杂志,2014,34(3):98-99,102.
[3]黄定鹏,陈健,赵亚刚,等.加味大承气汤联合西药对急性胰腺炎患者疗效、微炎性反应状态、血清淀粉酶及血清钙影响[J].世界中医药,2016,11(11):2259-2262.
[4]闫玉红,陈玉梅,王丽华,等.大黄红藤消炎方治疗急性胰腺炎的临床观察[J].中药药理与临床,2015,31(2):186-187.
[5]中华医学会外科学分会胰腺外科学组.急性胰腺炎诊治指南(2014)[J].全科医学临床与教育,2015,14(3):50-53.
[6]汪悦.中医内科学[M].上海:上海中医药大学出版社,2006:35-40.
[7]国家中医药管理局.中医病证诊断疗效标准[M].南京:南京大学出版社,1994:10-16.
[8]范秀平,张春燕,赵清华,等.生长激素联合生长抑素治疗急性胰腺炎及对患者血清炎性因子影响研究[J].陕西医学杂志,2015,44(7):897-899.
[9]叶泉忠,程瑾,刘龙群.参麦注射液联合生长抑素对急性胰腺炎患者血清TNF-α、IL-6及IL-10的影响[J].中国医药导报,2014,11(15):68-71.
[10]王仲征,应武江,孟祥娣.复方丹参注射液联合生长抑素治疗重症急性胰腺炎患者的效果及对胃肠功能和血清TNF-α、IL-6 水平的影响[J].世界华人消化杂志,2016,24(15):2394-2399.
[11]郭浚,胡刚,曹梦娟.PCT、hs-CRP及IL-6的水平变化对急性胰腺炎的临床意义[J].胃肠病学和肝病学杂志,2014,23(12):1471-1474.
[12]雷丰顺.生长抑素与泮托拉唑钠治疗重症急性胰腺炎的临床效果观察[J].当代医学,2013,19(25):144-145.
[13]黄笑欢.大柴胡汤配合中药灌肠治疗急性胰腺炎30例[J].河南中医,2016,36(8):1323-1325.
[14]毕长龙,李波.中西医结合治疗急性胰腺炎临床研究[J].中医学报,2015,30(2):273-275.
[15]王璐,姚兰,周青山.大黄承气汤联合乌司他丁在重症急性胰腺炎及其并发症治疗中的应用效果分析[J].中国中医急症,2015,24(9):1682-1683.
