佛山市三水区老年髋部骨折危险因素流行病学调查
2018-04-08谢学文徐大星曾文磊何婉芳纪木强杨延斌
谢学文 徐大星 曾文磊 何婉芳 郑 泓 纪木强 杨延斌
(广州中医药大学附属佛山中医院三水医院骨科,广东 佛山 528100)
髋部骨折的致残率和致死率高,不但严重威胁老年人的生命和影响其生存质量,而且对社会造成巨大的经济负担〔1,2〕。Castronuovo等〔3〕一项对6 896例平均年龄83岁的髋部骨折患者的研究结果显示,患者2年内死亡率高达30%。佛山市三水区有“中国长寿之乡”的称誉,目前区内60岁及以上老年人约7.1万,占总人口的12%,其中髋部骨折患者约占全部老年骨折患者的26%,且逐年递增趋势明显。本研究旨在探讨三水区老年人发生髋部骨折的原因及影响因素。
1 资料与方法
1.1一般资料2012年10月至2015年2月广州中医药大学附属佛山中医院水三医院住院的髋部骨折患者210例为病例组,在每个病例的邻居或邻近社区的非髋部骨折人群中寻找性别相同、年龄相仿的210例与其配对作为对照组。病例组男83例,女127例;年龄60~99岁,平均82.6岁。对照组男85例,女125例;年龄60~100岁,平均82.7岁。病例组在三水区平均居住49.4年,对照组49.6年。两组年龄、性别和居住年限差异无统计学意义(P>0.05)。
1.2调查方法采用本课题组设计的《佛山市三水区老年髋部骨折危险因素流行病学调查表》进行调查,内容包括:①人口一般资料;②既往骨折史;③运动和生活习惯;④患病和治疗情况;⑤骨质疏松症状(腰背痛、下肢乏力、驼背、翻身困难等);⑥女性包括月经史和生育史。检测调查对象的双手握力(北京鑫东华滕体育器械有限公司生产的WCS299.9数显电子握力计)和视力(标准视力表)情况,测量调查对象身高和体重(无锡市衡器厂有限公司生产的RGZ2120 型体重秤)。所有参与调查的人员在调查前进行培训和考核,统一调查标准。
1.3统计学方法采用SPSS19.0软件进行χ2检验、t检验、Logistic回归分析。
2 结 果
2.1髋部骨折发生情况病例组股骨粗隆间骨折131例,股骨颈骨折79例。骨折原因:自行跌倒致伤191例,其他原因19例。
2.2髋部骨折危险因素的单因素分析表1可见,轻体力劳动、既往骨折史、糖尿病、骨质疏松、吸烟、饮酒等易发生髋部骨折;而经常体育锻炼、食用豆制品、食用奶制品等可降低髋部骨折的发生。男女的体质指数(BMI)均与髋部骨折发生存在负关联。教育背景和绝经年龄差异无统计学意义(P>0.05)。

表1 佛山市三水区老年人影响髋部骨折因素〔n(%),n=210〕
2.3髋部骨折危险因素的多因素分析在单因素分析的基础上,高度相关变量的存在使多变量模型不稳定, 故将部分相关变量合并进行分析。结果显示:两性髋部骨折危险因素为轻体力劳动、既往骨折史、糖尿病、骨质疏松、吸烟和饮酒,而经常锻炼、食用豆制品、食用奶制品为保护性因素。见表2。
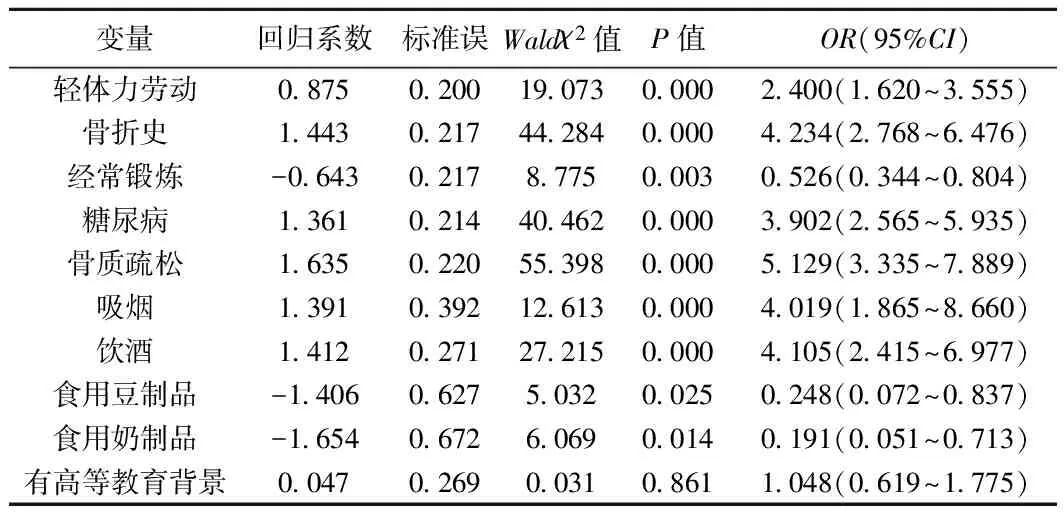
表2 总人群髋部骨折危险因素的多因素Logistic回归分析
3 讨 论
发生髋部骨折的首要致伤因素是患者自行跌倒。虽然老年人的活动能力仍然较强,但是老年人的神经肌肉协调性下降及视力不佳使其容易跌倒而发生骨折〔4〕。刘祥舟等〔5〕、吴云峰等〔6〕认为老年人肌力下降及视力障碍导致其跌倒的可能性增大。陆宁等〔7〕也认为随着年龄的增长,老年人视力和触觉敏感性下降或患有多种慢性疾病导致平衡能力差,容易跌倒造成骨折。本研究结果也表明,肌力和视力的下降是导致老年人容易跌倒发生骨折的重要原因。因此加强社会和亲人对老年人的陪护,重视安全教育,强化老年人的自我保护意识,减少周围环境对老年人的影响,能有效预防骨折的发生。
研究表明发生髋部骨折的最重要危险因素是骨质疏松〔8,9〕。本课题研究结果显示具有骨质疏松的患者发生髋部骨折的风险也相应增高。随着老年人骨量的丢失和骨组织显微结构的破坏,致使骨强度降低、骨脆性增加,容易发生骨折〔8,10〕。而女性比男性髋部骨折患者多,一是女性平均寿命较男性高,二是女性绝经后卵巢功能衰退,雌激素水平显著下降,从而出现快速的以松质骨吸收为主的骨量丢失,导致骨质疏松程度进一步加剧,而男性的骨量丢失则较为缓慢〔11〕;由于这种女性激素水平的显著改变,决定了骨质疏松的性别特点〔12,13〕。既往有骨折史的老年患者由于卧床或运动减少,加剧了骨质疏松的程度,从而使发生髋部骨折的风险增加,与相关报道相同〔14~17〕。而经常坐位或轻体力的工作由于平时活动量的明显下降,其年轻时的骨量峰值过低,中老年时随着骨量的流失,导致骨质疏松程度加重,骨折的危险性升高,与多位学者的研究相符〔9,18,19〕。
吸烟和饮酒也是髋部骨折的危险性因素。吸烟可使骨密度降低,增加骨折风险,既往吸烟与现在吸烟均是骨折的危险因素,但正在吸烟的危险度更高〔9〕。Vestergaard等〔20〕研究表明当前吸烟者的骨折风险增加,而戒烟则可降低骨折的风险。有证据表明长期的酗酒可导致骨骼的损害,酒精对成骨过程有抑制作用,重度饮酒的人容易发生蛋白质和钙营养不良、机体灵活性降低及性功能减退,慢性重度饮酒是男性骨质疏松和发生骨折的常见原因〔5〕。Raket等〔21〕研究表明,糖尿病可导致骨重建和骨质量下降。本研究结果证实糖尿病患者发生髋部骨折的危险性明显升高。因此,控制糖尿病是减少髋部骨折的有效措施之一。本研究证明经常食用奶制品(牛奶或酸奶)和食用豆制品是髋部骨折的保护性因素。Feskanich等〔22〕证实牛奶和高钙摄入与髋部骨折的风险降低相关。
经常锻炼也是髋部骨折的保护性因素。Lirani-Galvao等〔23〕认为运动对骨密度的影响远远超过了与骨代谢密切相关的钙剂及维生素D对骨强度的影响,短期的、重复的多方位机械负荷运动既能增加脊柱和髋部的骨密度,又能降低骨质疏松患者跌倒的概率。适量的运动对骨强度是有益的,但过量的运动则使骨密度降低,例如职业运动员的骨质疏松发病率较高;所以锻炼应根据自己的实际情况选择合适的方式进行,如跳舞、健身操、太极拳、散步、慢跑等,通过运动增加对骨骼的刺激,改善骨的代谢,并改善肌肉的协调能力,减少老年人的摔伤,防止骨折〔5〕。长期科学地进行锻炼能维护和提高骨密度,增强肌肉力量,提高平衡能力,减少跌倒的危险性,降低骨折的发生率〔24〕。预防髋部骨折应鼓励老年人经常参加户外锻炼,提高肌肉的力量和稳定性;居家环境灯光明亮、地板平坦、物品方便易取,降低老人跌倒的风险;纠正不良的生活习惯,限酒戒烟,经常饮牛奶或食用豆制品;控制糖尿病等。总之,通过对本地区老年人髋部骨折危险因素进行早期干预,可延缓骨质疏松的发生或减轻骨质疏松的程度,有助于降低老年人髋部骨折的发生。
1孙熙灿.老年患者股骨转子间骨折40例治疗体会〔J〕.云南医药,2011;32(6):593-4.
2Tosteson AN,Melton LJ,Dawson-Hughes B,etal.Cost-effective osteoporosis treatment thresholds:the United States perspective〔J〕.Osteoporos Int,2008;19(4):437-47.
3Castronuovo E,Pezzotti P,Franzo A,etal.Early and late mortality in elderly patients after hip fracture:a cohort study using administrative health databases in the Lazio region,Italy〔J〕.BMC Geriatr,2011;11(8):11-37.
4黄杰烽,邓友章,万凌讫.髋部骨折与老年骨质疏松〔J〕.中国临床康复,2006;10(40):127-9.
5刘祥舟,刘建,袁志,等.西安地区50岁以上人群髋部骨折危险因素调查〔J〕.华南国防医学杂志,2009;23(1):53-6.
6吴云峰,孙志颖,李锋.老年髋部骨折191例流行病学调查分析〔J〕.现代中西医结合杂志,2011;20( 25):3163-4.
7陆宁,李玉明,张苇.石河子地区老年人骨质疏松性骨折患者风险评估及相关性〔J〕.中国老年学杂志,2014;34(2):343-6.
8Bow CH,Tsang SW,Loong CH,etal.Bone mineral density enhances use of clinical risk factors in predicting ten-year risk osteoporotic fractures in Chinese men:the Hong Kong Osteoporosis Study〔J〕.Osteoporos Int,2011;22(11):2799-807.
9陈佳,夏维波,贺良,等.北京地区50 岁以上人群髋部骨折临床危险因素研究〔J〕.北京医学,2011;33(7):525-8.
10Keaveny TM,Kopperdahl DL,Melton LJ 3rd,etal.Age-dependence of femoral strength in white women and men〔J〕.J Bone Miner Res,2010;25(5):994-1001.
11Rachner TD,Khosla S,Hofbauer LC.Osteoporosis:now and the future〔J〕.Lancet,2011;377( 9773):1276-87.
12赵刚,胡侦明,劳汉昌,等.昆明地区部分老年人群骨质疏松性骨折发病率初步调查和分析〔J〕.中国骨质疏松杂志,2007;13(4):257-9.
13Peacock M,Koller DL,Lai D,etal.Bone mineral density variation in men is influenced by sex-specific and non sex-specific quantitative trait loci〔J〕.Bone,2009;45( 3):443-8.
14Center JR,Bliuc D,Nguyen TV,etal.Risk of subsequent fracture after low-trauma fracture in men and women〔J〕.JAMA,2007;297(4):387-94.
15Fujiwara S.Epidemiological view of fracture risk〔J〕.Clin Calcium,2010;20(9):1321-6.
16Giangregorio LM,Leslie WD.Time since prior fracture is a risk modifier for 10-year osteoporotic fractures〔J〕.J Bone Miner Res,2010;25(6):1400-5.
17Ekman EF.The role of the orthopaedic surgeon in minimizing mortality and morbidity associated with fragility fractures〔J〕.J Am Acad Orthop Surg,2010;18(5):278-85.
18Jokinen H,Pulkkinen P,Korpelainen J,etal.Risk factors for cervical and trochanteric hip fractures in elderly women:a population-based 10-year follow-up study〔J〕.Calcif Tiss Int,2010;87(1):44-51.
19Kikuchi R,Kozaki K,Nakamura T,etal.Muscle and bone health as a risk factor of fall among the elderly.An approach to identify high-risk fallers by risk assessment〔J〕.Clin Calcium,2008;18(6):784-7.
20Vestergaard P,Mosekilde L.Fracture risk associated with smoking:a meta-analysis〔J〕.J Intern Med,2003;254(6):572-83.
21Raket A,Sheehy O,Rahme E,etal.Osteoporosis among patients with type 1 and type 2 diabetes〔J〕.Diabete Metab,2008;34(3):193-205.
22Feskanich D,Willett WC,Colditz GA.Calcium,vitamin D,milk consumption,and hip fractures:a prospective study among postmenopausal women〔J〕.Am J Clin Nutr,2003;77(2):504-11.
23Lirani-Galvao AP,Lazaretti-Castro M.Physical approach for prevention and treatment of osteoporosis〔J〕.Arq Bras Endocrinol Metab,2010;54(2):171-8.
24刘素香,王玉环.国外社区老年人骨质疏松性骨折综合干预研究进展〔J〕.中国老年学杂志,2014;34(14):4081-3.
