白血病患儿血培养病原菌分布、耐药特征及死亡危险因素
2018-03-30李艳明钟一鸣刘文恩
刘 宁,赵 娟,李艳明,晏 群,钟一鸣,杨 芳,刘文恩
(中南大学湘雅医院,湖南 长沙 410008)
血流感染是常见的全身性严重感染[1-2]。白血病患儿自身免疫系统尚未发育完全,加之自身疾病因素以及药物作用致使免疫功能低下。大量侵入性诊疗操作以及骨髓移植的应用加大了各种病原体侵袭的风险,可引起菌血症、败血症,患儿的病情常常较复杂严重,特别是耐药菌引起的血流感染,病死率较高[3]。国外有文献研究血液病患儿发生血流感染的危险因素[4],而对于患儿死亡的危险因素分析国内外尚未见报道。本研究回顾2013年9月—2016年11月本院小儿血液专科送检的2 505份血培养标本,对病原菌分布、耐药状况以及死亡危险因素进行分析,探讨防治对策,现将研究结果报告如下。
1 对象与方法
1.1 研究对象 2013年9月—2016年11月本院小儿血液专科白血病患儿送检的2 505份血培养标本,排除不符合血培养采血指征的标本,排除同一患者同一星期之内检出的重复菌株,排除确认为污染菌的菌株,131份阳性标本分离自110例患儿,收集其临床资料。
1.2 试剂与仪器 血培养仪为BACTEC 9120自动血培养仪(美国BD公司),菌株鉴定及常规药敏试验使用VITEK 2 Compact全自动细菌鉴定仪(法国生物梅里埃公司)。K-B法纸片购自英国Oxoid公司,培养基购自杭州天和微生物试剂有限公司。质控菌株为大肠埃希菌ATCC 25922、铜绿假单胞菌ATCC 27853和金黄色葡萄球菌ATCC 25923,均来自卫生部临床检验中心。
1.3 培养与鉴定 使用BACTEC 9120自动血培养仪及配套血培养瓶,参照《全国临床检验操作规程》第四版采集和培养血标本,系统出现阳性报警后将标本转种血平板并进行革兰染色。培养18~24 h后使用VITEK 2 Compact进行鉴定和常规药敏试验,使用K-B法进行补充药敏试验。药敏结果的解释参照美国临床实验室标准化协会(CLSI)指南2017年版。
1.4 统计学方法 应用SPSS19.0统计软件进行统计学分析,计量资料用均数±标准差表示,计数资料用百分数表示;单因素分析采用χ2检验及Fisher确切概率法,采用logistic回归分析对单因素分析中有统计学意义的变量进行多因素分析,显著性水准取α=0.05。
2 结果
2.1 病原菌分布 2 505份血培养送检标本中有131份非重复阳性标本,阳性率5.23%。分离居前5的病原菌依次是大肠埃希菌(15.27%)、肺炎克雷伯菌(15.27%)、人葡萄球菌(12.98%)、表皮葡萄球菌(10.69%)和铜绿假单胞菌(8.40%)。5株真菌包括3株热带假丝酵母菌,近平滑假丝酵母菌、丝孢酵母菌各1株。见表1。

表1 2013—2016年白血病患儿血培养阳性病原菌分布Table 1 Distribution of positive pathogens in blood culture of children with leukemia in 2013-2016
2.2 主要病原菌的耐药情况
2.2.1 葡萄球菌属细菌对抗菌药物的耐药情况 人葡萄球菌对青霉素和苯唑西林的耐药率高达100.00%和94.12%,对红霉素和克林霉素的耐药率也高达100.00%、94.12%。表皮葡萄球菌对青霉素和苯唑西林的耐药率分别为100.00%、92.86%,对四环素及氟喹诺酮类的耐药率均低于人葡萄球菌。金黄色葡萄球菌对苯唑西林耐药率为14.29%,除青霉素(85.71%)外,其他抗菌药物的耐药率均低于30%。以上菌株均未分离出对万古霉素、利奈唑胺、替加环素或奎奴普丁/达福普汀耐药的菌株。见表2。


表2 葡萄球菌属细菌对抗菌药物耐药情况Table 2 Antimicrobial resistance of Staphylococcus spp.
2.2.3 真菌的药敏结果 3株热带假丝酵母菌对5-氟胞嘧啶和两性霉素B敏感,对氟康唑、伊曲康唑及伏利康唑耐药。1株近平滑假丝酵母菌对以上抗真菌药物均敏感。
2.3 死亡危险因素分析 110例患儿经临床确认为血流感染,其中死亡14例(12.73%)。单因素分析显示混合感染、腹泻、铜绿假单胞菌感染以及鲍曼不动杆菌感染与病死率相关。见表4。logistic回归分析显示,腹泻[OR95%CI:9.52 (2.602~34.830)]及鲍曼不动杆菌感染[OR95%CI: 23.48 (1.519~362.916)]是血流感染患儿死亡的独立危险因素。
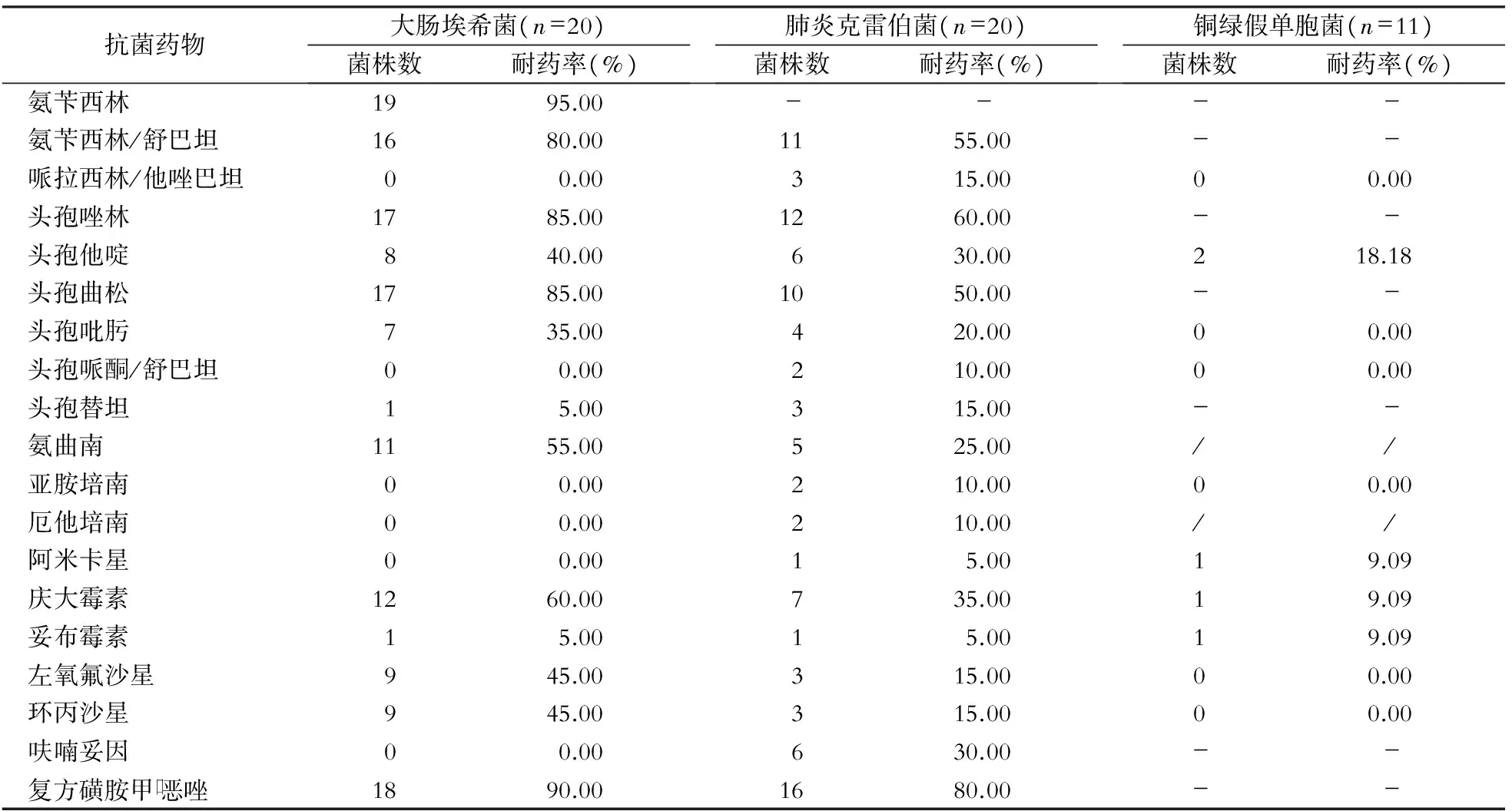
表3 主要革兰阴性杆菌对抗菌药物耐药情况Table 3 Antimicrobial resistance of main gram-negative bacilli
-:天然耐药;/:未检测

表4 白血病血流感染患儿死亡的单因素分析Table 4 Univariate analysis on death due to bloodstream infection in children with leukemia
3 讨论

国外文献[15]报道,植入中心静脉置管是患儿血流感染的重要独立危险因素,认为其能提高血流感染的发生率和病死率。预防中心静脉导管相关血流感染(CLABSI)也被联合委员会建议作为提高患者生存率的重要护理措施[16]。本研究中,中心静脉导管的植入率在死亡病例组和非死亡病例组均高达80%以上,两组无统计学差异。有学者认为,上述建议建立的依据研究对象并不是基于类似血液病患儿(伴随长期嗜中性粒细胞减少的深度免疫抑制),因而研究结果可能不能推广到儿科白血病患者[17]。 不过仍有足够的证据证明, CLABSI将延长患儿的住院时间,增大医疗负担[18],预防和减少CLABSI从长远的角度来看有益于临床。
本研究中患儿感染的主要病原菌为革兰阴性杆菌,而非传统的定植于皮肤表面的凝固酶阴性的革兰阳性正常菌群,可能与患儿在接受化学治疗时,胃肠道黏膜屏障受药物细胞毒作用损伤,细菌发生移位侵入血流有关。此外,研究中腹泻患儿血流感染的病原菌大多为革兰阴性杆菌和肠球菌属细菌,结果也支持此观点。腹泻最常引起患儿脱水和电解质紊乱,并常伴毒血症和心脏停搏,可能是导致患儿预后不良的原因之一。
Stoma等[19]研究表明,耐碳青霉烯类铜绿假单胞菌或鲍曼不动杆菌感染是白血病患者血流感染后死亡的独立危险因素。本研究中2 例感染鲍曼不动杆菌的死亡病例对碳青霉烯类药物均表现为耐药,而4例感染铜绿假单胞菌死亡的患儿对碳青霉烯类药物的敏感性表现为3例敏感,1例中介。单因素分析结果,将铜绿假单胞菌和鲍曼不动杆菌感染纳入死亡的危险因素,多因素分析认为鲍曼不动杆菌感染是独立危险因素,但考虑到本研究所收集的病例资料有限,对于某些危险因素的判断所基于的样本数较少,因而尚不足以证明腹泻或鲍曼不动杆菌感染可作为判别患儿预后的危险因素。本研究的局限性还在于进行回顾性分析时,菌株和病例的信息全部来自于计算机中的资料记录,不排除原始信息在收集录入时存在丢失或遗漏。
综上所述,凝固酶阴性葡萄球菌和肠杆菌科细菌仍是白血病患儿血流感染的主要病原菌,定期对病原菌耐药性进行监测,可为临床合理用药提供依据。近年来,全球草绿色链球菌以及对碳青霉烯耐药的铜绿假单胞菌和鲍曼不动杆菌引起的血流感染有增加趋势,且预后较差,需引起临床人员的重视。另外,护理上要警惕静脉导管相关感染、腹泻等情况,及时对症处理,减少不良后果。对于有关危险因素的判断,后续还有待多中心、大样本的研究数据进行补充。
[1] Ozsurekci Y, Oktay Arkan K, Bayhan C, et al. Can procalcitonin be a diagnostic marker for catheter-related blood stream infection in children?[J]. Pediatr(Rio J), 2016, 92(4): 414-420.
[2] Harron K, Goldstein H, Wade A, et al. Linkage, evaluation and analysis of national electronic healthcare data: application to providing enhanced blood-stream infection surveillance in paediatric intensive care[J]. PLoS One, 2013, 8(12): 1-11.
[3] 涂松济, 王宁玲, 储金华, 等. 儿科住院患儿血流感染临床特点及病原学分析[J]. 中国小儿血液与肿瘤杂志, 2013, 18(4):173-176.
[4] Simon A. Risk factors for and prevention of bloodstream infection in pediatric AML-The debate continues[J]. Pediatr Blood Cancer, 2017, 64(3), doi: 10.1002/pbc.26300.
[5] Sung L, Aplenc R, Zaoutis T, et al. Infections in pediatric acute myeloid leukemia: lessons learned and unresolved questions[J]. Pediatr Blood Cancer, 2008, 51(4): 458-460.
[6] Sung L, Lange BJ, Gerbing RB, et al. Microbiologically documented infections and infection-related mortality in children with acute myeloid leukemia[J]. Blood, 2007, 110(10): 3532-3539.
[7] Simon A, Ammann RA, Bode U, et al. Healthcare-associated infections in pediatric cancer patients: results of a prospective surveillance study from university hospitals in Germany and Switzerland[J]. BMC Infect Dis, 2008, 8: 70.
[8] Mikulska M, Viscoli C, Orasch C, et al. Aetiology and resis-tance in bacteraemias among adult and paediatric haematology and cancer patients[J]. J Infect, 2014, 68(4): 321-331.
[9] 王宁玲, 刘红军, 李春, 等. 儿科血液病患儿医院血流感染分析[J]. 中国感染控制杂志, 2008, 7(1):23-25.
[10] 旷凌寒, 江咏梅, 胡正强, 等. 儿科血液病房血培养病原菌分布及耐药情况分析[J]. 中国当代儿科杂志, 2013, 15(4): 259-263.
[11] Tsai HC, Huang LM, Chang LY, et al. Central venous catheter-associated bloodstream infections in pediatric hematology-oncology patients and effectiveness of antimicrobial lock therapy[J]. J Microbiol Immunol Infect, 2015, 48(6): 639-646.
[12] 郑卓军, 汤永民. 恶性血液肿瘤患儿化疗后感染产 ESBLs 细菌耐药性分析[J]. 中国当代儿科杂志, 2012, 14(7): 518-520.
[13] 胡洪华, 杨永长, 肖代雯, 等. 凝固酶阴性葡萄球菌生物被膜形成及耐药性分析[J]. 中国感染控制杂志, 2015, 14(11): 721-725.
[14] Lewis V, Yanofsky R, Mitchell D, et al. Predictors and outcomes of viridans group streptococcal infections in pediatric acute myeloid leukemia: from the Canadian infections in AML research group[J]. Pediatr Infect Dis, 2014, 33(2): 126-129.
[15] Elward AM, Hollenbeak CS, Warren DK, et al. Attributable cost of nosocomial primary bloodstream infection in pediatric intensive care unit patients[J]. Pediatrics, 2005, 115(4): 868-872.
[16] The Joint Commission. The Joint Commission: National Patient Safety Goals Effective, January 1, 2015[EB/OL].(2015-1)[2018-1]. https://www.jointcommission. org/assets/1/6/NPSG_ Chapter_HAP_Jan2018.pdf.
[17] Rogers AE, Eisenman KM, Dolan SA, et al. Risk factors for bacteremia and central line-associated blood stream infections in children with acute myelogenous leukemia: A single-institution report[J]. Pediatr Blood Cancer, 2017, 64(3): doi: 10.1002/pbc.26254.
[18] Siempos II, Kopterides P, Tsangaris I, et al. Impact of catheter-related bloodstream infections on the mortality of critically ill patients: a meta-analysis[J]. Crit Care Med, 2009, 37(7): 2283-2289.
[19] Stoma I, Karpov I, Milanovich N, et al. Risk factors for mortality in patients with bloodstream infections during the pre-engraftment period after hematopoietic stem cell transplantation[J]. Blood Res, 2012, 51(2): 102-106.
