重症监护病房非感染外科患儿体温、白细胞、C-反应蛋白和白介素-6对医院感染的预测价值
2018-03-29张晓磊张铮铮金爱丽沈伟杰陆国平
张晓磊 程 晔 张铮铮 金爱丽 秦 妍 沈伟杰 陆国平
PICU是继发医院感染(院感)的高危区域[1]。院感因其较高的发病率和病死率,成为全球重要的公共卫生问题[2,3]。有研究表明,重症外伤和手术患者的院感发生率达 29.3%[4],高于内科患者[5,6]。早期预测和发现院感有利于及时干预从而改善预后。目前,国内外监测外伤及术后发生院感的研究主要集中在成人[7],儿童相关研究很少。预测感染的基本指标主要有体温(T),炎症指标有WBC、CRP、ESR、PCT、IL-6 及肾上腺髓质素前体(pro-ADM)[5,8,9]等,单个时点或单项指标对预测院感有局限性。本文尝试采集PICU多个时点和多个指标组合预测院感。
1 方法
1.1 研究设计 诊断准确性研究。以入住PICU时非感染持续急危重症外科患儿为研究对象,根据在PICU是否发生院感分为院感组和非院感组,在4个时点采集预测院感的基本指标T、WBC、CRP和IL-6,对预测院感指标优化组合,行特异度和敏感度分析。
1.2 伦理 本研究方案经复旦大学附属儿科医院(我院)伦理委员会审核同意,本研究设计中4个时点采血,指标均为PICU中常规,不额外增加患儿临床检查必需的负担。
1.3 纳入标准 入住我院PICU的手术后脱机困难或重大手术后患儿,年龄28 d至<18岁,体重≥2 500 kg。
1.4 排除标准 符合以下任意一项予以排除:①入PICU时已存在感染或不能明确感染;②PICU住院时间<48 h;③已在外院或我院门急诊治疗≥3 d;④在外院住院≥2 d,出院≥48 h后入我院PICU;⑤外院因各种原因出院<48 h后入我院PICU。
1.5 诊断标准及分组 以患儿入住PICU后48 h内诊断为院感[10],参照2016国际脓毒症共识[11]会议诊断除外院感的急性感染性疾病。分为院感组和非院感组。
1.6 观察时点和指标 ①采集观察指标的时点尽可能服从于PICU常规检查的时点,特别是采血指标。②采集4个时点(P1~P4)的观察指标,P1为入住PICU后4 h内,P2~P4分别为 P1后(48±1)h、(120±1)h 和(192±1)h;③当诊断为院感时,终止本研究观察指标的后续采集。④未诊断院感患儿观察指标采集至P4时点。⑤入PICU 48~192 h的未诊断院感且出PICU(或出院)患儿,采集距离出PICU(或出院)最近1次的时点,终止后续时点观察指标的采集。⑥采集P1~P4时点的WBC、CRP和IL-6,其中WBC来自于我院全自动血细胞分析仪检测结果,CRP检测采用免疫比浊法,IL-6检测采用酶联免疫吸附法,T取P1~P4时点的最高体温。
1.7 统计学方法 采用SPSS 22.0软件进行统计学分析。研究对象一般特征采用描述统计学方法。计量资料正态分布采用珋x±s表示,组间比较采用t检验。计量资料偏态分布采用[M(P25,P75)]描述,组间比较采用秩和检验。计数资料采用百分比表示,组间比较采用 χ2检验,单个格子频数<5者采用 Fisher确切概率法。相关性检验采用Logistic回归分析。诊断院感的患儿,提取距离发生院感最近1次的观察指标进行统计学分析。未诊断院感的患儿提取距离出PICU(或出院)最近1次的观察指标进行统计学分析。选择院感组和非院感组间差异有统计学意义的指标,用于院感的预测。多个指标不同组合时,以任意一个指标大于正常参考值作为阳性事件,绘制ROC曲线,计算AUC。计算约登指数,选取最佳界值,并根据最佳界值,计算敏感度、特异度、阳性预测值和阴性预测值。所有P值均取双尾,p<0.05为差异有统计学意义。
2 结果
2.1 一般情况 图1显示,2016年6月23日至2017年3月15日符合本文纳入和排除标准的42例非感染持续急危重症外科患儿进入分析,男29例(69.1%),年龄1月2 d至13 岁,平均年龄 52.0(19.0,57.0)个月;体重 4.5~47 kg,平均体重 16.0(11.0,18.0)kg。院感组 11 例(26.2%),其中肺炎和中枢神经系统感染各5例,血流感染1例;非院感组31例。原发疾病为外伤和外科手术各21例。

图1 研究对象的纳入和排除流程图
表1显示院感组和非院感组入PICU时的一般情况,两组在性别、入PICU时年龄、体重、体温、WBC、CRP、IL-6,基础疾病分布、有创操作种类数、气管插管、留置尿管和动脉置管方面差异均无统计学意义(P>0.05);两组中心静脉置管情况差异有统计学意义(P=0.03)。4种有创操作中,气管插管27例,中心静脉置管26例,留置尿管28例,动脉置管29例,同时存在4种有创操作的患儿18例,院感组7例,非院感组11例。
2.2 院感危险因素分析 将表1中p<0.3的影响因素行多因素Logstic回归分析,表2显示,性别、年龄、入PICU时CRP、原发疾病、4种有创操作、气管插管、中心静脉置管、留置尿管均不是院感发生的独立危险因素。

表1 院感组和非院感组患儿一般情况[M(P25,P75),珋x±s,n(%)]

表2 医院感染危险因素的多因素Logostic回归分析
2.3 预测指标在两组间的比较 表3显示,本文选择的预测院内感染指标(T、WBC、CRP和IL-6)在两组差异均有统计学意义(p<0.05),院感组均明显高于非院感组。2.4 预测院感的诊断参数 对T、WBC、CRP和IL-6行诊断准确性分析,表 4 和图 2 显示,T(37.3℃)、WBC(10.3×109·L-1)、CRP(27.0 mg·L-1) 和 IL-6(55.0 pg·mL-1)AUC 分别为 0.778、0.765、0.767 和 0.704;T(37.3℃)、WBC(10.3×109·L-1)和 IL-6(55.0 pg·mL-1)敏感度较好,CRP(27.0 mg·L-1)特异度较好。
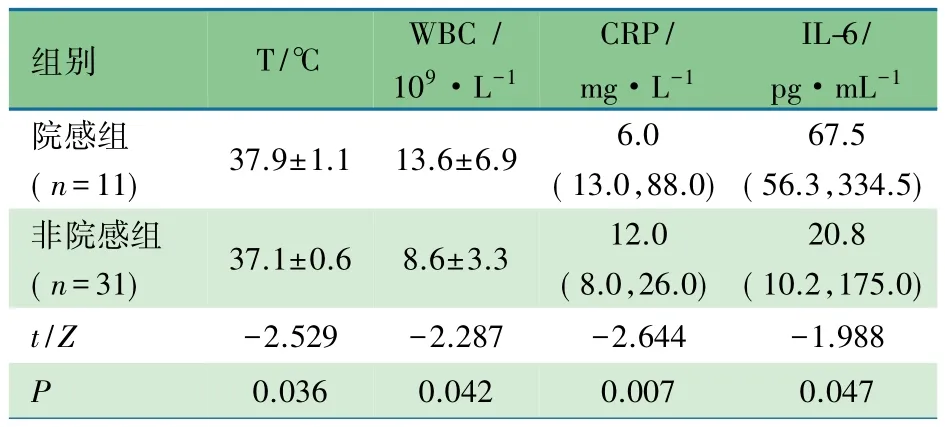
表3 院感组和非院感组观察指标比较[M(P25,P75),珋x±s]

表4 观察指标预测院感的诊断参数

图2 观察指标预测院感的ROC曲线
2.5 4项观察指标不同组合对院感的预测价值 表5显示,11 种组合中,AUC>0.8 的组合中,T+WBC+CPR+IL-6 特异度最好(96.8%),敏感度一般(72.7%),T+WBC+IL-6 特异度(81.8%)和敏感度(87.1%)较均衡,T+WBC 敏感度最好(90.9%),特异度一般(71.0%)

表5 观察指标预测院感的诊断参数
3 讨论
院感在全球范围内是PICU患儿常见的并发症之一,可以快速发展为脓毒症和毛细血管渗漏综合征等,治疗困难。本文重点关注外科急危重症患儿的院感情况。临床常通过症状、体征、实验室检查和影像学等指标确定院感,但因部分患儿缺乏典型临床表现、细菌学结果滞后或受定植菌及干预治疗的影响,诊断困难,错过最佳治疗时机[11,12]。目前,预测PICU患儿院感的研究很多,但预测重症监护患儿院感的研究很少。本研究探讨多时点多项指标对PICU中外科重症监护患儿院感的价值。
目前,T、WBC、CRP、ESR、PCT、IL-6 和 pro-ADM等[5,8,9]指标常被用于院感预测。T 在 PICU 是最常见的无创测量参数之一,虽然会受到多种致热和非致热因素影响,是提示感染的不良指标[13],但也有研究认为,体温的变化趋势有助于预测感染[14]。有研究认为WBC预测院感的价值不大[15],预测婴幼儿细菌感染的能力不及 IL-6、CRP[16],但是WBC作为一种简单、经济、快捷的检查感染的传统诊断指标从来没有被废弃。CRP易出现非特异性升高,当外伤或术后没有发生感染,CRP 则迅速下降[17,18],目前常被用于外伤和术后感染的监测。本研究中CRP为入PICU后>48 h的检测值,此时采用CRP预测院感更加准确。IL-6是发生感染或外伤时介导固有免疫系统反应的始动因子,其表达水平与创伤严重程度相关[19]。IL-6在感染早期即可被检测到,且血中含量稳定,可为是否发生感染提供较早的、可靠的参考依据。ESR不作为常规检测,且通常在怀疑链球菌感染时才检测。PCT的水平与感染的病原体及严重程度密切相关,主要用于细菌感染的评估。pro-ADM是ADM的前体,稳定易测,可以很好地预测感染,但是费用较贵,目前尚未在临床推广。综合各项指标的优缺点,本研究选用T、WBC、CRP和IL-6对PICU中外科重症监护患儿院感进行预测。
本文中院感发生率为26.2%(11/42),以肺炎和中枢神经系统感染为主,各占 45.4%,其次是血流感染(9.1%)。Sahu等[20]的研究发现,在包括新生儿、婴儿、儿童和成人在内的所有患者的心脏外科重症监护病房中院感发生率为4.6%,以下呼吸道感染为主(44.2%),其次为手术部位感染(11.6%)和血流感染(7.5%)。国内某儿童专科医院外科病区的院感发生率7.1%~9.7%,同样以呼吸道感染最为常见[21,22]。虽然有文献报道气管插管、中心静脉置管和留置尿管是院感发生的危险因素[23,24],但本研究中多因素Logstic回归分析结果显示,上述因素均非院感的独立危险因素。
本文中,院感组的T、WBC、CRP和IL-6的值均明显高于非院感组,说明此4项指标对院感的预测均有一定诊断价值。其中敏感度最高的是WBC,特异度最高的是CRP,4项指标中的任一指标都不能同时具有较高的灵敏度和特异度,所以单个指标预测院感均有局限性。将4项指标任意组合发现,组合后的指标诊断效能均优于单一指标。其中T+WBC组合的敏感度最高,可用于入PICU时院感的初步筛查;T+WBC+CPR+IL-6组合的特异度最高,可在入PICU后作为监测院感的指标。4项指标因其方便、经济,其联合诊断可作为临床判断院感的应用指标。
本文不足与局限性:①纳入病例不包括转出PICU及出院后发生院感的患儿,可能会导致真实院感率的降低;②未区别感染何种病原体,不能准确说明各观察指标对预测何种病原体感染更特异;③有学者认为,参考预测感染的界值使用抗生素,并以临床结局作为参照,才更能体现预测指标诊断价值,本文没有分析相应指标。
[1]Porto JP, Mantese OC, Arantes A, et al.Nosocomial infections in a pediatric intensive care unit of a developing country:NHSN surveillance.Rev Soc Bras Med Trop, 2012,45(4):475-479
[2]Rosenthal VD, Al-Abdely HM, El-Kholy AA, et al.International Nosocomial Infection Control Consortium report,data summary of 50 countries for 2010-2015:Device-associated module.Am J Infect Control, 2016, 44(12):1495-1504
[3]Jordan GI, Arriourtúa AB, Torre JA, et al.A national multicentre study on nosocomial infections in PICU.An Pediatr(Barc), 2014, 80(1):28-33
[4]Georgeto A, Elias A, Tanita MT, et al.Incidence and risk factors for sepsis in surgical patients:a cohort study.Journal of Critical Care, 2011, 15(S2):P17
[5]Wallace WC, Cinat M, Gornick WB, et al.Nosocomial Infections in the Surgical Intensive Care Unit:A Difference between Trauma.Am Surg, 1999, 65(10):987-990
[6]Kelly KB, Banerjee A, Golob JF, et al.Where's the difference?Presentation of nosocomial infection in critically ill trauma versus general surgery patients.Surg Infect(Larchmt),2014,15(4):377-381
[7]Urrea M, Torner F, Pons M, et al.Incidence study of nosocomial infection in pediatric trauma patients.J Pediatr Orthop B,2005,14(5):371-374
[8]Naito T, Torikai K, Mizooka M, et al.Relationships between Causes of Fever of Unknown Origin and Inflammatory Markers:A Multicenter Collaborative Retrospective Study.Intern Med,2015,54(16):1989-1994
[9]程晔,陆国平,陆铸今,等.入住重症监护病房时非感染患儿动态监测C-反应蛋白、前降钙素和肾上腺髓质素前体预测医院感染的价值.中国循证儿科杂志,2015,10(2):142-147
[10]中华人民共和国卫生部.医院感染诊断标准(试行).中华医学杂志,2001,81(5):314-320
[11]Dellinger RP, Levy MM, Rhodes A, et al.Surviving Sepsis Campaign:International Guidelines for Management of Severe Sepsis and Septic Shock, 2012.Intensive Care Med, 2013, 39(2):165-228
[11]Launes C, Esteban E, Balaguer M, et al.Pro calcitoninguidance reduces antibiotic exposure in children with nosocomial infection(PRORANI).J Infect, 2016, 72(2):250-253
[12]Goldenberg NM, Leligdowicz A, Slutsky AS, et al.Is nosocomial infection really the major cause of death in sepsis?Crit Care, 2014, 18(5):540
[13]Lu SH, Yu PJ, Dai YT.Fever presentation and associated factors in patients with healthcare-associated bacteraemia.Int J Nurs Pract, 2016, 22(1):98-107
[14]Drewry AM, Fuller BM, Bailey TC, et al.Body temperature patterns as a predictor of hospital-acquired sepsis in afebrile adult intensive care unit patients:a case-control study.Crit Care, 2013, 17(5):R200
[15]Seigel TA, Cocchi MN, Salciccioli J, et al.Inadequacy of temperature and white blood cell count in predicting bacteremia in patients with suspected infection.J Emerg Med, 2012, 42(3):254-259
[16]Zarkesh M, Sedaghat F, Heidarzadeh A, et al.Diagnostic value of IL-6,CRP,WBC,and absolute neutrophil count to predict serious bacterial infection in febrile infants.Acta Med Iran, 2015, 53(7):408-411
[17]Welsch T, Frommhold K, Hinz U, et al.Persisting elevation of C-reactive protein after pancreatic resections can indicate developing inflammatory complications.Surgery, 2008, 143(1):20-28
[18]Alper B, Erdogan B, Erdogan M Ö , et al.Associations of Trauma Severity with Mean Platelet Volume and Levels of Systemic Inflammatory Markers(IL1β, IL6, TNFα, and CRP).Mediators Inflamm, 2016, 2016(4):9894716
[19]Gebhard F, Pfetsch H, Steinbach G, et al.Is interleukin 6 an early marker of injury severity following major trauma in humans?Arch Surg, 2000, 135(3):291-295
[20]Sahu MK, Siddharth B, Choudhury A, et al.Incidence,microbiological profile of nosocomial infections,and their antibiotic resistance patterns in a high volume Cardiac Surgical Intensive Care Unit.Ann Card Anaesth, 2016, 19(2):281-287
[21]姜亚绒,张涛,刘新利.儿童专科医院普外科医院感染调查分析.实用预防医学,2005,12(5):1083-1084
[22]郝艳.2008年儿童专科医院外科病区医院感染现患率调查总结.中国实用医药,2009,4(27):243-244
[23]Dramowski A, Madide A, Bekker A.Neonatal nosocomial bloodstream infections at a referral hospital in a middle-income country:burden, pathogens, antimicrobial resistance and mortality.Paediatr Int Child Health, 2015, 35(3):265-272
[24]Leblebicioglu H, Erben N, Rosenthal VD, et al.International Nosocomial Infection Control Consortium(INICC)national report on device-associated infection rates in 19 cities of Turkey, data summary for 2003-2012.Ann Clin Microbiol Antimicrob, 2014, 13:51
