三种助产方案对阴道分娩初产妇无保护接生成功率及会阴完整率的影响
2018-03-24戴晓飞翁小芳
戴晓飞,翁小芳
(瑞安市妇幼保健院 分娩室,浙江 瑞安 325200)
随着医学模式发展进步及人们对于医疗服务质量要求的提高,实现人性化、无干预、安全及高满意度的自然分娩越来越受到关注[1]。近年来无保护会阴接生逐渐被用于自然分娩过程辅助干预,但因产妇会阴、骨盆条件及配合程度差异导致总体无保护会阴接生成功率仍较低,无法满足临床需要[2-3]。本次研究以我院行阴道分娩初产妇共300例作为研究对象,分别采用仿生球囊助产、会阴阻滞麻醉及两者联合助产方案,探讨3种助产方案对阴道分娩初产妇无保护会阴接生成功率及会阴完整率的影响,以寻求提高产妇无保护会阴接生成功率、提高分娩质量的有效措施。
1 资料与方法
1.1 临床资料 选取2015年5月—2017年5月于我院行阴道分娩的初产妇共300例,以随机数字表法分为A组、B组及C组,每组各100例;纳入标准:单胎、初产妇、年龄22~40岁;排除标准①妊娠期合并症,②无读写能力,③胎位异常,④胎儿先天畸形,⑤血液系统疾病,⑥心脑肝肾功能障碍,⑦精神系统疾病,⑧临床资料不全。其中A组年龄23~37岁,平均26.34±5.70岁,孕周35~41周,平均38.34±1.90周;B组年龄24~36岁,平均26.09±5.63岁,孕周36~41周,平均38.51±1.88周;C组年龄22~39岁,平均26.52±5.76岁,孕周35~42周,平均38.20±1.85周;3组一般资料比较差异无统计学意义(P>0.05) ,方案经医院伦理委员会批准,患者及家属知情同意。
1.2 助产方法 A组产妇仿生球囊助产,利用经计算机控制的特制的乳胶气囊逐渐充气扩张软产道达到胎头大小,达到提前模拟胎头效应[4];B组产妇行会阴阻滞麻醉,即在胎头拨露 2cm后,于肛门和坐骨结节间进行穿刺,达坐骨棘尖端稍退注入利多卡因(1%)8~10mL;C组产妇行仿生球囊助产联合会阴阻滞麻醉,操作同A、B组。
1.3 观察指标 ①记录患者无保护会阴接生成功例数和会阴完整例数,计算百分比;②记录患者第二产程时间、疼痛VAS评分、产后出血量及分娩后5min Apgar评分,计算平均值;其中疼痛程度评价采用VAS评分法,分值0~10分,分值越高提示疼痛越严重;产后出血量计算采用称重法;而新生儿总体健康状况评价采用分娩后5min Apgar评分[4];③评价干预满意度,采用我院护理部制定临床护理调查问卷,即出院时由行阴道分娩初产妇自行勾选非常满意、满意、一般及不满意中任一项,计算百分比。
1.4 统计学处理 选择SPSS20.0软件分析数据;计量资料3组间采用方差分析,2组间采用t检验;计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结果
C组无保护会阴接生成功率和会阴完整率均显著高于A、B组,第二产程时间、疼痛VAS评分、产后出血量及分娩后Apgar评分均显著优于A、B组;差异均有统计学意义(P<0.05,表1)。A、B、C组干预满意度分别为77.00%、80.00%、97.00%,3组差异有统计学意义(χ2=9.26,P<0.05)。
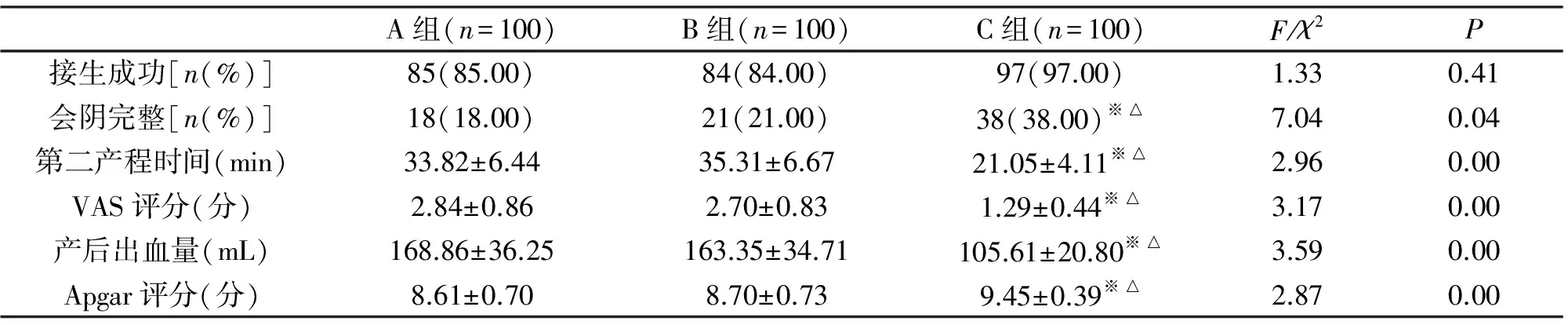
表1 不同助产方案初产妇的母婴结局
注:※与A组比较,P<0.05;△与B组比较,P<0.05。
3 讨论
已有研究显示[5],产妇无保护会阴接生成功与否易受高龄、孕周、胎儿体重、宫缩强度、会阴肌群弹性、水肿及精神心理因素等影响;同时助产士接生技术、与产妇间沟通效果及配合程度亦与无保护会阴接生成功率具有相关性[6]。疼痛是决定初产妇分娩方式选择及自然分娩成功关键因素之一;分娩过程中因会阴撕裂及侧切导致疼痛往往难以忍受,随之而来排便感亦加重产妇疼痛,增加产后出血量[7]。而目前临床推荐无保护会阴接生特点是不对会阴进行干预,在产妇主动配合和调节胎头自然娩出速度基础上,达到减轻会阴裂伤和疼痛感的作用[8]。但相关报道显示[9],单纯无保护会阴接生受产妇自身及外界因素较大,不同地区间应用效果存在较大差异。
仿生球囊助产应用可符合阴道分娩条件的臀位,在短时间内充分扩张软产道,减少堵会阴的时间[10];同时符合自然分娩生理规律,而且不使用任何药物,属非药物性助产,无创性操作,对改变产力、产道、精神因素方面均有很大的作用[11-12]。而在仿生球囊辅助分娩基础上加用会阴神经阻滞麻醉,则可在未影响宫缩力、产程及母婴安全基础上,更有效松弛软产道及会阴部,改善阴道及会阴部肌群弹性[13];而相关肌群伸展长度延长则能够降低盆底组织对胎头阻力,加快胎头通过阴道进程;同时麻醉药物适量应用还能够显著减轻第二产程疼痛程度,缩短第二产程所需时间;此外因疼痛导致局部肌肉痉挛状态患者亦可降低软产道损伤程度和产后出血量[14]。
本次研究结果显示,C组无保护会阴接生成功率和会阴完整率均显著高于A、B组,第二产程时间、疼痛VAS评分、产后出血量及分娩后Apgar评分亦均显著优于A、B组;证实仿生球囊助产与会阴阻滞麻醉联合应用有助于提高阴道分娩初产妇会阴接生成功率,改善母婴结局;并有助于提高干预满意度。
[1] 谢幸,苟文丽.妇产科学[M].8版.北京:人民卫生出版社,2013.
[2] 李晓燕,徐括琴.无保护会阴接生法的临床探讨[J].中国妇幼保健,2013,28(18):3053-3055.
[3] 张文秀.改良式低位产钳术联合无保护会阴助产的临床观察[J].实用妇产科杂志,2014,30(08): 625-627.
[4] 曹泽毅.中华妇产科学:临床版[M].北京:人民卫生出版社,2010:220-222.
[5] 邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].4版.北京:人民卫生出版社,2011:222-225.
[6] 余平芝,谢穗,江世芳.低位产钳术172例临床分析[J].安徽医学,2012,33(06):714-715.
[7] Balchin I, Whittaker JC, Lamont RF,etal. Maternal and fetal characteristics associated with meconium-stained amniotic fluid [J]. Obstet Gynecol, 2011, 117(04):828-835.
[8] Smith LA, Price N, Simonite V,etal. Incidence of and risk factors for perineal trauma: a prospective observational study [J]. BMC Pregnancy Childbirth, 2013, 13(04): 59-67.
[9] Queenan JT. How to stop the relentless rise in cesarean deliveries [J]. Obstetrics and Gynecology, 2011, 118(2Pt1): 199-206.
[10] Aasheim V, Nilsen AB, Lukasse M,etal. Perineal techniques during the second stage of labour for reducing perineal trauma [J]. Cochrane Database of Systematic Reviews, 2011, 7(12): CD006672.
[11] Laughon SK, Berghella V, Reddy UM,etal. Neonatal and maternal outcomes with prolonged second stage of labor [J]. Obstet Gynecol, 2014, 124(01): 57-67.
[12] Chantrapitak W, Srijuntuek K, Wattanaluangarun RT. The efficacy of lower uterine segment compression for prevention of early postpartum hemorrhage after vaginal delivery [J]. J Med Asse Tai, 2011, 94(06): 649-656.
[13] Acanfora L, Rampon M, Filippeschi M,etal. An inflatable ergonomic 3-chamber fundal pressure belt to assist vaginal delivery [J]. Int J Gynaecol Obstet, 2013, 120(01): 78-81.
[14] Black M, Mitchell E, Danielian P. Instrumental vaginaldeliveries; are midwives safer practitioners? A retrospective cohort study [J]. Acta Obstet Gynecol Scand, 2013, 92(12): 1383- 1387.
