椎管内分娩镇痛在剖宫产术后再次妊娠阴道分娩中的应用
2018-03-09秦学伟
王 静 李 菊 蔺 莉 秦学伟 李 智
(北京大学国际医院妇产科,北京 102206)
目前随着“全面二孩”政策的放开,剖宫产术后再次妊娠分娩已成为产科临床面临的突出问题。瘢痕子宫经阴道分娩存在子宫破裂、新生儿窒息等风险[1,2],导致剖宫产术后有阴道试产(trial of labor after cesarean, TOLAC)意愿的孕妇较少。大量证据表明再次剖宫产术中出血、术后感染、子宫内膜炎等发生率明显上升,剖宫产术后再次妊娠经阴道分娩(vaginal birth after cesarean section, VBAC)对母儿更为有利[3]。椎管内分娩镇痛的镇痛效果好,对产程和产力影响小,但由于担心镇痛后会掩盖子宫破裂的症状和体征,影响分娩镇痛在VBAC中的应用。目前国内外相关报道较少[4,5]。我院已广泛开展椎管内分娩镇痛,并在严格质控的情况下对VBAC实施。本研究回顾性分析2016年1月~2017年3月我院经阴道分娩的剖宫产术后再次妊娠的单胎足月孕妇的资料,其中镇痛组25例,非镇痛组43例,探讨在VBAC中实施椎管内分娩镇痛的有效性及安全性。
1 临床资料与方法
1.1 一般资料
TOLAC指征参照剖宫产术后再次妊娠阴道分娩管理的专家共识[6],共72例。4例阴道试产失败中转剖宫产,其中3例活跃期停滞(2例分娩镇痛,1例未行分娩镇痛),1例引产失败(未行分娩镇痛);68例成功阴道分娩,成功率94.4%,其中镇痛组25例,非镇痛组43例,2组均有1次子宫下段横切口剖宫产史,2组年龄、分娩时BMI、孕周、新生儿体重、本次妊娠合并症(妊娠期糖尿病和胎膜早破)、距前次剖宫产时间差异均无统计学意义(P>0.05)(表1)。
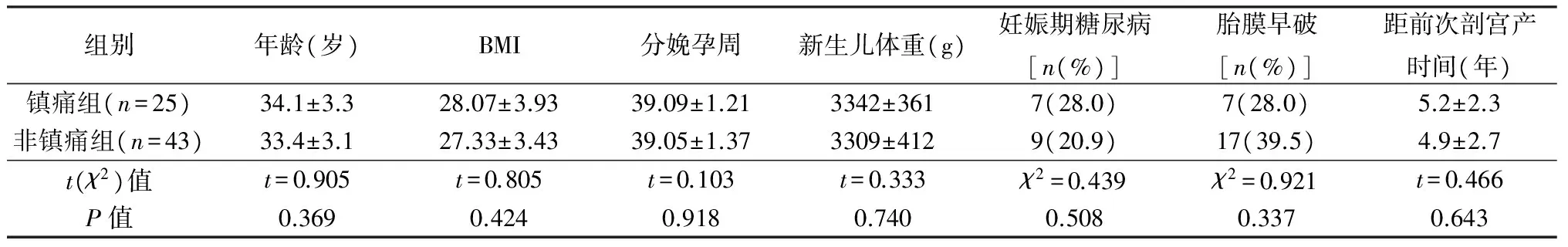
表1 2组一般资料比较
1.2 方法
镇痛组:孕检期间孕妇有分娩镇痛的意愿,经产科医师评估可以阴道分娩,无椎管内阻滞禁忌,无凝血功能异常、穿刺部位及全身性感染等,孕37周到麻醉科门诊进行分娩镇痛评估。评估内容、分娩镇痛的适应证及禁忌证按照分娩镇痛专家共识2016版[7]。临产后入产房,再次提出分娩镇痛的要求,宫口开大1 cm后,由麻醉科大夫向孕妇及家属交代麻醉风险,签署知情同意书,实施连续硬膜外镇痛。开放静脉,持续心电监护。患者取侧卧位,常规消毒铺巾,L2/3或L3/4间隙进行硬膜外穿刺,向头端置入硬膜外导管,注入试验剂量(含1∶200 000肾上腺素的1.5%利多卡因)3 ml,观察3~5 min,排除导管置入血管或蛛网膜下腔,注入首剂量0.1%罗哌卡因+0.5 μg/ml舒芬太尼10 ml,测量镇痛平面维持在T10水平,进行视觉模拟评分(visual analogue scale,VAS)和Bromage运动神经阻滞评分,接自控电子镇痛泵,泵液为1%罗哌卡因10 ml+舒芬太尼50 μg+生理盐水89 ml,镇痛泵采用硬膜外患者自控镇痛(patient controlled epidural analgesia, PCEA)模式,设置背景量5 ml/h,单次给药剂量5 ml,总量100 ml。由助产士全程陪伴分娩,并及时检查宫口扩张情况,至宫口开全停药。
非镇痛组:孕妇未使用分娩镇痛。开放静脉,持续心电监护,常规观察和处理产程。
1.3 观察指标
记录2组产程时间、缩宫素加强宫缩、临产方式(自然临产或缩宫素点滴引产)、产后出血、新生儿窒息、产钳助产、子宫破裂、产后尿潴留等指标。镇痛组采用VAS比较镇痛前、镇痛后30分钟宫缩时的疼痛评分,0分表示无痛,10分表示难以忍受的最剧烈的疼痛。
1.4 统计学处理
2 结果
2.1 2组分娩及新生儿情况
见表2。25例镇痛组中,10例自然临产,其中2例(20.0%)分娩镇痛后继发宫缩乏力行缩宫素静点加强宫缩;15例缩宫素点滴引产。43例非镇痛组中,27例自然临产,其中1例(3.7%)继发宫缩乏力行缩宫素静点加强宫缩;16例缩宫素点滴引产。镇痛组因继发宫缩乏力行缩宫素静点加强宫缩的比例(2/10)高于非镇痛组(1/27),但差异无统计学意义(Fisher检验,P=0.172)。镇痛组第一、二产程时间略长于非镇痛组,但差异无统计学意义(P>0.05)。2组产钳率、产后出血率、产后尿潴留率差异无统计学意义(P>0.05)。2组均未发生子宫破裂、新生儿窒息。镇痛组无麻醉相关并发症。

表2 2组分娩情况比较
2.2 镇痛组镇痛前后VAS评分比较
镇痛组镇痛时间(4.95±2.78)h,镇痛前VAS评分(8.6±1.0)分,镇痛后半小时VAS评分(2.2±1.0)分,显著低于镇痛前(配对t检验,t=22.09,P=0.00)。
3 讨论
产妇在分娩过程中可有剧烈疼痛和恐惧不安,由此引起一系列神经内分泌反应,导致各种机能和代谢的改变,对母儿安全有着不利的影响。对产痛的恐惧也成为瘢痕子宫再次妊娠孕妇不选择阴道分娩的原因[8]。探讨VBAC分娩过程中分娩镇痛的应用成为临床关注的问题。由于担心分娩镇痛会影响产程及产力、掩盖子宫破裂的症状和体征,国内外学者对椎管内麻醉在VBAC中的应用仍有一定的争议。美国妇产科医师协会(ACOG)指南[8]已明确推荐,在TOLAC中应用硬膜外阻滞进行分娩镇痛是安全的。子宫破裂最敏感的临床变化是胎心监护异常。
我院72例行TOLAC,其中68例经阴道分娩,成功率94.4%,无子宫破裂、新生儿窒息。分娩镇痛组中自然临产率40.0%(10/25),非镇痛组为62.8%(27/43),镇痛组的缩宫素点滴引产率更高,但2组无统计学差异。Petersen等[9]的研究表明,引产病人更倾向于行分娩镇痛;非镇痛组的第一产程、第二产程时间与镇痛组相比无统计学差异。目前分娩镇痛对产程的影响尚无一致结论,有人担心硬膜外分娩镇痛可能导致一过性子宫收缩力下降,继而导致产程延长[10]。陈秀斌等[11]报道83例VBAC的临床资料,其中椎管内分娩镇痛组37例,未使用分娩镇痛组46例,结果显示潜伏期开始椎管内分娩镇痛并不延长第一产程,2组第一、第二产程及总产程时间无统计学差异。潘东军等[12]的研究显示,与非分娩镇痛相比,全产程分娩镇痛可缩短第一产程活跃期,分析其缩短产程的机理,一方面是由于椎管内阻滞消除或减轻产妇的应激反应,使儿茶酚胺水平降低,减少儿茶酚胺抑制子宫收缩的作用;另一方面是由于镇痛后子宫颈、阴道壁、盆底肌肉均有不同程度的放松,使宫颈扩张加速,活跃期缩短。但伍绍文等[13]分析143例VBAC的分娩资料,其中37例使用椎管内分娩镇痛,106例未使用分娩镇痛,结果显示VBAC分娩镇痛组的第一、第二及总产程时间明显长于未使用分娩镇痛组,差异有统计学意义。分娩镇痛对产程的影响,仍有待于多中心、大样本量研究。
本研究显示,与VBAC非分娩镇痛组相比,分娩镇痛组产钳率、产后出血率、产后尿潴留率等均无统计学差异,2组均无子宫破裂及新生儿窒息。Rimaitis等[14]的研究表明,分娩镇痛并不增加产后出血及器械助产率。关于分娩镇痛对VBAC母儿结局的影响,研究文献很少。伍绍文等[13]的研究显示分娩镇痛组产后出血的发生率及产钳助产率明显高于未使用分娩镇痛组,差异有统计学意义(P<0.05),这与我们的研究结论不一致,分析原因可能与样本量少有关,有待扩大样本量进一步分析。分娩镇痛后发生产后尿潴留的相关研究不多,仇春波等[15]的研究显示分娩镇痛并不增加产后尿潴留的发生率,这与我们的结论一致,推测与低浓度罗哌卡因对感觉神经阻滞好,但几乎无运动神经阻滞,即感觉阻滞和运动阻滞分离有关,且低浓度罗哌卡因对心脏毒性较小,对子宫胎盘血流无明显影响,对母婴较为安全。本研究2组均无子宫破裂及新生儿窒息,说明剖宫产术后阴道分娩的安全性,也说明分娩镇痛用于VBAC中安全有效,但因样本量少,有待扩大样本量深入研究。
本研究的局限性为样本量较少,仅为单个医院的病例分析,且为回顾性研究。同时,因VBAC必须得到孕妇及家属的同意,医生也会根据自身经验对患者提出分娩方式的建议,在研究对象的选择上可能造成一定偏倚。尽管如此,本研究仍然在一定程
度上对VBAC镇痛与否的相关结局进行了综合分析,认为分娩镇痛应用于VBAC时母儿并发症无明显增加,安全有效,值得在有条件的医院推广应用。
1 时春艳,杨慧霞.剖宫产术后阴道分娩与子宫破裂的发生.中华妇产科杂志,2009,44(1):68-70.
2 李 莉,颜建英.瘢痕子宫再次妊娠致子宫破裂危险因素的临床研究.现代妇产科进展,2014,23(2):158-160.
3 陆宣平,陈友国,韩 冰,等.剖宫产术后瘢痕子宫再次妊娠分娩方式的研究进展.实用妇产科杂志,2014,30(4):260-262.
4 Capogna G.Analgesia for induced labor and for vaginal birth after cesarean section.In:Capogna G,ed.Epidural Labor Analgesia.Switzerland:Springer International Publishing,2015.167-176.
5 Abdulwahab DF,Husin R,Jaafar Jas D,et al.The success rate of trial of labour after caesarean section:does intrapartum epidural analgesia affect the outcomes?J Comp Neurol,2015,227(1):50-62.
6 中华医学会妇产科学分会产科学组.剖宫产术后再次妊娠阴道分娩管理的专家共识(2016).中华妇产科杂志,2016,51(8):561-564.
7 沈晓凤,姚尚龙.分娩镇痛专家共识(2016版).临床麻醉学杂志,2016,32(8):816-818.
8 American College of Obstetricians and Gynecologists.ACOG Practice bulletin no.115:Vaginal birth after previous cesarean delivery.Obstet Gynecol,2010,116(2 Pt 1):450-463.
9 Petersen A,Penz SM,Gross MM.Women’s perception of the onset of labour and epidural analgesia:a prospective study.Midwifery,2013,29(4):284-293.
10 冯 丹,姚尚龙,张小铭.硬膜外分娩镇痛对产妇子宫收缩的影响.中华麻醉学杂志,2004,24(12):893-895.
11 陈秀斌,周 健,单震丽,等.低浓度罗哌卡因复合小剂量舒芬太尼椎管内分娩镇痛在剖宫产术后再次妊娠阴道分娩中的应用.现代妇产科进展,2014,23(10):804-806.
12 潘东军,李春晖,王宏宇,等.全产程分娩镇痛安全性和有效性研究.国际麻醉学与复苏杂志,2015,36(4):330-333.
13 伍绍文,何 电,张为远.产时干预对剖宫产术后阴道分娩母婴结局的影响.中华医学杂志,2017,97(7):512-516.
14 Rimaitis K,Klimenko O,Rimaitis M,et al.Labor epidural analgesia and the incidence of instrumental assisted delivery.Medicina (Kaunas),2015,51(2):76-80.
15 仇春波,陈 洁.分娩镇痛产后尿潴留的临床观察.现代实用医学,2013,25(3):352-353.
