食管鳞状细胞癌HPV 16/18型感染与p53表达的相关性研究
2018-02-22詹泳杰吴腾飞茅乃权
詹泳杰 吴腾飞 茅乃权
食管癌是最常见的消化道恶性肿瘤之一,不同地区其发病率及病理类型存在明显差异[1]。国家癌症中心研究报告显示,我国食管癌的发病率和死亡率分别位居恶性肿瘤第6位和第4位[2]。研究发现食管癌发病可能与生活环境、饮食习惯、病毒感染、遗传易感性等因素有关[3-4]。Syrjanen等[5]于 1982年首先提出人乳头状瘤病毒(human papillomavirus,HPV)感染与食管癌有关,随后亦有诸多相关报道[6-7],但HPV感染与食管癌的关系仍存在争议。p53作为与人类肿瘤相关性最高的抑癌基因,其产物对基因修复与染色体稳定有重要作用。研究发现,30%~70%食管癌患者存在p53基因突变[8-9]。食管鳞状细胞癌的发生是否与HPV感染和p53基因突变有关尚未明确。本研究旨在阐明HPV l6/18感染与食管鳞状细胞癌发生发展的关系,并探讨其与p53表达的相关性,为食管鳞状细胞癌的早期预防、诊断及治疗提供依据。
1 材料与方法
1.1 标本来源
收集2009年1月至2012年12月于广西医科大学附属肿瘤医院诊治的食管鳞状细胞癌患者术后病理组织蜡块标本56例(鳞癌组),并以同期24名健康者正常食管活检组织蜡块标本作为对照组。所有患者均经病理检查确诊为食管鳞状细胞癌,术前均未接受放疗、化疗等抗肿瘤治疗,且具有完整的临床和病理资料。鳞癌组患者男性46例,女性10例;年龄37~75岁,平均(55.7±9.7)岁;参照国际抗癌联盟(union for international cancer control,UICC)2018 年实施的第 8版食管癌TNM分期系统进行临床分期:Ⅰ期3例,Ⅱ期13例,Ⅲ期37例,Ⅳ期3例;肿瘤分化程度:高度分化3例,中度分化23例,低度分化30例;伴淋巴结转移30例,无淋巴结转移26例。本研究经医院伦理委员会批准。
1.2 主要仪器和试剂
TIANamp FFPE DNA Kit DP331试剂盒购自北京天根生化科技有限公司,2×Taq MasterMix(含染料)购自北京康为世纪生物科技有限公司,引物由宝生物工程(大连)有限公司合成。鼠抗人p53单克隆抗体(D0-7)、即用型SP免疫组化试剂盒均购自福州迈新生物技术开发有限公司。
1.3 实时荧光定量PCR检测HPV 16/18 E6、E7基因的表达
所有标本均经常规福尔马林固定,石蜡包埋,连续5 μm切片。取石蜡切片(厚5~10 μm,大小1 cm×1 cm)5~8张,使用 TIANamp FFPE DNA Kit DP331试剂盒提取组织基因组DNA,置于-20℃冰箱保存。用分光光度计检测DNA的浓度及纯度。
HPV16/18 E6、E7基因采用聚合酶链式反应(polymerase chain reaction,PCR)扩增检测,反应体系为 2×Taq MasterMix 12.5 μL,dNTPs 3 μL,上下游引物各 1 μL,Rnase-Free Water 7.5 μL,DNA 模板 3 μL。反应条件:94℃预变性5 min,94℃变性30 s,54℃退火30 s,72℃延伸5 min,共40个循环。反应产物用1.5%琼脂糖凝胶电泳,并在凝胶成像系统内照相鉴定。PCR引物设计见表1。

表1PCR引物信息
1.4 免疫组化SP法检测p53蛋白的表达水平
实验以PBS液取代一抗作阴性对照,严格按照免疫组化试剂盒说明书进行操作,DAB显色,苏木素复染,梯度脱水,透明后封片镜检。以细胞核内出现棕褐色颗粒为阳性。在高倍镜下(×400)对每张切片随机选取5个视野,每个视野计数200个细胞,计算其百分比。阳性细胞数<5%为阴性(-),5%~25%为弱阳性(+),26%~50%为中度阳性(++),>50%为强阳性(+++),(+)、(++)、(+++)均为阳性表达。
1.5 随访情况
本研究纳入的56例患者每6个月定期随访1次,随访方式为患者门诊复查、电话随访、上门随访及询问亲属等,随访终点为患者发生死亡事件或随访时间已满5年,随访截至2017年12月31日。随访期间死亡45例,存活11例。总生存时间(overall survival,OS)定义为患者接受手术之日至死亡或随访结束的时间。
1.6 统计学方法
采用SPSS 20.0软件进行数据分析。计量资料采用均数±标准差(±s)表示;计数资料组间比较采用χ2检验或Fisher确切概率法;HPV感染与p53之间的关系采用Spearman相关分析;生存分析采用Kaplan-Meier法,组间比较采用Log-rank检验;采用Cox回归分析HPV感染和p53表达与患者OS的关系,其中模型1为单因素Cox回归,模型2为多因素Cox回归,调整年龄、性别、病理分级、TNM分期和淋巴结转移等潜在混杂因素。以双侧P<0.05为差异有统计学意义。
2 结果
2.1 HPV16/18在不同食管组织中的感染情况
PCR产物经1.5%琼脂糖凝胶电泳结果显示(图1),在408 bp、142 bp、313 bp和193 bp处出现扩增带,分别为 HPV16 E6、HPV16 E7、HPV18 E6 和 HPV18 E7阳性,出现以上1项阳性指标则判断为HPV感染阳性。鳞癌组和对照组HPV感染率分别为44.6%(25/56)和12.5%(3/24),两者比较差异有统计学意义(χ2=7.630,P=0.006)。
2.2 p53蛋白在食管鳞状细胞癌组织中的表达
免疫组化实验结果显示,p53阳性信号位于细胞核内,呈棕褐色,见图2。鳞癌组和对照组p53蛋白阳性表达率分别为 41.1%(23/56)和 4.2%(1/24),两者比较差异有统计学意义(χ2=10.896,P<0.001)。
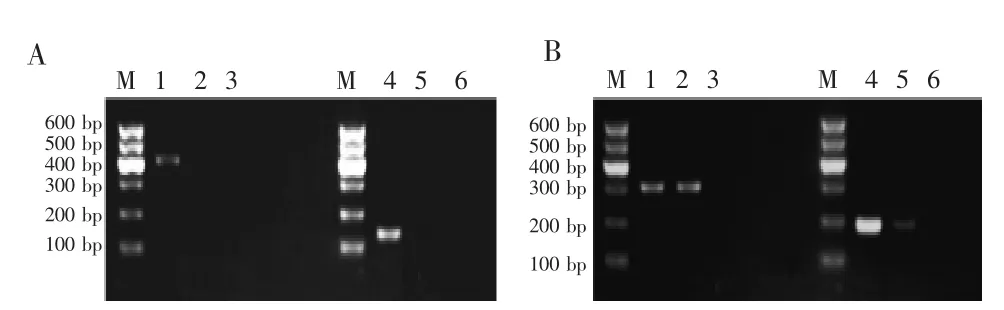
图1 HPV16/18 E6、E7基因PCR扩增产物琼脂糖凝胶电泳图谱
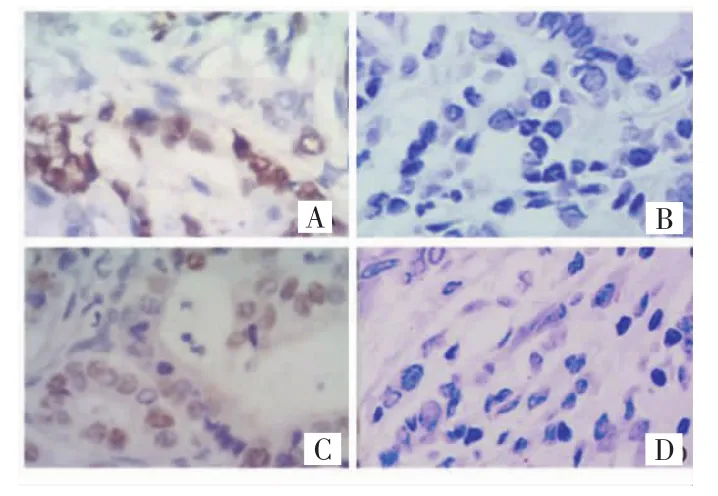
图2 p53蛋白在食管鳞状细胞癌组织中的表达(SP×400)
2.3 HPV16/18感染与食管鳞状细胞癌患者临床病理特征的关系
56例食管鳞状细胞癌患者中,HPV感染与患者的性别、年龄无关(P>0.05),与病理分级、TNM 分期和淋巴结转移有关(P<0.05)。HPV感染与p53蛋白表达有关(χ2=17.849,P<0.001),进一步的 Spearman 相关分析结果显示,两者呈正相关(r=0.565,P<0.001)。见表2。
2.4 HPV感染及p53表达与食管鳞状细胞癌患者预后的关系
Kaplan-Meier生存分析结果显示,HPV感染阳性、p53表达阳性患者中位OS均小于HPV感染阴性、p53表达阴性者(21个月vs39个月,χ2=4.306,P=0.038;17 个月vs41 个月,χ2=5.868,P=0.015),见图 3。调整年龄、性别、病理分级、TNM分期和淋巴结转移等潜在的混杂因素后,HPV 感染(HR=1.834,95%CI:1.010~3.330,P=0.046) 和 p53 阳性表达(HR=2.189,95%CI:1.182~4.054,P=0.013)均可增加食管鳞状细胞癌患者的死亡风险,见表3。

表3 HPV感染和p53蛋白表达与食管鳞状细胞癌预后的关系
3 讨论
食管癌为原发于食管黏膜上皮组织的恶性肿瘤,其中鳞状细胞癌最常见,约占食管癌病变类型的95%[3]。近年我国食管癌的发病率呈逐年上升趋势,且患者日益年轻化,探索食管鳞状细胞癌的发病机制,将有助于食管癌的筛查、早期诊断和治疗。
HPV是一类体积微小且无包膜的DNA病毒,HPV DNA常游离于染色体之外,而在恶性肿瘤内,HPV DNA整合到宿主细胞DNA中,导致HPV E2基因失去对HPV E6、HPV E7基因启动的负性调节,使E6、E7基因表达异常,导致细胞恶性增殖[10]。体外实验研究[11]发现,高危型HPV16/18 E6、E7基因能诱导食管上皮细胞使其恶性转化,提示HPV感染可能是食管癌发生、发展的重要因素。本研究发现,食管鳞状细胞癌组织HPV感染率为44.6%,明显高于正常组织,且患者的临床分期、病理分级越高或有淋巴结发生转移HPV的感染率越高,提示HPV16/18型感染与食管鳞状细胞癌的发生、发展可能有关,进一步检测食管癌患者HPV感染情况,或可辅助早期诊断。
在HPV DNA复制过程中E6、E7基因有至关重要的作用,其编码的癌蛋白可与体内多种内源性蛋白结合,目前报道p53蛋白最多。p53基因是重要的抑癌基因,大多肿瘤的发生与p53基因突变有关[12]。本研究结果显示,p53蛋白在食管鳞状细胞癌组织中的阳性表达率为41.1%,明显高于正常组织,且与HPV感染呈正相关,提示两者之间可能存在调控关系,共同促进食管鳞状细胞癌发生发展。可能原因是食管鳞状细胞癌中p53基因突变或p53蛋白与HPV16/18基因产物结合,导致p53蛋白正常功能丧失,从而产生促癌作用,因此深入研究HPV感染对p53的调控机制及其对细胞转化的影响,可能有助于进一步揭示食管磷状细胞癌发生发展的机制。本研究进一步分析HPV感染、p53蛋白表达情况与食管鳞状细胞癌患者预后的关系,发现HPV感染者及p53阳性表达者生存期均显著缩短,与相关文献[13-14]的研究结果一致。控制年龄、性别、病理分级、TNM分期和淋巴结转移情况等潜在的混杂因素后,多因素Cox回归分析显示HPV感染及p53表达是影响食管鳞状细胞癌患者总生存的危险因素,提示HPV感染及p53阳性表达的食管鳞状细胞癌患者预后较差,可能是判断预后的潜在指标。
综上所述,HPV感染和p53蛋白阳性表达可能共同参与食管鳞状细胞癌的发生、发展,同时可增加食管鳞状细胞癌患者的死亡风险。因此,检测HPV感染及p53表达情况,对食管鳞状细胞癌的早期预防、诊断及治疗有一定意义。但本研究样本量较少,相关结论仍需进一步证实,后期可考虑加大样本量再次进行分析。
