急性缺血性卒中患者颅内动脉粥样硬化性狭窄与不同血糖水平代谢综合征的相关性分析
2018-01-12李立新梁永胜徐红强
李立新,梁永胜,徐红强
代谢综合征多见于中老年人群,是并发多种心脑血管疾病的危险因素[1]。急性缺血性卒中是中老年人的高发病,目前治疗预后仍不理想,早期预防和发现具有重要意义。目前仅有少量关于代谢综合征与颅内动脉粥样硬化性狭窄的关系研究[2],尚缺少不同血糖、血脂水平代谢综合征患者的相关性研究。本次研究选取本院收治的急性缺血性卒中患者352例,观察其中不同血糖水平、血脂代谢综合征患者颅内动脉粥样硬化性狭窄情况,探讨其相关性。
1 资料与方法
1.1 一般资料 选取2013年6月-2016年6月入住本院神经内科的急性缺血性卒中患者352例为研究对象,其中男238例,女114例;年龄55~76岁,平均(67.28±7.05)岁。筛选标准:符合2009年中华医学会第六届脑血管病会议颁布的急性缺血性卒中诊断标准,经头部计算机断层扫描(computed tomography,CT)或磁共振成像(magnetic resonance imaging,MRI)证实;排除血管炎、血管畸形、肿瘤等非动脉硬化原因引发的急性缺血性卒中。进一步完善头部MRI和经颅多普勒超声(transcranial Doppler,TCD)检查,根据CHOI等[3]制定的颅内血管狭窄标准判断平均血流速度。依据TCD检查结果,将峰速度>140 cm/s或平均速度>80 cm/s的患者分为狭窄组227例,其余患者纳入非狭窄组125例。选取同期年龄、性别与研究组相匹配的非颅内动脉粥样硬化性狭窄体检者310例作为对照组。
1.2 代谢综合征诊断及不同血糖水平分类标准根据糖尿病联盟第19届世界糖尿病大会制定的代谢综合征标准:受试者空腹血糖≥5.6 mol/L,需行口服葡萄糖耐量试验来确诊血糖水平[4]。代谢综合征患者根据血糖水平分为糖耐量正常、伴糖尿病、伴高血糖。判断标准如下:①糖耐量正常:空腹血糖<5.6 mmol/L,口服葡萄糖耐量试验<7.8 mmol/L;②伴糖尿病:有糖尿病史,正在使用降糖药的患者或血糖空腹血糖≥7.0 mmol/L,口服葡萄糖耐量试验≥11.1 mmol/L;③伴高血糖(包括空腹血糖受损、糖耐量降低):5.6 mmol/L≤空腹血糖<7.0 mmol/L,或7.8 mmol/L≤口服葡萄糖耐量试验<11.1 mmol/L。
1.3 肥胖及脂质代谢异常诊断标准 肥胖症诊断标准:体重超过标准体重的10%时为超重,超出标准体重的20%为轻度肥胖,超出标准体重的30%时为中度肥胖,超过50%时为重度肥胖。脂质代谢异常诊断标准:空腹血检测低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)水平>3.62 mmol/L,总胆固醇(total cholesterol,TC)水平<1.04 mmol/L,甘油三酯(triglyceride,TG)水平>1.70 mmol/L,符合上述3者中的一项即可定义为代谢异常[5]。
1.4 研究方法 详细记录研究对象的身高、体重、高血压、糖尿病、既往病史等情况。待急性缺血性卒中急性期过后监测血压,并抽取空腹肘静脉血,检测空腹血糖和血脂水平[高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)、LDL-C、TG、TC]。对空腹血糖>5.6 mmol/L的非糖尿病患者需进一步行葡萄糖耐量试验,以确定是否存在糖尿病、胰岛素抵抗、空腹血糖受损。
1.5 统计学分析 本研究计量资料组间比较进行t检验,计数资料进行χ2检验,多因素相关性进行Logistic回归分析;应用SPSS 15.0软件处理,以双侧α=0.05为检验水准。
2 结果
2.1 三组代谢综合征发生率比较 352例急性缺血性卒中患者共确诊代谢综合征195例(55.39%),其中狭窄组138例,非狭窄组57例,对照组35例。狭窄组代谢综合征的发生率为60.79%(138/227),非狭窄组为45.60%(57/125),均明显高于对照组的11.29%(35/310),比较差异有显著性(P<0.05);狭窄组代谢综合征的发生率明显高于非狭窄组,比较差异亦有显著性(P<0.05)。
2.2 不同血糖水平代谢综合征发生颅内动脉粥样硬化性狭窄的情况 狭窄组中伴糖尿病的代谢综合征患者比例明显高于非狭窄组和对照组,比较差异有显著性(P<0.05);狭窄组中伴高血糖和糖耐量正常的代谢综合征患者比例与非狭窄组比较,差异均无显著性(P>0.05)(表1)。
2.3 代谢综合征相关因素与颅内动脉粥样硬化性狭窄的相关性分析
2.3.1 颅内动脉狭窄的单因素Logistic回归分析选择性别、年龄、代谢综合征、糖尿病、高血压、肥胖、血脂指标为自变量,以颅内动脉狭窄为因变量,进行单因素Logistic回归分析。结果显示,年龄、代谢综合征、糖尿病、肥胖、血脂指标与颅内动脉狭窄相关(表2)。
2.3.2 多因素逐步Logistic回归分析 选择单因素分析有意义的变量为自变量,以颅内动脉粥样硬化性狭窄为因变量,进行多因素逐步Logistic回归分析。结果显示,代谢综合征与颅内动脉粥样硬化性狭窄存在明显相关性;代谢综合征伴糖尿病、伴低HDL-C、高TG与颅内动脉粥样硬化性狭窄发生风险呈明显正相关(表3)。
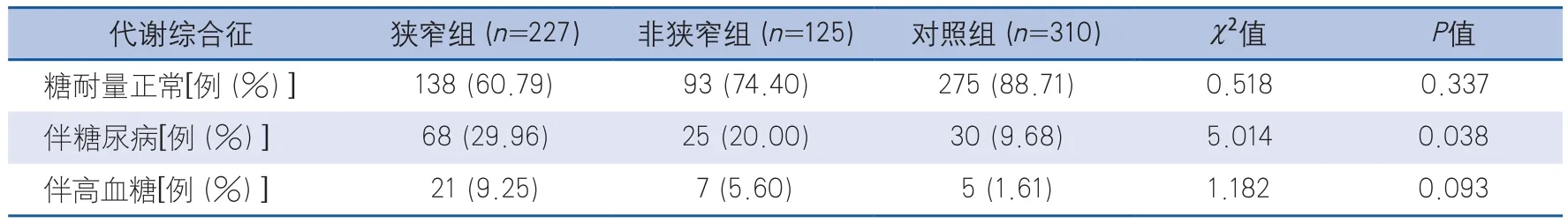
表1 颅内动脉粥样硬化狭窄组、非狭窄组和对照组中不同血糖水平代谢综合征发生率比较
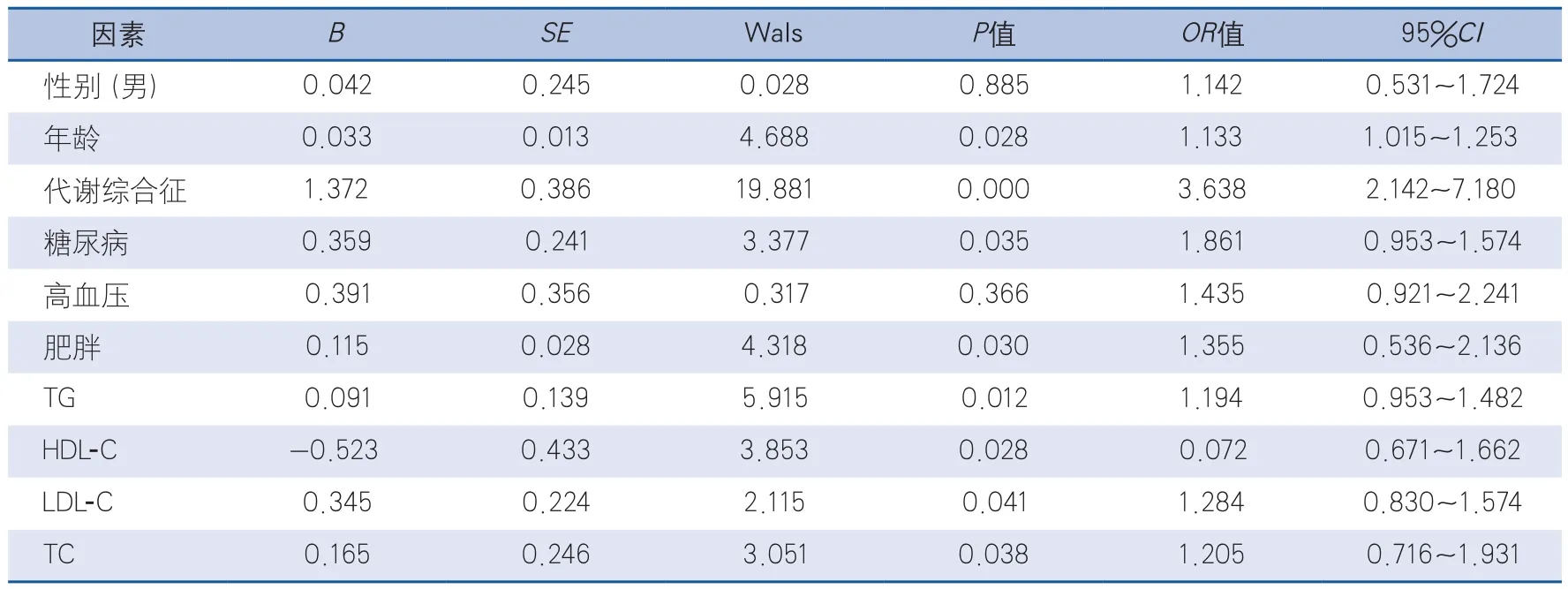
表2 颅内动脉狭窄的单因素Logistic回归分析
3 讨论
本研究中55.9%的急性缺血性卒中患者伴发代谢综合征,明显高于非脑血管病人群的11.29%,与相关研究结果一致[6]。多因素Logistic回归分析显示,代谢综合征明显提升颅内动脉粥样硬化性狭窄发生风险,且独立于性别、年龄、吸烟史等影响因素之外。统计研究发现,代谢综合征患者卒中发生风险高出非代谢综合征3倍,死亡率约高6倍[7]。
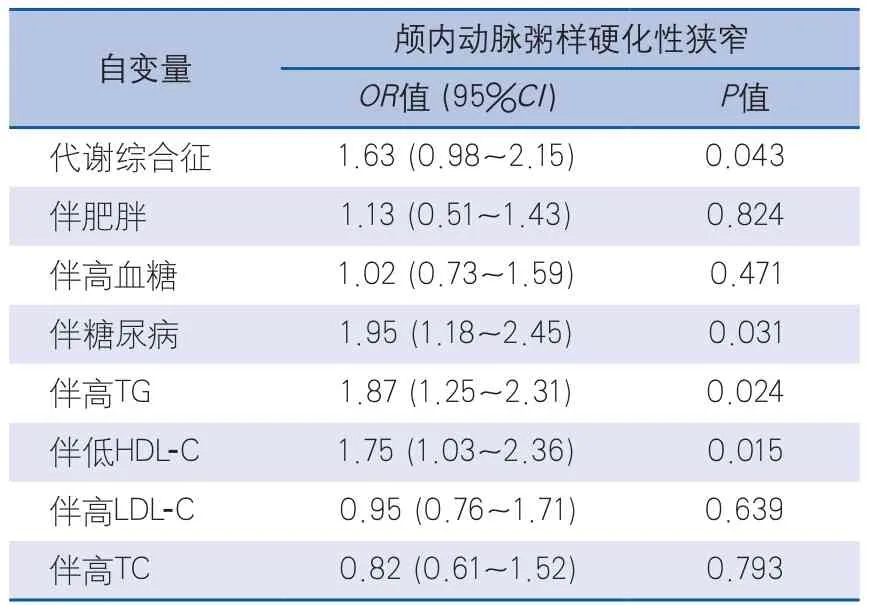
表3 多因素逐步Logistic回归分析
本次研究中狭窄组伴糖尿病的代谢综合征患者比例明显高于非狭窄组,但伴空腹血糖受损、糖耐量降低的代谢综合征患者比例在狭窄组和非狭窄组之间差异无显著性。进一步Logistic回归分析显示,伴空腹血糖受损、糖耐量降低的代谢综合征与颅内动脉粥样硬化性狭窄之间无明显相关性,而伴糖尿病的代谢综合征与颅内动脉粥样硬化性狭窄发生率之间呈明显相关性,风险值为1.95。说明单纯空腹血糖受损、糖耐量降低不会明显增加代谢综合征患者罹患颅内动脉粥样硬化性狭窄的风险,这说明仅以空腹血糖水平提升来判断卒中风险提升不具有可靠性。因此,从卒中防治的角度考虑,应强调糖尿病对诊断代谢综合征的必要性。
高胆固醇血症和急性缺血性卒中之间的相关性目前仍有争议[8],本研究显示,伴低HDL-C、高TG是动脉粥样硬化性狭窄的独立影响因素,且风险值分别为1.87和1.75,均高于单纯代谢综合征的1.63,说明代谢综合征伴TG、HDL-C水平异常对动脉粥样硬化性狭窄发生风险的影响更显著。
综上所述,伴糖尿病和伴高TG、低HDL-C的代谢综合征与动脉粥样硬化性狭窄发生风险之间呈明显正相关,而动脉粥样硬化性狭窄与急性缺血性卒中之间呈明显相关性,说明我国在预防急性缺血性卒中的早期预防中应重视伴上述危险因素的代谢综合征。
[1] MEGHERBI S E,MILAN C,MINIER D,et al.Association between diabetes and stroke subtype on survival and function outcome 3 months after stroke:data from the European BIOMED Stroke Project[J].Stroke,2003,34(3):688-694.
[2] MILIONIS H J,RIZOS E,GOUDEVENOS J,et al. Components of the metabolic syndrome and risk for fi rst-ever acute ischemic nonembolic stroke in elderly subjects[J]. Stroke,2005,36(7):1372-1376.
[3] CHOI C G,LEE D H,LEE J H,et al. Detection of intracranial atherosclerotic steno-occlusive disease with 3D time-of- fl ight magnetic resonance angiography with sensitivity encoding at 3T[J].AJNR Am J Neuroradiol,2007,28(3):439-446.
[4] 张振香. 国际糖尿病联盟和中华医学会糖尿病学会代谢综合征诊断标准比较[J]. 郑州大学学报(医学版),2007,42(2):337-339.
[5] 鳥飼阳子,杨友竹. 肥胖症诊断标准的变迁[J]. 日本医学介绍,2006,27(2):63-65.
[6] GORTER P M,OLIJHOEK J K,VAN DER GRAAF Y,et al. Prevalence of the metabolic syndrome in patients with coronary heart disease,cerebrovascular disease,peripheral arterial disease or abdominal aortic aneurysm[J]. Atherosclerosis,2004,173(2):363-369.
[7] LIN Z,VICENTE GONÇALVES C M,DAI L,et al. Exploring metabolic syndrome serum profiling based on gas chromatography mass spectrometry and random forest models[J]. Anal Chim Acta,2014,827(3):22-27.
[8] ATHYROS V G,MIKHAILIDIS D P,PAPAQEORQIOU A A,et al. Prevalence of atherosclerotic vascular disease among subjects with the metabolic syndrome with or without diabetes mellitus:the METS-GREECE Multicentre Study[J].Curr Med Res Opin,2004,20(11):1691-1701.