妊娠早期甲状腺自身抗体阳性对妊娠期肝内胆汁淤积症的诊断意义
2018-01-05高波李红梅孙建利杨雪芳沈蓓蓓
高波,李红梅,孙建利,杨雪芳,沈蓓蓓
(绍兴市妇幼保健院,浙江 绍兴 312000,1.产二科;2.院感科)
妊娠早期甲状腺自身抗体阳性对妊娠期肝内胆汁淤积症的诊断意义
高波1,李红梅1,孙建利1,杨雪芳1,沈蓓蓓2
(绍兴市妇幼保健院,浙江 绍兴 312000,1.产二科;2.院感科)
目的:探究妊娠早期甲状腺自身抗体(ATAb)阳性对妊娠期肝内胆汁淤积症(ICP)的诊断意义。方法:选取2016年1月至2016年12月在绍兴市妇幼保健院分娩且孕期检查资料完整的ICP孕妇120例为观察组,等比例随机选取同时期在本院分娩的健康孕妇120例为对照组,分别在妊娠早期及住院分娩时采血测定游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、促甲状腺素(TSH)、甲状腺过氧化物酶抗体(TPOAb)、甲状腺球蛋白抗体(TgAb),统计ATAb阳性者例数,对2组数据进行比较分析。结果:与对照组比,观察组妊娠早期TPOAb明显升高(Z=-2.309,P=0.021),住院分娩时孕周明显偏早(t=-7.318,p<0.001),TSH、TPOAb明显升高(t=3.558,Z=-1.991,p<0.05)。结论:妊娠早期ATAb阳性与ICP的发生和发展有一定关系,妊娠早期监测ATAb对于早期发现ICP有一定意义。
妊娠初期;甲状腺自身抗体;妊娠期肝内胆汁淤积症
妊娠期肝内胆汁淤积症(intrahepatic cholestasis of pregnancy,ICP)是妊娠期特有的并发症,以皮肤瘙痒和胆汁酸升高为主要表现,可导致胎儿窘迫、早产、羊水粪染、新生儿窒息等不良妊娠结局,甚至发生不可预测的胎儿死亡。甲状腺激素是调节人体生长发育及代谢的重要激素,在妊娠期参与胎儿神经系统的生长和发育。妊娠期甲状腺功能紊乱可导致流产、早产、死胎、低体质量儿、胎儿生长受限等多种妊娠并发症,危害母儿安全。自身免疫性因素是引起妊娠期甲状腺功能紊乱的重要原因,此类孕妇血液中存在多种甲状腺自身抗体(antithyroid antibody,ATAb),主要是甲状腺过氧化物酶抗体(thyroid peroxidase antibody,TPOAb)、甲状腺球蛋白抗体(thyroglobulin antibody,TgAb)、促甲状腺激素受体抗体(thyrotropin receptor antibody,TRAb)及甲状腺微粒体抗体(thyroid microsomal antibody,TMAb)等,ATAb可通过抗体、补体介导的细胞毒性作用,损伤甲状腺细胞[1]。笔者在临床工作中发现,妊娠早期ATAb阳性对于早期发现ICP有一定意义,现报告如下。
1 对象和方法
1.1 对象 选取2016年1月至2016年12月在本院分娩且孕期检查资料完整的ICP孕妇为观察组,年龄(28.1±4.2)岁,孕次[2(1,3)]次,分娩孕周(37.1±2.2)周,等比例随机选取同期在本院分娩的健康孕妇120例为对照组,年龄(28.0±3.6)岁,孕次[2(1,3)]次,分娩孕周(39.0±1.7)周。2组资料在年龄、早期检查孕周、孕次等差异无统计学意义(P>0.05),具有可比性。入选标准:①单胎妊娠;②正规建档并产检,孕期检查资料完善,可供追溯;③孕前及妊娠早期产检时未发现合并甲状腺疾病、代谢性疾病或其他自身免疫性疾病;④无内外科合并症,无妊娠并发症。排除标准:①前次妊娠为ICP且无论妊娠结局是否良好;②本次妊娠为人工授精;③本次妊娠孕前半年内有口服避孕药史;④本次妊娠孕前合并慢性肝胆基础性疾病,以及垂体催乳素瘤等需药物治疗者。本研究获本院伦理委员会批准,并取得所有受检者的知情同意。
1.2 方法 孕妇在明确正常宫内妊娠时即可建册,同时行妊娠早期相关检查,包括甲状腺激素及抗体检查。本研究中观察组和对照组孕妇各为120例,早期检查孕周分别为(11.2±2.0)周、 (11.0±1.8)周,早孕门诊采集静脉血送检,检测游离三碘甲状腺原氨酸(free triiodothyronine,FT3)、游离甲状腺素(free thyroxine,FT4)、促甲状腺素(thyroid stimulating hormone,TSH)、TPOAb、TgAb,统计ATAb阳性者例数;住院分娩时,观察组及对照组孕周分别为(37.1±2.2)周、 (39.0±1.7)周,再次采集静脉血送检,同样检测FT3、FT4、TSH、TPOAb、TgAb,统计ATAb阳性者例数。
1.2.1 标本采集:所有研究对象均在清晨空腹采集肘静脉血3 mL,室温下静置1 h后3 500 r/min离心8 min,分离血清,室温保存,当天或第2天送检。1.2.2 检测方法:采用电化学发光技术检测FT3、FT4、TSH、TPOAb、TgAb,使用罗氏Cobase 601全自动电化学发光分析系统及其配套试剂和校准品;采用酶循环法测定总胆汁酸(total bile acid,TBA)水平,使用贝克曼库尔特AU5800系列全自动生化分析系统,宁波普瑞柏生物技术公司提供的试剂及Randox提供的校准品。
1.2.3 观察标准:ATAb阳性:TPOAb>34 IU/mL,TgAb>115 IU/mL。ICP:①出现其他原因无法解释的皮肤瘙痒,尤其是瘙痒涉及手掌和脚掌具有ICP提示性;②空腹TBA≥10 μmol/L;③胆汁酸水平正常者,有其他原因无法解释的肝功能异常,主要是血清丙氨酸转氨酶和天冬氨酸转氨酶升高;④皮肤瘙痒和肝功能异常在产后恢复正常[2]。
1.3 统计学处理方法 采用SPSS19.0统计软件进行统计分析。孕次、ATAb为计数资料,TPOAb、TgAb为偏态分布资料,其余均为正态分布资料。正态分布资料以 ±s表示,组间比较采用独立样本t检验;偏态分布资料以M(P25,P75)表示,组间比较采用Mann-WhitneyU检验;计数资料采用n(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
妊娠早期,观察组与对照组比较,TPOAb明显升高(Z=-2.309,P=0.021),FT3、FT4、TSH、TgAb及ATAb差异无统计学意义(P>0.05),见表1。住院分娩时,观察组与对照组比,孕周明显偏早(t=-7.318,P<0.001),TSH、TPOAb明显升高(t=3.558,Z=-1.991,P<0.05),FT3、FT4、TgAb及ATAb差异无统计学意义(P>0.05),见表2。

表1 观察组与对照组在妊娠早期临床资料比较[ n=120, ±s,M(P,P)]2575
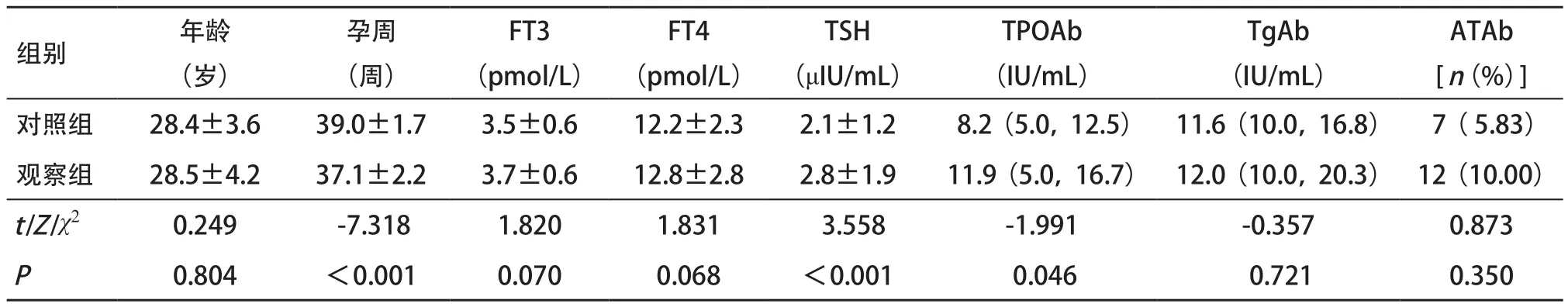
表2 观察组与对照组在住院分娩时临床资料比较[ n=120, ±s,M(P,P)]2575
3 讨论
ICP病因很多,如高雌激素状态:双胎妊娠、卵巢过度刺激症及口服复方避孕药史,遗传因素:种族差异、地区分布性、家族聚集性及再次妊娠的高复发率,环境因素:季节、环境中硒含量等。但ICP的确切病因目前尚不十分清楚,除以上因素外可能还有其他因素。据报道甲状腺激素与ICP的发生可能相关[3],异常水平的FT3、FT4及TSH可能通过受体的介导引起免疫紊乱,导致ICP的发生。甲状腺激素中TSH是临床上判断甲状腺功能减退最敏感的指标,对诊断甲状腺功能紊乱有重要价值。因人绒毛膜促性腺激素与TSH存在竞争性抑制作用,在妊娠10~12周TSH降至最低水平,之后随孕周呈上升趋势,且不同地区人群碘摄入水平及甲状腺激素的基础水平不同,故妊娠期甲状激素发生较大生理性改变,仅通过测定TSH无法对甲状腺功能的轻度改变做早期筛查。有研究报道ATAb阳性会引起甲状腺功能紊乱,且多数表现为甲状腺功能减退,导致流产、早产、死胎等诸多严重不良妊娠结局[4]。GLINOER[5]进行的一项前瞻性研究亦显示,对87例甲状腺功能正常、TPOAb阳性的女性在孕前及妊娠早期进行评估,发现有近20%女性在妊娠时TSH>4 mIU/mL,而且女性在妊娠期为保护胎儿免受免疫排斥,母体免疫系统会产生适度的免疫抑制,包括ATAb在内的诸多自身免疫性抗体均随孕周呈下降趋势。可见虽然TSH对于诊断甲状腺功能减退较敏感,但因孕期特殊的生理改变导致孕妇在妊娠早期TSH处于较低水平,甚至低于未妊娠妇女[6],而ATAb却处于较高水平,故在妊娠早期检测ATAb较TSH更有利于临床操作,减少检验误差,对于早期发现甲状腺功能紊乱及ICP更有意义。
目前ATAb的检测主要针对TPOAb和TgAb,因为TPOAb和TgAb是判断甲状腺功能异常的标志性抗体[7],而TPOAb不仅是反应甲状腺自身免疫状态的最敏感指标,也是自身免疫性甲状腺疾病中的主要抗体[8]。本研究显示,妊娠早期观察组TPOAb明显高于对照组(Z=-2.309,P=0.021),但2组间TSH差异无统计学意义(t=-0.102,P=0.919),可见ICP患者妊娠早期存在潜在的甲状腺功能异常者较健康孕妇多;而分娩时观察组TPOAb、TSH均明显高于对照组(Z=-1.991,t=3.558,P<0.05),可见异常水平的TPOAb可能通过某些机制导致甲状腺功能紊乱及ICP的发生。推测可能的机制为:①当TPOAb与甲状腺过氧化物酶(thyroid peroxidase,TPO)结合后抑制酶的活性,引发补体效应,破坏甲状腺滤泡细胞,起初由于释放的甲状腺激素进入血液循环而导致暂时性甲亢,随着病情进展,新合成的甲状腺激素减少,当存储在滤泡胶质中的甲状腺激素耗尽后,血清甲状腺激素逐渐下降;另一方面,ATAb阳性的甲状腺上皮组织中,甲状腺激素对于甲状腺滤泡上皮内环磷酸腺苷的调节作用减弱,亦使甲状腺激素释放降低。二者均导致TSH水平升高,而TSH的升高可能是导致ICP的原因之一。在本研究中,TSH水平随着孕周而逐渐升高,且观察组较对照组明显升高(t=3.558,P<0.001)。②甲状腺激素降低导致Na+-K+-ATP酶活性降低,能量供应减少,引起胆汁酸分泌减少、代谢障碍,形成胆汁淤积,从而使胆酸排出受阻、皮肤瘙痒、肝细胞损害及血清胆酸水平升高。③ATAb可能通过受体的介导引起机体免疫失衡,使机体对雌激素的敏感性增加,亦可导致ICP的发生[9]。
已有研究证实,妊娠早期ATAb阳性的孕妇发生流产、早产、胎盘早剥、死胎的风险大大增加[10]。本研究中,妊娠早期ATAb阳性者在观察组中占14.17%(17/120),阳性者分娩孕周为(32.6±5.9)周,分娩时TBA为(40.2±26.3)μmol/L,有死胎、早产、羊水粪染、胎盘早剥、胎儿窘迫、新生儿窒息等不良妊娠结局者11例,占64.7%(11/17);阴性者分娩孕周为(36.4±2.9)周,分娩时TBA为(41.8±28.1)μmol/L,有不良妊娠结局者32例,占31.1%(32/103)。可见ICP患者合并ATAb阳性时易发生诸多不良妊娠结局,提示产科医师需加以重视。
妊娠早期ATAb阳性与ICP的发生和发展有一定关系。但本研究只显示观察组TPOAb较对照组高,而2组TgAb和ATAb阳性者例数差异无统计学意义,原因可能是:①TPOAb是反应甲状腺自身免疫状态最敏感的指标;②TPOAb及TgAb阳性值与阴性值数值相差较大,导致数据呈偏态分布;③ICP有一定的地区及环境因素影响,甲状腺功能亦与地区碘水平相关,故有待多地区大样本调查进一步验证;④有研究报道[11],TRAb在自身免疫性甲状腺疾病诊断中的特异性、敏感性及准确性要高于TPOAb和TgAb,且多抗体联合检测的特异性和敏感性要高于单个抗体检测,但我院尚未开展TRAb检测,故有部分ATAb阳性者未被发现。
总之,妊娠早期监测ATAb对于早期发现ICP有一定意义。妊娠早期ATAb可能与雌激素协同,通过免疫机制参与了ICP的发生和发展。建议在妊娠早期甚至孕前检查时进行包括ATAb在内的甲状腺激素筛查,对于了解人群中甲状腺激素和ATAb水平,及时发现甲状腺功能紊乱和潜在的甲状腺功能异常有重要意义,有利于ICP的早期发现、早期治疗,减少不良妊娠结局,促进优生优育,保障围产期母儿安全。
[1] 江琳琳, 黄佳, 杨冬梓. 抗甲状腺抗体与妊娠相关疾病关系的研究进展[J]. 中华妇产科杂志, 2013, 48(3): 222-224.
[2] 中华医学会妇产科学分会产科学组. 妊娠期肝内胆汁淤积症诊疗指南(2015)[J].中华妇产科杂志, 2015,(7): 481-485.
[3] PINEDA G, AGUAYO J, RIBALTA J, et al. Thyroid function tests in normal pregnant women (third trimester) and in pregnant women with pregnancy cholestasis or with acute hepatitis[J]. Rev Med Chil, 2000, 128(1): 35-43.
[4] 高波. 甲状腺自身抗体以及促甲状腺素与流产的关系探究[J]. 浙江中医药大学学报, 2013, 37(4): 429-431.
[5] GLINOER D. The regulation of thyroid function in pregnancy: pathways of endocrine adaptation from physiology to pathology[J]. Endocr Rev, 1997, 18(3): 404-433.
[6] 李建新, 王森, 单忠艳, 等. 妊娠早期母体甲状腺功能及其抗体异常对妊娠结局的影响[J]. 中华内分泌代谢杂志,2011, 27(11): 916-919.
[7] ROBAZZI T C, ADAN L F. Autoimmune thyroid disease in patients with rheumatic diseases[J]. Rev Bras Reumatol,2012, 52(3): 417-430.
[8] 柯文才, 顾芸霞. 不同妊娠期孕妇甲状腺激素水平的研究分析[J]. 检验医学, 2015(3): 224-226.
[9] 周红, 王秋伟, 曹芳, 等. 孕期甲状腺功能与妊娠期胆汁淤积症关系的临床研究[J]. 中华全科医师杂志, 2011, 10(6):417-419.
[10] AGHAJANIAN P, SPENCER C A, WILSON M L, et al.Evaluation of risk-factor-based screening for thyroid peroxidase antibody positivity in pregnancy[J]. Clin Endocrinol(Oxf), 2016, 84(3): 417-422.
[11] 党乐, 胡雅婷, 张永莉. 多种抗体检测在甲状腺疾病诊断中的应用价值[J]. 中国医药导报, 2016, 13(18): 65-68.
The diagnostic signif i cance of positive thyroid autoantibody in the fi rst trimester in intrahepatic cholestasis of pregnancy
GAO Bo1, LI Hongmei1, SUN Jianli1, YANG Xuefang1, SHEN Beibei2.
1.The Second Department of Obstetrics, Shaoxing Women and Children’s Hospital, Shaoxing, 312000; 2.Department of Nosocomial Infection, Shaoxing Women and Children’s Hospital, Shaoxing, 312000
Objective: To investigate the diagnostic signif i cance of positive antithyroid antibody (ATAb)in the fi rst trimester in intrahepatic cholestasis of pregnancy (ICP). Methods: Select 120 cases of ICP pregnant who delivery in Shaoxing Women and Children’s Hospital with complete data from January 2016 to December 2016 as observation group, randomly selecte 120 cases of healthy pregnant according to the same proportion and during the same period as control group. Free triiodothyronine (FT3), free thyroxine (FT4), thyroid stimulating hormone (TSH), thyroid peroxidase antibody (TPOAb), thyroglobulin antibody (TgAb) are respectively determined in both the fi rst trimester and the time of delivery in our hospital. Then statistics the number of positive ATAb cases. Compare and analyze the data of the two groups. Results: The observation group are compared with the control group, TPOAb in the fi rst trimester increased signif i cantly (Z=-2.309, P=0.021), institutional delivery gestational age signif i cantly earlier (t=-7.318,p<0.001), TSH and TPOAb increased signif i cantly (t=3.558, Z=-1.991,p<0.05) Conclusion: There is a certain relationship between positive antithyroid antibody in the fi rst trimester and the occurrence and development of ICP. It have a certain signif i cance to monitor thyroid autoantibody in the fi rst trimester for early detection of ICP.
pregnancy trimester, fi rst; thyroid autoantibody; intrahepatic cholestasis of pregnancy
R714
B
10.3969/j.issn.2095-9400.2017.11.015
2017-04-14
高波(1982-),男,浙江绍兴人,主治医师,在职硕士生。
贾建敏)
