地特胰岛素治疗1型糖尿病患儿的临床研究
2017-11-27张秋丽王洪波贺瑞荣周建生王燕玲
张秋丽,王洪波,贺瑞荣,蔡 娟,周建生,王燕玲
·经验交流·
地特胰岛素治疗1型糖尿病患儿的临床研究
张秋丽,王洪波,贺瑞荣,蔡 娟,周建生,王燕玲
目的评估地特胰岛素治疗儿童1型糖尿病(T1DM)的安全性及有效性。方法选择新诊断为1型糖尿病入院的患儿34例,平均年龄(9.21±3.45)岁。将患者分为地特胰岛素(IDet)组和中性鱼精蛋白锌人胰岛素(NPH)组,3餐前联用门冬胰岛素(诺和锐),在用药前及用药后6个月分析2组患儿空腹血糖(FBG)、餐后2 h血糖(2 hPG)、糖化血红蛋白(HbA1C)、体重变化和低血糖发生情况。结果IDet组与NPH 组在2 hPG、HbA1C差异无统计意义,但IDet组FBG低于NPH 组(Plt;0.05),夜间血糖变化不明显。IDet组 HbA1C由(8.45±1.22)%降至(7.95±0.31)%(Plt;0.05),IDet组体重增加量低于NPH组(Plt;0.05)。IDet组夜间低血糖发生2例次,NPH组6例次 (Plt;0.05)。结论地特胰岛素联合诺和锐在控制血糖方面疗效显著且安全。
1型糖尿病;地特胰岛素;中性鱼精蛋白锌人胰岛素
儿童和青少年常见的糖尿病类型为1型糖尿病,目前得以共识的治疗方法为基础加餐时胰岛素强化治疗,它模拟了胰岛素的生理分泌模式[1]。而在基础胰岛素中安全、有效的地特胰岛素在2型糖尿病患者中的应用已广有报道,但治疗1型糖尿病儿童国内研究较少[2-3]。本研究通过比较地特胰岛素和中性鱼精蛋白锌人胰岛素临床治疗1型糖尿病的疗效,为今后1型糖尿病儿童治疗提供参考。
1 资料与方法
1.1 一般资料:选取2011年3月-2016年10月因1型糖尿病入院且能长期随访的患儿34例。1型糖尿病诊断标准:有典型糖尿病症状并且餐后任意时刻血糖水平≥11.1 mmol/L,或空腹血糖≥7.0 mmol/L,或2 h口服葡萄糖耐量试验(OGTT)血糖水平≥11.1 mmol/L,符合以上任意一项即可诊断糖尿病[1]。低血糖的判断标准(2013年美国糖尿病学会ADA、美国内分泌学会TES建议[4]):低血糖,血糖lt;3.9 mmol/L。低血糖分三级:轻度(一级),能感知低血糖症状体征并可自行处理;中度(二级),能感知低血糖症状体征,但需要他人帮助,口服治疗即可缓解;中度(三级),处于意识模糊,意识不清或昏迷状态,有或无惊厥,常需胰高糖素或葡萄糖静滴。低血糖事件[5]:轻微,指患儿不需要协助,症状可自行缓解;严重,患儿需要第三方协助或接受静脉葡萄糖输注。所有患儿发病年龄lt;12岁。34例患儿中男16例,女18例,平均年龄(9.21±3.45)岁;病程1个月~12年,平均5.4年;HbA1C(8.3±1.2) %,空腹血糖(11.3±5.4)mmol/L。将患儿分为地特胰岛素组(IDet)17例,其中男性9例,女性8例;中性鱼精蛋白锌人胰岛素(NPH)组17例,其中男性10例,女性7例。2组患儿均在3餐前联用门冬胰岛素(诺和锐)。患儿基本情况具有可比性(Pgt;0.05),见表1。
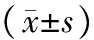
表1 2组患儿基本情况
1.2 研究方法:符合标准的患儿入院时即用基础加餐时胰岛素治疗方案,起始量0.4~0.5 U/(kg·d)。① NPH组:患儿3餐前即刻给予皮下注射诺和锐(诺和诺德中国制药),睡前皮下注射中性鱼精蛋白锌人胰岛素(NPH,诺和诺德中国制药)。②IDet组:3餐前即刻皮下注射诺和锐,睡前皮下注射地特胰岛素(诺和诺德中国制药)。所有患儿均在治疗前使用血糖仪每天6次进行血糖监测(3餐前、餐后2 h、睡前、凌晨),以调整胰岛素用量,直至空腹血糖降至5~10 mmol/L,睡前及夜间血糖至5.6~10.0 mmol/L。观察患儿治疗前,治疗后HbA1C、FPG、夜间PG、患儿体重变化和低血糖发生情况。
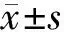
2 结果
2.1 2组患儿血糖控制情况:治疗后2组患儿HbA1C、FPG、夜间(03:00) PG,均较同组治疗前明显降低(Plt;0.05);治疗后IDet组FPG显著低于NPH组(Plt;0.05),治疗后HbA1C、夜间PG,组间比较差异无统计学意义(Pgt;0.05),见表2-表4。

表2 2组患儿治疗前后HbA1C的变化

表3 2组患儿治疗前后FPG的变化

表4 2组患儿治疗前后夜间PG的变化
2.2 2组患儿治疗后体重变化:2组患儿治疗6个月后,IDet组体重增加量为(0.28±0.05)kg,NPH组体重增加量为(0.51±0.04)kg,2组差异有统计学意义(t=14.810,Plt;0.05)。
2.3 2组患儿低血糖发生情况:IDet组发生轻度低血糖3例次,严重低血糖2例次;NPH组供发生轻度5例次,严重3例次,IDet组夜间低血糖发生2例次。
3 讨论
1型糖尿病常见于儿童及青少年,在患儿发病最初5年若血糖控制不佳会加速早期糖尿病肾病、背景期糖尿病视网膜病等微血管并发症的出现[6]。但在1型糖尿病儿童及青少年治疗中,由于其特殊的心理生理特征,导致血糖波动性较大,易出现血糖变异大或低血糖风险,一方面,反复低-高血糖应答恶性循环可导致胰岛功能衰竭[7];另一方面,反复低血糖发生可引起患儿的认知功能障碍及行为异常。长期低血糖还可导致患儿脑灰质的影像学改变,且儿童及青少年低血糖发生情况的较成人更为常见,尤其是夜间低血糖,成为患者和家长最大的顾虑,所以在糖尿病的控制方面挑战较大[8-9]。儿童糖尿病若出现血糖控制不理想,极易引起大血管及微血管病变高发,降低患儿的生活质量和生存寿命,加重家庭和社会的负担[10]。
本研究采用基础加餐时胰岛素治疗方案,以地特胰岛素类似物和NPH进行比较,通过分析血糖控制情况及低血糖的发生率,比较2组治疗方案的疗效。由研究结果可见,监测6个月后2组HbA1C、FPG、夜间PG均降低,IDet组FPG低于NPH组(Plt;0.05),且IDet组治疗后 HbA1C水平均在(7.95±0.31)mmol/L范围内,明显低于NPH组。由此可见,3餐前皮下注射诺和锐联合睡前皮下注射地特胰岛素方案,较3餐前皮下注射诺和锐联合睡前皮下注射中性鱼精蛋白锌人胰岛素更有效。另外,地特胰岛素与其他基础胰岛素相比,具有明显控制体重的独特优势,尤在体重指数较高的人群中更为显著[11]。本研究采取两种治疗方案后IDet组患者体重增加低于NPH组(Plt;0.05),并且地特胰岛素诱发低血糖特别是夜间低血糖或严重低血糖的次数都低于NPH,与国内外临床研究一致[12]。
地特胰岛素作为新一代可溶性长效胰岛素类似物,具有效控制血糖的同时降低低血糖发生率,减少体重增加的独特优势,值得在临床上推广使用。
[1] 中华医学会儿科学分会内分泌遗传代谢学组,中华儿科杂志编辑委员会.儿童及青少年糖尿病的胰岛素治疗指南[J].中华儿科杂志,2010,48(6):431-435.
[2] 刘栋,李堂.基础加餐时胰岛素治疗儿童1型糖尿病的疗效[J].实用儿科临床杂志,2011,26(8):572-574.
[3] Wang Xianling,Lu Juming,Pan Changyu,et al.Evaluation of the superiority of insulin glargine as basal insulin replacement by continuous glucose monitoring system[J].Diabetes Research and Clinical Practice,2007,76(1):30-36.
[4] Seaquist ER,Anderson J,Childs B,et al.Hypoglycemia and diabetes:a report of a workgroup of the American Diabetes Association and the Endocrine Society[J].The Journal of Clinical Endocrinology and Metabolism,2013,98(5):1845-1859.
[5] 田飞,李堂.糖尿病儿童低血糖诊断与预防[J].中国实用儿科杂志,2010,11:830-833.
[6] Craig ME,Jones TW,Silink M,et al.Diabetes care,glycemic control,and complications in children with type 1 diabetes from Asia and the Western Pacific Region[J].Journal of Diabetes and Its Complications,2007,21(5):280-287.
[7] Umpierrez GE,Hor T,Smiley D,et al.Comparison of inpatient insulin regimens with detemir plus aspart versus neutral protamine hagedorn plus regular inmedical patients with type 2 diabetes[J].The Journal of Clinical Endocrinology and Metabolism,2009,94(2):564-569.
[8] 赵钰玮,傅燕娜.新生儿低血糖脑损伤研究进展[J].中国实用儿科杂志,2011,05:391-393.
[9] Perantie DC,Wu J,Koller JM,et al.Regional brain volume differences associated with hyperglycemia and severe hypoglycemia in youth with type 1 diabetes[J].Diabetes Care,2007,30(9):2331-2337.
[10] Anderbro T,Amsberg S,Adamson U,et al.Fear of hypoglycaemia in adults with Type 1 diabetes[J].Diabetic Medicine,2010,27(10):1151-1158.
[11] Robertson KJ,Schoenle E,Gucev Z,et al.Insulin detemir compared with NPH insulin in children and adolescents with Type 1 diabetes[J].Diabetic Medicine,2007,24(1):27-34.
[12] Thalange N,Bereket A,Larsen J,et al.Treatment with insulin detemir or NPH insulin in children aged 2-5 yr with type 1 diabetes mellitus[J].Pediatric Diabetes,2011,21:632-641.
10.13621/j.1001-5949.2017.10.0924
R587
B
宁夏石嘴山市第一人民医院儿科,宁夏 石嘴山 753200
2017-04-05责任编辑李 洁
