应用ROC曲线评价超声心动图对房间隔缺损合并肺动脉高压患者右室收缩功能的诊断价值
2017-11-27杨明武纳丽莎
杨明武,朱 睿,贾 梅,周 丽,纳丽莎
·论 著·
应用ROC曲线评价超声心动图对房间隔缺损合并肺动脉高压患者右室收缩功能的诊断价值
杨明武,朱 睿,贾 梅,周 丽,纳丽莎
目的应用超声心动图多参数评价房间隔缺损合并肺动脉高压患者右室收缩功能,并探讨各参数对房间隔缺损合并肺动脉高压患者右室收缩功能不全的诊断价值。方法选择85例经超声心动图确诊为继发孔型房间隔缺损(ASD)合并肺动脉高压(PAH)患者(ASD合并PAH组),选取20例健康体检者作为正常对照组,分别通过M型超声心动图、心肌组织多普勒成像、三维超声心动图,测量2组患者右心室TAPSE、TASa、RVFAC及RVEF并进行分析。结果TAPSE、TASa、RVFAC与RVEF呈正相关性;ASD合并PAH患者右心室TAPSE、TASa、RVFAC、RVEF均低于正常对照组(Plt;0.05); RVFAC为37.52%时,诊断ASD合并PAH患者右室收缩功能不全的约登指数为0.841,敏感性为81.5%,特异性为80.3%,ROC曲线下面积为0.904,为所有指标中最高。结论超声心动图能够评估房间隔缺损合并肺动脉高压患者右心室收缩功能。
超声心动图;房间隔缺损;肺动脉高压;右室收缩功能
房间隔缺损(ASD)是临床最常见的先天性心脏畸形,约占全部先天性心脏病的20%~30%[1]。ASD患者持续的左向右分流引起右心室容量负荷不断增加,患者初期肺动脉容量性阻力升高,随着病变发展,发生不可逆的阻力性肺动脉压力升高,形成肺动脉高压(PAH),随着右室壁增厚、右心室扩张出现右心功能衰竭[2]。因此,对于ASD患者明确肺动脉高压的严重程度及对右室收缩功能做出准确的评价在其病情评估、治疗决策、预后判断中都有着重要的意义[3]。
1 资料与方法
1.1 一般资料:选择2016年3月-2017年1月在宁夏医科大学总医院经超声心动图确诊为继发孔型ASD合并PAH患者85例,其中男性51例,女性34例,平均年龄(37.16±12.75)岁。排除肺动脉及右室流出道狭窄,三尖瓣器质性病变,合并其他先天心脏畸形及右心室起搏器置入、心律不齐、声窗不良、图像无法清晰显示的患者。正常对照组为同期收集正常体检者20例,男性12例,女性8例,平均年龄(35.54±9.68)岁,心电图、胸片及超声心动图检查均无异常。
1.2 方法:使用Philips IE33彩色多普勒超声诊断仪,S5-1及X5-1探头,探头频率1.8~3.4 MHz。受检者采取左侧卧位,同步连接肢体导联心电图。嘱患者平静呼吸,于心尖位四腔观采集受检者4个心动周期的组织速度成像,将取样线置于右室游离壁与三尖瓣前叶瓣环处,采用M型多普勒超声心动图测量三尖瓣环收缩期位移(TAPSE)、组织多普勒超声心动图测量三尖瓣收缩期峰值速度(TASa);调整探头方向充分显示右心室切面,在一个心动周期内,于右心室舒张末期及收缩末期分别勾画获得右心室舒张末期面积(Area ED)及收缩末期面积(Area ES)。右心室面积变化率(RV FAC)=(Area ED-Area ES)/Area ED×100%。右心室射血分数(RVEF)的测量采用X5-1探头,于心尖位四腔观,嘱患者屏气,应用全容积显像模式,采集连续4个心动周期“金字塔”形右心室全容积三维数据,应用3DQ Advance测量软件,跟踪描记右心室三维立体图像,计算得出RVEF。上述数值均采用4个连续心动周期测量所得平均值。
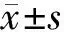
2 结果
2.1 ASD合并PAH患者与正常对照组右心室收缩功能参数比较:ASD合并PAH组TAPSE、TASa、RVFAC、RVEF均低于正常对照组,差异有统计学意义(Plt;0.05),见表1。
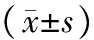
表1 2组患者右心室收缩功能参数的比较
2.2 ASD合并PAH患者TAPSE、TASa、RVFAC与RVEF的相关性分析:TAPSE、TASa与RVEF呈正相关性(r=0.713、0.685,Plt;0.05);RVFAC与RVEF呈高度正相关性(r=0.883,Plt;0.05)。
2.3 TAPSE诊断ASD合并PAH患者右室收缩功能不全的敏感性和特异性及ROC曲线下面积:在TAPSE为19.14 mm时,诊断ASD合并PAH患者右室收缩功能不全的约登指数为0.72,敏感性为84.7%,特异性为73.6%,ROC曲线下面积为0.869。
2.4 TASa诊断ASD合并PAH患者右室收缩功能不全的敏感性和特异性及ROC曲线下面积:在TASa为16.56 cm/s时,诊断ASD合并PAH患者右室收缩功能不全的约登指数为0.661,敏感性为79.5%,特异性为73.7%,ROC曲线下面积为0.816。
2.5 RVFAC诊断ASD合并PAH患者右室收缩功能不全的敏感性和特异性及ROC曲线下面积:在RVFAC为37.52%时,诊断诊断ASD合并PAH患者右室收缩功能不全的约登指数为0.841,敏感性为81.5%,特异性为80.3%,ROC曲线下面积为0.904。
3 讨论
ASD合并PAH患者因肺动脉长期处于高充盈状态,肺小动脉内皮出现功能障碍,平滑肌细胞增殖速度远大于凋亡速度,外膜过度增生引起肺小动脉血流受阻,小动脉的损伤和代偿性增生使其内膜纤维化、中层增厚,引起肺动脉血管阻力升高、肺小动脉闭塞,最终导致不可逆的阻力性肺动脉高压[4]。本研究显示,ASD合并PAH患者TAPSE、TASa、RVFAC、RVEF均低于正常对照组,说明ASD患者在长期容量和压力负荷增高的情况下,右心室发生代偿性重构,心腔扩大,室壁增厚。一方面右室舒末容量的增加提高了右心室前负荷,依据Frank-Starling机制,右心输出量增加;另一方面增厚的室壁增加了右心室的收缩力,心室重构对心功能代偿给予一定补偿作用,但是心腔扩大及室壁的增厚使心肌能量相对不足,随着病情的发展心肌功能出现失代偿,右心室收缩功能减低,造成右心功能衰竭。
右室心肌由纵行纤维和环形纤维相互交错组成,使心肌具有收缩及舒张功能。Carlsson[5]等研究证实,右心室的收缩泵血功能主要是心肌纵向纤维收缩的结果,其占右心室收缩功能的75%,可以说右心室纵向运动代表着右心室整体收缩功能。右心室基底部在收缩期的运动主要表现为房室瓣环的运动,这也是右心室长轴纤维作用产生的,因此房室瓣环运动是右心室泵血过程的一个重要机制[6]。TAPSE、TASa分别代表了右室瓣环纵向运动位移的距离及峰值速度,二者反映的是右心室基底部局部运动功能指标。M型超声心动图测量TAPSE的优点是便于测量,重复性高,受患者透声及成像质量影响较小,是目前评价右心室收缩功能的主要方法之一。但其主要考虑了右心室径向运动对右心室收缩功能的影响,忽略了室间隔、左室等心脏结构、运动对右心室收缩功能的影响[7]。组织多普勒成像是通过改变多普勒滤波系统,在保留心肌运动产生的高振幅低频率信号的基础上,去除血流的低振幅高频率信号,得到心肌高分辨率组织多普勒图像[8]。通过测定选定区域的心肌运动速度,能够评价不同心动周期的心室壁运动。该技术具有不依靠对心室几何形态假设、无须描记勾画心内膜、可以反映心室壁不同区域的收缩和舒张功能等优点[9]。通过定量测定 TASa可以反映ASD患者右心室收缩功能的变化,但是其在方法学上仍具有一定的局限性,如仪器的增益及呼吸等因素均会影响室壁多普勒显像和速度测值,从而影响测量的准确性[10]。本研究结果显示,ASD合并PAH组的TAPSE、TASa均低于正常对照组,这与颜紫宁等[11]利用MRI测得的结果相符。相关性分析,TAPSE、TASa与三维超声心动图测得的RVEF具有良好的相关性(r=0.713、0.685,Plt;0.05);ROC曲线分析显示, TAPSE为19.14 mm时,ROC曲线下面积为0.869,诊断PAH合并右心功能不全的敏感性和特异性分别为84.7%和73.6%,约登指数为0.72。TASa为16.56cm/s时,ROC曲线下面积为0.816,诊断PAH合并右心功能不全的敏感性和特异性分别为79.5%和73.7%,约登指数为0.661,因此二者均可作为评估右心室收缩功能的指标,具有一定诊断价值。
心脏MRI是目前公认的无创评估右心室收缩功能的“金标准”[12],但因患者需要暴露于放射线下及其高昂的价格及无法在床旁操作等均限制临床应用。本研究中RVFAC与RVEF呈正相关性(r=0.883,Plt;0.05),ASD合并PAH组的RVFAC低于正常对照组,表明ASD患者合并PAH时右心室发生代偿性重构,随着肺动脉压力的升高,三尖瓣出现相对性关闭不全,右心系统容量负荷进一步增加,导致右心增大和右心功能不全。ROC曲线分析,RVFAC为37.52%时,ROC曲线下面积为0.904,诊断PAH合并右心功能不全的敏感性和特异性分别为81.5%和80.3%,约登指数为0.841。虽然测量RVFAC时因右心室肌束、肌小梁较多,影响右心室心内膜面边缘识别,但本研究发现其对合并PAH的ASD患者具有良好的诊断价值,可将RVFAC 37.52%作为ASD合并PAH右心室收缩功能不全的截断值,这与国内外学者的研究也相符。本研究显示,TAPSE、TASa和RVFAC与ASD合并PAH患者右心室RVEF具有良好的相关性,ASD合并PAH患者右室收缩功能较正常人明显受损,且ROC曲线分析提示超声心动图各项指标曲线下面积差异均有统计学意义,其截断值可作为诊断ASD合并PAH患者右心室收缩功能的评价指标,RVFAC可作为无三维条件下评估ASD合并PAH患者右心室收缩功能的首选指标。
[1] Fischer G,Kramer HH,Stieh J,et al.Transcatheter closure of secundum atrial septal defects with the new self-centering Amplatzer Septal Occluder[J].European Heart Journal,1999,20(7):541-549.
[2] Habib G,Torbicki A.The role of echocardiography in the diagnosisand management of patients with pulmonary hypertension[J].European Respiratory Review,2010,19(118):288-299.
[3] Maheshwari M,Mittal SR.Right ventricle myocardial performance index versus simpson's right ventricle ejection fraction in patients with isolated left ventricle anterior myocardial infarction[J].Heart Views,2013,14(2):68-71.
[4] Medvedofsky D,Addetia K,Patel AR,et al.Novel approach to three-dimensional echocardiographic quantification of right ventricular volumes and function from focused views[J].Journal of the American Society of Echocardiography,2015,28(10):1222-1231.
[5] Carlsson M,Ugander M,Heiberg E,et al.The quantitative relationship between longitudinal and radial function in left,right,and total heart pumping in humans[J].American Journal of Physiology Heart and Circulatory Physiology,2007,293(1):636-644.
[6] Forfia PR,Vachiéry JL.Echocardiography in pulmonary arteria hypertension[J].American Journal of Cardiology,2012,110(6):16-24.
[7] Jone PN,Hinzman J,Wagner BD,et al.Right ventricular to left ventricular diameter ratio at end-systole in evaluating outcomes in children with pulmonary hypertension[J].Journal of the American Society of Echocardiography,2014,27(2):172-178.
[8] Sivak JA,Raina A,Forfia PR.Assessment of the physiologic contribution of right atrial function to total right heart function in patients with and without pulmonary arterial hypertension[J].Pulmonary Circulation,2016,6(3):322-328.
[9] Borges AC,Knebel F,Eddicks S,et al.Right ventricular function assessed by two-dimensional strain and tissue Doppler echocardiography in patients with pulmonary arterial hypertension and effect of vasodilator therapy[J].The American Journal of Cardiology,2006,98(4):530-534.
[10] 魏丽群,李越,王广义,等.组织多普勒成像测量三尖瓣环等容收缩期峰值速度在评价肺高压患者右心功能中的应用[J].中华医学超声杂志,2014,11(3):8-12.
[11] 颜紫宁,芮逸飞,项艰波,等.实时三维超声心动图与MRI、SPECT对比评估右心室收缩功能[J].中华超声影像学杂志,2012,21(9):767-770.
[12] Hoeper MM,Barbera JA,Channick RN,et al.Diagnosis,assessment and treatment of non-pulmonary arterial hypertension pulmonary hypertension[J].Journal of the American College of Cardiology,2009,54(1):85-96.
ApplicationofROCcurveintheevaluationofrightventricularsystolicfunctioninpatientswithatrialseptaldefectandpulmonaryhypertensionbyechocardiography
YANGMingwu,ZHURui,JIAMei,ZHOULi,NALisha.
HeartCenterFunitionDepartment,GeneralHosptialofNingxiaMedicalUniversity,Yinchuan750004,China
Correspondingauthor:NALisha,Email: lishana2003@163.com
ObjectiveTo evaluate the value of assessment of right ventricular systolic function by different Echocardiographic indexs(Tricuspid Annulus Plane Systolic Excursion,TAPSE; Tricuspid Valve Annulus Peak Systolic Velocity,TASa;Right Ventricular Fractional Area Change,RVFAC;Right ventricular ejection fraction,RVEF)in artial septal defect patients with pulmonary artery hypertension.Methods85 atrial septal defect(ASD) patients with pulmonary artery hypertension and 20 healthy cases were selected.TAPSE,TASa,RVFAC and RVEF were measured by M-Echocardiography,Tissue Doppler Imaging and Real-time Three-dimensional Echocardiography.ResultTAPSE,TASa,RVFAC have positively correlation with RVEF.TAPSE,TASa,RVFAC and RVEF of Atrial septal defect with pulmonary hypertension were lower than the normal group.When RVFAC was 37.52%,the diagnosis of severe PAH with right heart failure,the sensitivity and specificity were 81.5% and 80.3%,Youden index was 0.841.The area under the ROC curve was 0.904,RVFAC was the highest of all indexes.ConclusionsEchocardiographic could assessment of right ventricular systolic function in patients with atrial septal defect and pulmonary hypertension.
Echocardiography;Artialseptaldefect;Pulmonaryarterysystolicpressure;Rightventricularsystolicfunction
10.13621/j.1001-5949.2017.10.0870
R540.45
A
宁夏医科大学总医院心脏中心功能部,宁夏 银川 750004
杨明武(1982-),男,大学本科,主要从事心脏中心功能检查工作。
纳丽莎,Email:lishana2003@163.com
http://kns.cnki.net/kcms/detail/64.1008.R.20171018.1103.028.html
2017-04-12责任编辑李 洁
