不同全麻方式对腹腔镜结肠癌切除术患者围麻醉期T淋巴细胞亚群的影响研究
2017-11-03闫怀军张晓云王京鹏李慧崔丽强
闫怀军,张晓云,王京鹏,李慧,崔丽强
(山东省青岛市城阳区人民医院 麻醉科,山东 青岛 266109)
不同全麻方式对腹腔镜结肠癌切除术患者围麻醉期T淋巴细胞亚群的影响研究
闫怀军,张晓云,王京鹏,李慧,崔丽强
(山东省青岛市城阳区人民医院 麻醉科,山东 青岛 266109)
目的研究不同全麻方式对腹腔镜结肠癌切除术患者围麻醉期T淋巴细胞亚群的影响。方法选取2008年3月-2012年6月于该院接受腹腔镜结肠癌切除术的患者80例,按照全麻方式的不同分为3组,接受静脉全麻的患者共28例(A组);接受吸入全麻的患者共25例(B组);接受静吸复合全麻的患者共27例(C组)。检测3组患者围麻醉期的T淋巴细胞亚群水平并进行对照研究。结果3组患者全麻后均出现CD3+、CD4+和CD8+水平降低,B组的CD4+/CD8+和NK细胞水平均明显降低,C组的CD4+/CD8+明显降低。B组患者T1、T2的各指标均明显低于A组,C组患者T1的CD3+和CD8+水平明显低于A组,T2除NK细胞外其他各指标均明显低于A组,另外C组患者T1的CD8+明显低于B组,NK细胞明显高于B组,T2的CD4+明显高于B组。结论静脉全麻对于腹腔镜结肠癌切除术患者围麻醉期T淋巴细胞亚群影响最小,对免疫功能的影响最为轻微。
麻醉;腹腔镜;结肠癌;T淋巴细胞;免疫
腹腔镜结肠癌切除术已经成为治疗结肠癌可手术切除患者的首选术式,其具有创伤小,恢复快以及切口美观等明显优势[1]。而腹腔镜结肠癌切除术患者的全麻方式有多种选择,不同的全麻方式对于腹腔镜结肠癌切除术患者围麻醉期的免疫功能影响不同,而围麻醉期的免疫功能又与患者的预后存在一定的联系[2]。本研究观察不同全麻方式对腹腔镜结肠癌切除术患者围麻醉期T淋巴细胞亚群的影响,并以此评估患者的免疫功能,旨在保护患者的免疫功能,从而改善预后。
1 资料与方法
1.1 一般资料
本研究选取2008年3月-2012年6月于本院接受腹腔镜结肠癌切除术的80例患者作为临床研究资料。其中,男47例,女33例,年龄37~68岁,平均(51.3±4.6)岁。所有患者均为择期手术患者,美国麻醉师协会(american Society of Anesthesiologists,ASA)分级[3]Ⅰ~Ⅱ级,无合并重要脏器功能障碍不能接受手术者,无内分泌及免疫系统疾病,无药物过敏史,无全麻禁忌。所有患者按照随机数字表法均分为3组,3组患者接受全麻方式不同,接受静脉全麻的患者共28例(A组);接受吸入全麻的患者共25例(B组);接受静吸复合全麻的患者共27例(C组)。所有患者对研究内容知悉,均签署知情同意书,研究方案经医院伦理学委员会批准同意。3组患者的性别、年龄、肿瘤分期和ASA分级等方面差异无统计学意义(P>0.05),具有可比性。见表1。
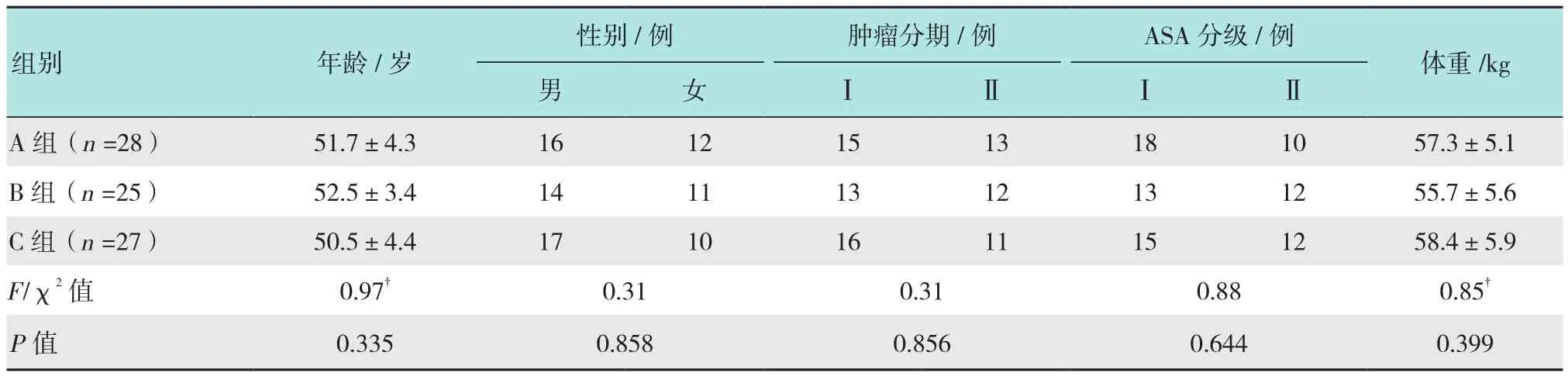
表1 3组患者一般资料比较Table 1 Comparison of general data among the three groups
1.2 全麻方法
所有患者入手术室后即给予各项生命体征检测,右侧颈内静脉置管,输入6.0%羟乙基淀粉10 ml/kg。
1.2.1 A组 本组患者麻醉诱导采用咪达唑仑0.05~0.06 mg/kg、舒芬太尼0.3μg/kg以及维库溴铵0.10 mg/kg静脉注射,靶控输注(targetcontrolledinfusion,TCI)异丙酚,血浆靶浓度4.0μg/ml,TCI瑞芬太尼,血浆靶浓度4.0 ng/ml,维持目标靶浓度后进行气管插管,连接呼吸机,机械通气,维持呼气末二氧化碳分压(end tidal carbon dioxide partial pressure,PETCO2)35~45 mmHg。麻醉维持采用TCI异丙酚,血浆靶浓度2.0~3.0μg/ml,TCI瑞芬太尼,血浆靶浓度4.0~6.0 ng/ml,另给予维库溴铵间断静脉注射,手术完成后停用瑞芬太尼。
1.2.2 B组 本组患者麻醉诱导采用七氟醚吸入,起始浓度为8.0%,至呼气末浓度达到2.0%时(<60岁患者)进行气管插管,对于60岁以上患者当呼气末浓度达到1.5%时进行气管插管。连接呼吸机机械通气,维持PETCO235~45 mmHg。麻醉维持采用七氟醚吸入,另给予维库溴铵间断静脉注射,手术完成后停用七氟醚。
1.2.3 C组 本组患者麻醉诱导同A组。麻醉维持采用TCI异丙酚,血浆靶浓度2.0~4.0μg/ml,TCI瑞芬太尼,血浆靶浓度2.0~4.0 ng/ml,2.0%~4.0%的七氟醚吸入,另给予维库溴铵间断静脉注射,手术完成后停用瑞芬太尼和七氟醚。
1.2.4 围术期 所有患者在术后采用镇痛药物进行术后镇痛,具体采用吗啡静脉输注,输注速度为0.5~1.0 mg/h,总给药量为1.0~2.0 mg。以Narcotrend指数进行术中麻醉深度监测,维持术中Narcotrend指数在37~64之间。预计手术结束前15 min开始降低麻醉药物用量,提高至65~79。患者术毕均入麻醉后恢复室,密切监测生命体征,患者咳嗽、吞咽反射恢复,意识基本清楚且呼吸空气可以维持血氧饱和度>95.0%后拔除气管插管。送回病房,进行同样的术后镇痛,及时预防和处理术后恶心、呕吐等并发症。
1.3 观察指标
所有患者均选择3个时间点检测外周血T淋巴细胞亚群各指标,3个时间点分别为麻醉前(T0);切皮后2 h(T1)和术毕(T2)。具体方法为:分别于麻醉前(T0)、切皮后2 h(T1)和术毕(T2)肘静脉穿刺分别抽取外周血1和3 ml,1ml贮于4℃,1 h内各测定管加入抗凝血100μl,再分别加入由藻红蛋白(P-phycoerythrin,PE)和异硫氰酸荧光素(Fluorescein isothiocyanate,FITC)双标或单标的免疫阴性对照IgG1/IgG1及 CD3、CD4、CD8单抗 20μl(均为 BD公司生产),充分混匀,室温避光30 min,再分别加入2 ml(1∶10稀释)的溶血素。待红细胞完全溶解后,弃上清,磷酸盐缓冲液(phosphate buffer solution,PBS)(pH=7.12)洗涤2次,调整细胞数为1×106,用FCMs流式细胞仪检测,用Cellquest软件(B2D公司)分析各阳性细胞百分数。
1.4 统计学方法
采用SPSS 19.0进行统计学处理,计量资料采用均数±标准差(±s)表示,多组间比较采用F检验,两组间比较行t检验分析,计数资料采用例数/百分比表示,组间比较行χ2检验,检验标准为α=0.05,P<0.05为差异具有统计学意义。
2 结果
2.1 手术相关指标
A组患者的手术时间、术中失血量、晶体输液量和胶体输液量分别为(238.3±33.5)min、(138.8±37.6)ml、(571.8±52.8)ml和(874.9±75.3)ml,而B组患者相应指标分别为(241.1±36.4)min、(144.3±42.7)ml、(583.9±59.7)ml和(882.8±81.6)ml,C组患者相应指标分别为(236.7±35.3)min、(135.8±36.8)ml、(568.9±53.8)ml 和(893.2±84.5)ml,3组患者手术时间、术中失血量以及晶体、胶体输液量方面比较,差异无统计学意义(P>0.05)。见表2。
表2 3组患者手术相关指标比较 (±s)Table 2 Comparison of operative parameters among the three groups (±s)
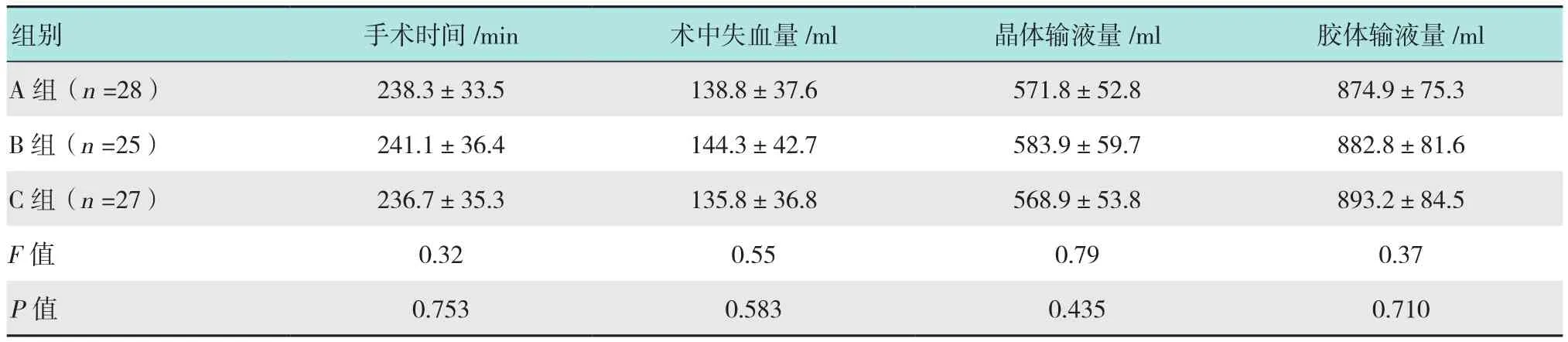
表2 3组患者手术相关指标比较 (±s)Table 2 Comparison of operative parameters among the three groups (±s)
组别 手术时间/min 术中失血量/ml 晶体输液量/ml 胶体输液量/ml A 组(n =28) 238.3±33.5 138.8±37.6 571.8±52.8 874.9±75.3 B 组(n =25) 241.1±36.4 144.3±42.7 583.9±59.7 882.8±81.6 C 组(n =27) 236.7±35.3 135.8±36.8 568.9±53.8 893.2±84.5 F值 0.32 0.55 0.79 0.37 P值 0.753 0.583 0.435 0.710
2.2 T淋巴细胞亚群及NK细胞水平
3组患者的T淋巴细胞亚群及NK细胞水平如表3所示。3组患者麻醉前各指标差异无统计学意义,接受全麻后均出现显著的CD3+、CD4+和CD8+水平降低。A组患者的CD4+/CD8+和NK细胞水平未出现明显变化,B组的CD4+/CD8+和NK细胞水平均明显降低,C组的CD4+/CD8+明显降低,NK细胞水平未出现明显变化。B组患者T1和T2的各指标均明显低于A组,C组患者T1的CD3+和CD8+水平明显低于A组,T2除NK细胞外其他各指标均明显低于A组,另外C组患者T1的CD8+明显低于B组,NK细胞明显高于B组,T2的CD4+明显高于B组。
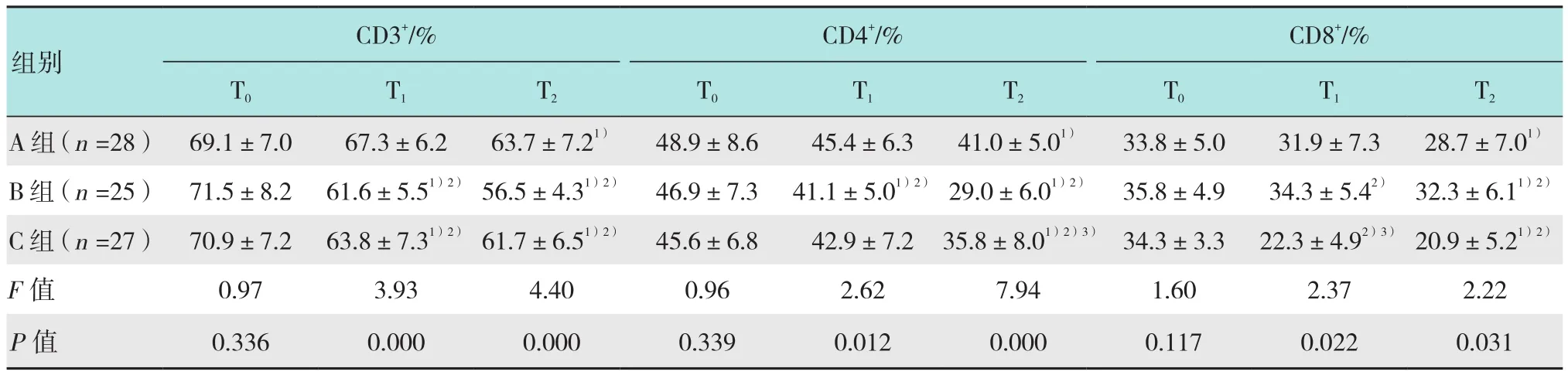
表3 T淋巴细胞亚群NK细胞水平Table 3 T lymphocyte subsets and NK cell levels
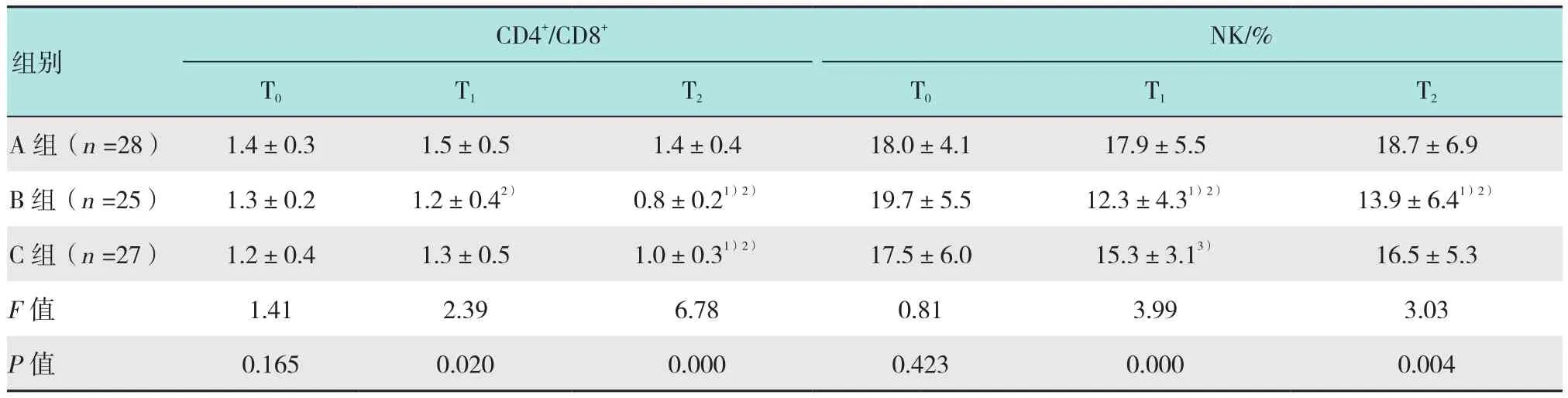
续表3Table 3
3 讨论
手术作为治疗恶性肿瘤患者的有效方式已经广为应用,但手术创伤和麻醉刺激对于机体免疫功能的影响明显,而恶性肿瘤患者免疫功能降低可对预后产生明显的不利影响[4]。结肠癌是中老年人常见的恶性肿瘤,早期的结肠癌手术切除后多预后良好,5和10年生存率相对较高[5]。腹腔镜结肠癌切除术已经成为治疗可切除结肠癌的首选术式,其创伤小,恢复快,预后良好,而腹腔镜结肠癌切除术需全身麻醉,麻醉对于患者免疫功能的刺激不容忽视。为选择对患者免疫功能影响最小的全麻方式,本研究对不同全麻方式对于腹腔镜结肠癌患者围麻醉期T淋巴细胞亚群进行了观察和对照研究。
T淋巴细胞亚群是细胞免疫的重要组成,其中通过CD3+可评估机体细胞免疫功能的总体水平,CD4+细胞可以有效负责其他T细胞表达免疫功能,而CD8+则起抑制作用,CD4+/CD8+是评估细胞免疫功能的敏感指标[6]。NK细胞是机体细胞免疫功能中杀伤肿瘤细胞的第一道防线,其水平降低可导致患者远处转移率增高,进而影响患者预后,导致生存期缩短[7]。本研究结果显示,在采用Narcotrend指数[8]控制相似的麻醉深度,且手术相关指标无显著差异的基础上,总体来看 B 组患者 CD3+、CD4+、CD8+、CD4+/CD8+和NK细胞水平的下降最为明显,A组患者下降最为轻微。可见静脉全麻对于患者免疫功能的影响最小,静吸复合全麻次之,吸入全麻对于患者免疫功能的影响最明显。
综上所述,静脉注射咪达唑仑、舒芬太尼及维库溴铵,并采用TCI异丙酚和瑞芬太尼进行麻醉诱导及异丙酚和瑞芳太尼联合TCI麻醉维持对腹腔镜结肠癌患者的免疫功能影响最小,值得推荐。
[1]BAGSHAW P F, ALLARDYCE R A, FRAMPTON C M, et al.Long-term outcomes of the australasian randomized clinical trial comparing laparoscopic and conventional open surgical treatments for colon cancer: the australasian laparoscopic colon cancer study trial[J]. Ann Surg, 2012, 256(6): 915-919.
[2]LIN L, LIU C, TAN H, et al. Anaes the tictechniquemay affect prognosis forovarianserous denocarcinoma: aretrospective analysis[J]. Br J Anaesth, 2011, 106(6): 814-822.
[3]BALYKOVA E V, KHACHATUROVA E A, SELOVA G N. Status of central hemody namicsinelderly patients with differentty pesofanes thesiaduring laparoscop icoperations forcolon cancer[J].Anesteziol Reanimatol, 2012, 2: 19-22.
[4]TANG S, DUBEY P. Opposing effects of and rogenablation onimmune function inprostate cancer[J]. Oncoimmunology, 2012,1(7): 1220-1221.
[5]MASTALIER B, TIHON C, GHIŢĂ B, et al. Surgicaltreat mentofcolon cancer: Colentina surgicalclinic experience[J]. J Med Life, 2012, 5(3): 348-353.
[6]MKRTICHYAN M, NAJJAR Y G, RAULFS E C, et al. B7-DC-Ig enhance svaccine effect by anovel mechanism dependent on PD-1 expression levelon T cell subsets[J]. J Immunol, 2012, 189(5):2338-2247.
[7]MUNICH S, SOBO-VUJANOVIC A, BUCHSER W J, et al.Dendritic cell exosomes directly kill tumor cell sand activatenatural killer cells via TNF super family ligands[J]. Oncoimmunology,2012, 1(7): 1074-1083.
[8]郭正纲, 王晓燕, 吕绪磊, 等. 切痂植皮术中应用Narcotrend监护仪监测盐酸瑞芬太尼复合二异丙酚靶控输注麻醉深度的临床观察[J]. 中华烧伤杂志, 2012, 28(3): 178-182.
[8]GUO Z G, WANG X Y, LÜ X L, et al. Application of Narcotrendassistedanes the siain-depth monitor during escharectomy and skin transplantation in burn patients with target-controlled in fusion of remifentanil hydrochloride and propofol[J]. Chinese Journal of Burns, 2012, 28(3): 178-182. Chinese
Impact of different general anesthesia on T-lymphocyte subsets in patients underwent laparoscopic colon cancer resection
Huai-jun Yan, Xiao-yun Zhang, Jing-peng Wang, Hui Li, Li-qiang Cui
(Department of Anesthesiology, Chengyang District People's Hospital,Qingdao, Shandong 266109, China)
ObjectiveTo study the impact of different general anesthesia on T-lymphocyte subsets in patients underwent laparoscopic colorectal resection.Methods80 patients with laparoscopic colorectal cancer resection were selected from March 2008 to June 2012. According to the difference of general anesthesia, there were 28 patients (Group A). There were 27 patients (group C) who underwent general anesthesia. Patients of the three groups were examined for the level of T lymphocyte subsets during anesthesia.ResultsCD3+, CD4+and CD8+levels were signi ficantly decreased in all the three groups after general anesthesia, CD4+/CD8+and NK cells in group B were signi ficantly decreased, and CD4+/CD8+in group C was signi ficantly decreased. The levels of T1and T2in group B were signi ficantly lower than those in group A, and the levels of CD3+and CD8+in group C were signi ficantly lower than those in group A, and the other indexes except T2were signi ficantly lower than those of group A, and group C T1CD8+was signi ficantly lower than that in group B, NK cells were signi ficantly higher than those in group B, and CD4+in T2was signi ficantly higher than that in group B.ConclusionIntravenous general anesthesia has the least effect on T lymphocyte subsets in patients undergoing laparoscopic colorectal cancer resection, and the effect on immune function is the slightest.
anesthesia; laparoscopy; colon cancer; T-lymphocytes; immunization
R619
A
10.3969/j.issn.1007-1989.2017.09.009
1007-1989(2017)09-0048-04
2017-02-24
(吴静 编辑)
