改良小切口手术用于甲状腺瘤治疗的临床价值
2017-11-02王俊增宋尉官
王俊增 宋尉官
改良小切口手术用于甲状腺瘤治疗的临床价值
王俊增 宋尉官
目的 探讨改良小切口手术用于甲状腺瘤治疗的临床价值。方法 选取2015年12月至2016年11月于大连市第五人民医院就诊的86例甲状腺瘤患者作为研究对象,并遵照随机抽签原则分组,研究组(n=43)应用改良小切口手术,对照组(n=43)则采取传统甲状腺切除术,比较两组患者并发症发生率、术后瘢痕遗留情况、手术指标。结果 研究组患者手术时间、肛门排气恢复时间、住院时间、术中出血量分别为(81±11)d、(1.5±0.8)d、(4.2±1.5)d、(33± 62)ml,并发症发生率是4.7%,瘢痕遗留率为2.3%;对照组患者手术时间、肛门排气恢复时间、住院时间、术中出血量分别是(110±14)d、(3.3±1.3)d、(6.6±1.0)d、(116±29)ml,并发症发生率是18.6%,瘢痕遗留率为16.3%;两组患者上述指标组间比较差异均有统计学意义(均P<0.05)。结论 改良小切口手术用于甲状腺瘤治疗临床价值显著,可有效减少患者围术期并发症发生,降低瘢痕遗留率,具有微创、康复快、美观等优势。
改良小切口手术;甲状腺瘤;临床价值
甲状腺瘤作为一种临床常见的甲状腺病变,20%~70%属于良性病变,但仍存在恶性病变,需及时治疗[1]。目前,临床上对于甲状腺瘤主要应用手术切除治疗,然而传统甲状腺切除手术对机体造成的创伤较大,且术后切口部位容易遗留瘢痕,美观度较低,可降低患者满意度,建议采取微创术式。本研究就改良小切口手术治疗甲状腺瘤患者的临床价值进行分析,现报道如下。
1 资料与方法
1.1 一般资料 选取2015年12月至2016年11月于大连市第五人民医院就诊的86例甲状腺瘤患者作为研究对象,随机分为研究组与对照组,各43例。研究组患者中,男23例,女20例;年龄55~77岁,平均(68±3)岁;甲状腺瘤体直径为1.1~3.4 cm,平均(2.44±0.25)cm;甲状腺结节位置:单侧22例,双侧21例;病程6个月至4年,平均(2.4±0.9)年。对照组患者中,男24例,女19例;年龄56~77岁,平均(68±3)岁;甲状腺瘤体直径为1.2~3.4 cm,平均(2.46±0.23)cm;甲状腺结节位置:单侧21例,双侧22例;病程7个月至4年,平均(2.4± 0.9)年。两组患者性别、年龄、甲状腺瘤体直径、甲状腺结节位置、病程比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准 纳入标准:①均经超声等检查明确诊断为甲状腺瘤;②美国麻醉医师协会(ASA)分级为Ⅰ~Ⅱ级;③临床资料完整,并签订了知情同意书。排除标准:①心电图、尿常规、血常规等检查结果异常;②合并交流、理解能力障碍;③凝血功能异常。
1.3 治疗方法 对照组患者使用传统甲状腺切除手术,予以局部麻醉或全身麻醉后,于患者锁骨上方平行位置处做手术切口,将表皮切开后,离断其颈前肌群,提高悬韧带,依次结扎、游离其上极血管和下极血管,提起甲状腺瘤体并切除,逐层关闭切口。研究组患者采用改良小切口手术治疗,具体操作如下:局部麻醉或全身麻醉后,平行于锁骨上方1~2 cm处做一长4~6 cm的横向切口,自切口处切开表皮,以电刀切割、游离皮瓣,上端游离至甲状软骨部位,而下端皮瓣予以稍微游离即可。钝性分离患者甲状腺体固有膜和假被膜之间的疏离层,暴露双侧甲状腺腺叶前端,分离其甲状腺峡部,暴露气管前端。依次切断患者甲状腺外侧韧带和悬韧带,分离甲状腺瘤体及其周围组织,将甲状腺瘤体提起,游离甲状腺下极血管,依次游离、结扎甲状腺上极血管,保护喉返神经,切除瘤体,采用可吸收缝线间断缝合颈阔肌和颈深筋膜。
1.4 观察指标 统计两组患者手术指标,包括手术时间、肛门排气恢复时间、住院时间和术中出血量;比较两组患者并发症发生率,主要包括皮下积液、切口感染等;同时,观察患者术后瘢痕遗留情况。
1.5 统计学分析 采用SPSS 19.0统计软件进行数据分析,计量资料以±s表示,组间比较采用 t检验,计数资料以百分率表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 手术时间、肛门排气恢复时间及住院时间比较 研究组患者手术时间、肛门排气恢复时间及住院时间均明显短于对照组,而术中出血量明显少于对照组,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者手术时间、肛门排气恢复时间及住院时间比较(±s)
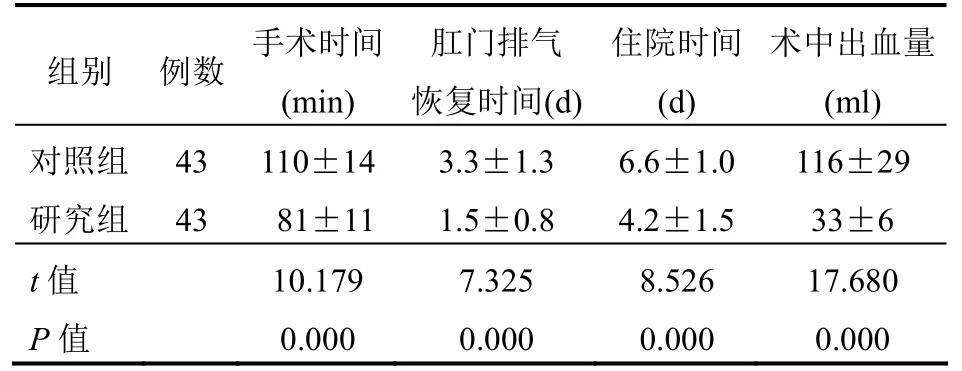
表1 两组患者手术时间、肛门排气恢复时间及住院时间比较(±s)
组别 例数 手术时间(min)肛门排气恢复时间(d)住院时间(d)术中出血量(ml)对照组 43 110±14 3.3±1.3 6.6±1.0 116±29研究组 43 81±11 1.5±0.8 4.2±1.5 33±6 t值 10.179 7.325 8.526 17.680 P值 0.000 0.000 0.000 0.000
2.2 并发症发生率比较 研究组患者并发症发生率明显低于对照组,差异有统计学意义(P<0.05),见表2。
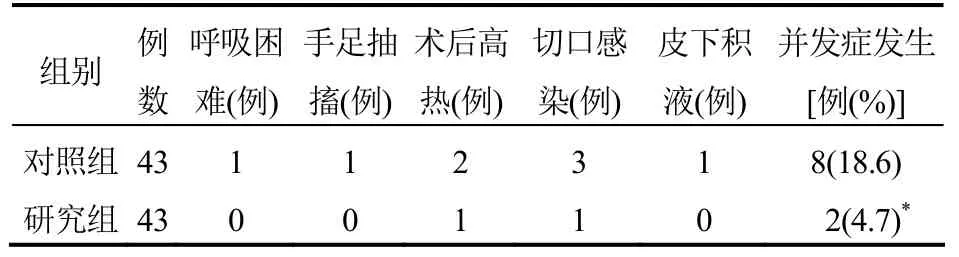
表2 两组患者并发症发生率比较
2.3 术后瘢痕遗留情况比较 研究组患者共43例,遗留瘢痕1例,瘢痕遗留率为2.3%;对照组患者共43例,遗留瘢痕7例,瘢痕遗留率为16.3%;研究组患者瘢痕遗留率明显低于对照组,差异有统计学意义(χ2=4.962,P=0.026)。
3 讨论
甲状腺瘤作为一种甲状腺病变,在临床上的发病率较高,往往病程较长,且早期甲状腺瘤不具备特异性、典型性临床表现,不容易被发现[2]。对于甲状腺瘤患者,一旦确诊,应立即予以手术治疗,避免其引起严重后果。然而,因甲状腺结构比较复杂、特殊,甲状腺周围有密集的神经网、血管网分布,其血流量较大,若采用传统手术治疗,患者术后容易并发出血,影响其手术安全性[3-4]。传统甲状腺切除术的局限性较多,术中容易损伤患者血管、淋巴管,对患者机体造成的手术损伤比较严重。同时,在甲状腺瘤临床治疗中应用传统甲状腺切除手术,可并发创口出血、呼吸困难、手足抽搐、术后高热、切口感染等严重并发症,对患者生命安全造成严重影响[5]。另外,该术式所致切口较大,不符合当代人们对于术后美观效果等要求,容易引起医患纠纷等不良事件,影响医疗结构的社会效益[6]。
随着国内医疗科技持续进步,传统甲状腺切除术已逐步被改良小切口手术所取代。改良小切口手术是以传统甲状腺手术作为基础,并进行改良所创制的新型微创手术,可弥补传统甲状腺切除手术的缺陷。改良小切口手术用于甲状腺瘤手术治疗中,可在切除甲状腺瘤体前提下,缩小手术切口长度,且可保护患者颈前方肌群,维持其颈前肌肉原有运动功能,便于患者术后早期康复[7]。同时,使用改良小切口手术,结合患者手术适应证,可减少手术期间不必要分离操作,从而减少术中出血量,进一步优化手术效果。此外,改良小切口手术因所需切口比较小,患者术后切口部位瘢痕往往不甚明显,其美观效果良好[8]。本研究结果提示,研究组患者手术时间、肛门排气恢复时间、住院时间均短于对照组,而术中出血量明显少于对照组,充分体现了改良小切口手术的操作简便、康复快、机体损伤小等优势;同时,研究组患者并发症发生率及瘢痕遗留率均明显低于对照组,充分证明了改良小切口手术用于甲状腺瘤治疗中的安全性和美观性。
综上所述,甲状腺瘤患者接受改良小切口手术治疗的有效性、美观性、安全性均较高,可作为甲状腺瘤患者的首选术式。
[1]刘习庚,张海才,夏德明.改良小切口甲状腺切除术应用于甲状腺手术的临床效果研究[J].现代中西医结合杂志,2013,22(12):1282-1283.
[2]李婷,刘新梅,耿金秀.颈前小切口入路与改良Miccoli腔镜辅助下手术治疗甲状腺良性肿瘤的临床研究[J].中国医刊,2016,51(5):68-71.
[3]高峰,吴迟.传统甲状腺切除术与改良小切口甲状腺切除术治疗甲状腺结节的临床疗效比较[J].标记免疫分析与临床,2016,23(5): 514-516.
[4]顾大力,沈祥.改良 Miccoli微创甲状腺手术治疗甲状腺癌的临床研究[J].医学临床研究,2016,33(11):2168-2170.
[5]章德广,高力,谢磊,等.改良Miccoli手术颈侧区淋巴结清扫术治疗甲状腺乳头状癌 130例临床分析[J].中华外科杂志,2016,54(11): 864-869.
[6]陆伟,沈祥.带吸引管悬吊拉钩在改良Miccoli式完全内镜甲状腺手术中的应用[J].中国普通外科杂志,2013,22(11):1526-1528.
[7]Zhang Z.Efficacy comparison of the anterior low small incision and the traditional incision for treatment of thyroid adenoma[J].Pak J Med Sci,2014,30(5):1119-1122.
[8]李福广,洪伟,王治伟,等.胸乳路径的腔镜手术对甲状腺良性肿瘤的临床效果观察[J].中国现代普通外科进展,2016,19(12):957-959.
10.12010/j.issn.1673-5846.2017.10.048
大连市第五人民医院,辽宁大连 116021
