老年慢性心力衰竭患者睡眠障碍的影响因素
2017-10-13李艳
李 艳
(南阳医学高等专科学校护理系,河南 南阳 473500)
老年慢性心力衰竭患者睡眠障碍的影响因素
李 艳
(南阳医学高等专科学校护理系,河南 南阳 473500)
目的探讨老年慢性心力衰竭(心衰)患者睡眠障碍的影响因素。方法对2013年5~12月方便抽取的住院80例老年慢性心衰患者进行问卷调查,发放92份,回收有效问卷80份。调查问卷包括一般人口学资料、疾病相关资料、匹兹堡睡眠质量指数量表(PSQI)与社会支持量表。结果老年慢性心衰患者PSQI总分平均得分(14.84±2.518)分,社会支持总分平均分(29.46±5.004)分。单因素分析和回归分析显示婚姻、年龄、心功能级别(NYHA)、并发症数量与社会支持(主观支持)为PSQI总分的影响因素(F=8.374,R2=0.298,P<0.01)。在其他变量被控制的前提下,仍显示社会支持量表中主观支持维度可增加回归模型对睡眠总分的预测力(ΔR2=0.079,△F=7.827)。结论老年慢性心衰患者的睡眠障碍应给予更多的关注,尤其是单身、心功能分级高与并发症数量多的老年患者,同时加强社会支持,疏导患者不良心理情绪,提高其睡眠质量。
慢性心力衰竭;睡眠障碍;社会支持
心力衰竭(心衰)患者长期备受疾病的折磨,睡眠障碍发生率极高,周而复始,睡眠障碍不断加重心衰,形成恶性循环。Zambroski等〔1〕发现睡眠障碍是心衰患者最常见的5个症状之一,并且是最为严重的症状。Parker等〔2〕发现心衰患者经常遭受睡眠障碍,已经影响到日间正常活动。研究发现社会支持可成为心血管疾病不良预后的独立危险因素,积极的社会支持能降低患者抑郁情绪,从而减少睡眠障碍的发生率〔3〕。本研究旨在探讨老年慢性心衰(CHF)患者睡眠障碍的影响因素。
1 对象与方法
1.1研究对象 2013年6月至2014年1月在南阳市某三级甲等医院心内科方便抽取住院的CHF患者发放问卷调查。纳入标准:①符合心衰诊断标准〔且匹兹堡睡眠质量指数量表(PSQI)>7分即睡眠障碍〕;②患者年龄≥60岁;③均知情同意;④患者意识清晰、能正常交流、精神正常。排除标准:①有严重并发症,如癌症、体内大的脏器衰竭等;②存在睡眠行为障碍、呼吸暂停综合征及神经系统疾病。质量控制:由研究者统一培训两个科室护士。每个护士使用统一指导语向患者解释填写目的及方法,填写时间大约15 min,现场收回问卷。此次共发放92份问卷,回收有效问卷80份(87.0%)。男43例,女37例;年龄60~89岁,平均(72.47±5.83)岁;文化程度:小学及以下32例、初高中23例、大专及以上25例;职业类别:工人25例、农民24例、干部12例、其他19例;月收入:<1 000元27例、1 000~2 000元26例、2 001~3 000元16例、>3 000元11例;付费方式:省、市医保36例、新农合26例、其他18例;病程<10年51例、10~20年19例、>20年10例;用药:1~2种11例、3~4种46例、≥5种23例。
1.2研究工具 ①患者的一般资料包括年龄、性别、婚姻状况、接受教育程度、职业、平均月收入、医疗费用消费方式、患病时间、并发症数量、心功能级别、使用药物种类。②PSQI具有较好的信效度〔4〕。该表由18个自评条目组成,包含7个因子,每个因子按0~3,4个等级计分,总分为各个因子分数累加所得,分数越低,睡眠质量越好,分数越高,睡眠质量越差。③社会支持评定量表〔5〕由3个维度10个条目构成,主观支持(4个条目),客观支持(3个条目),社会支持利用度(3个条目),所得总分与社会支持度呈正比,总分越高,说明获得的社会支持越多,该表已普遍在国内使用,具备良好的信效度〔5〕。
1.3统计学方法 采用SPSS13.0软件进行方差分析、t检验和分层回归分析。
2 结 果
2.1CHF患者睡眠障碍的影响因素 PSQI总分9~21〔平均(14.84±2.518)〕分,社会支持总分17~49〔平均(29.46±5.004)〕分,客观支持分3~10〔平均(6.92±1.697)〕分;主观支持分10~29〔平均(17.61±3.491)〕分,对支持的利用度分3~12〔平均(4.93±2.209)〕分。
2.2CHF患者睡眠障碍的单因素分析 婚姻、年龄、心功能分级、并发症数量与老年CHF患者睡眠障碍关系显著(P<0.05)。见表1。
2.3CHF患者睡眠障碍的分层回归分析 对单因素分析结果中具有统计学意义的变量做进一步的回归分析(见表2):婚姻、年龄、心功能分级与并发症数量,共4个变量进入回归模型。其中,婚姻与老年CHF患者PSQI总分呈负相关,除此之外,年龄、心功能分级与并发症数量均与PSQI总分呈正相关。此模型回归方程决定系数R2为0.201,说明自变量(婚姻、年龄、心功能分级与并发症数量)能为拟合的回归方程的因变量PSQI解释20.1%。为单独研究社会支持变量对PSQI的影响,本研究将社会支持变量放在第二层回归模型,其他变量放在第一层进入回归模型,通过分析结果显示,主观支持维度能增加模型对PSQI的预测力(△R2=0.079,P=0.001),并且主观支持进入回归模型后,决定系数R2为 0.298,说明自变量(婚姻、年龄、心功能分级、并发症数量、主观支持)能为拟合的回归方程的因变量PSQI解释29.8%。
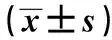
表1 CHF患者睡眠障碍的单因素分析

表2 CHF患者睡眠障碍的分层回归分析(n=80)
1)P<0.01;R2是自变量解释因变量变异的比例,ΔR2为自变量解释因变量变异的增量
3 讨 论
本研究与张清华等〔6〕关于北京市中老年人睡眠质量调查研究发现一致:婚姻状况正常与不正常的睡眠质量不好分别占38.7%和43.1%。可能由于未婚或丧偶患者常年单独居住,无人与其交流和劝慰,容易导致孤独感上升或心情抑郁,进一步影响到睡眠质量,因此婚姻状况对提高睡眠质量是有帮助的。研究发现〔7,8〕,老年人睡眠障碍发生率较高。主要由于随着年龄增长心衰发病率呈上升趋势,而心衰患者又较其他人睡眠障碍发生率高;另外老年人由于生理功能的改变,如褪黑素分泌减少及睡眠时间结构紊乱等的发生,易导致睡眠障碍。然而本研究与国内外的某些研究不一致,研究〔9,10〕发现睡眠障碍与性别有关,这可能与本研究的样本量大小有关。
本研究与国内外的研究一致〔9,11,12〕。心功能分级越高,心功能越差,心律不规则,躯体活动不便,肢体功能受到限制,无法参加各种活动,不能使患者实现个人价值,容易出现抑郁和焦虑,无法安然入睡,严重影响睡眠质量;另外,并发症数量多的患者经历着疾病带来的更多躯体上的痛苦和精神上的折磨,被迫长期卧床休息,有时还不得不保持端坐位以缓解胸闷、气短等症状,导致白日卧床时间过久,以致睡眠时间紊乱,影响夜间休息。
本研究表明,老年CHF睡眠障碍患者获得的社会支持越少,PSQI总分就会越高,说明其睡眠质量越差。这与孔令明等〔13〕研究一致。社会支持间接作用于睡眠,住院患者因心理因素而导致睡眠障碍,如常常会有远离亲人的孤独感、对所患疾病的焦虑和担心、对医疗费用开支的沉重负担等不良情绪的持续存在造成睡眠障碍,此时应积极发挥家庭与社会支持系统的作用,减轻患者的焦虑及担忧,帮助其树立抵抗疾魔的信心,以减轻负向情绪对睡眠的影响,最终提高睡眠质量。国内其他研究〔14〕也证实了社会支持对睡眠的作用。如汪雪梅等〔14〕发现,利用社会支持系统干预鼻咽癌患者由心理因素所致的睡眠障碍,效果显著,不仅提高了患者治疗成功率,并且增强了回归社会的信心。
心衰所引起的困扰症状较多,资料显示〔15〕,睡眠障碍是其中之一,高达70%。因此,伴有睡眠障碍的老年CHF患者需要得到医护工作者更多的关注和护理,尤其是单身、心功能差与并发症数量多的老年CHF患者。
1Zambroski CH,Mosera DK,Bhat G.Impact of symptom prevalence and symptom burden on quality of life in patients with heart failure〔J〕.Eur J Cardiovasc Nurs,2005;4(3),198-206.
2Parker KP,Dunbar SB.Sleep and heart failure〔J〕.Cardiovasc Nurs,2002;17(1):30-41.
3restedt K,Saveman BI,Johansson P,etal.Social support and its association with health-related quality of life among older patients with chronic heart failure〔J〕.Euo P J Cardiovasc Nurs,2013;12(1):69-77.
4刘贤臣,唐茂芹,胡 蕾,等.匹兹堡睡眠质量指数的信度和效度研究〔J〕.中华精神科杂志,1996;29(2):103-7.
5肖水源.《社会支持评定量表》的理论基础与研究应用 〔J〕.临床精神医学杂志,1994;4(2):98-100.
6张清华,蒋知新,孙 宇,等.北京市中老年人睡眠质量调查分析〔J〕.中国疾病控制杂志,2006;10(1):84-5.
7Thom T,Haase N,Rosamond W,etal.Heart Disease and Stroke Statistics-2006 Update:A Report from American Heart Association Statistics Committee and Stroke Statistics Subcommittee〔J〕.Circulation,2006;113(6):e85-e151.
8Nancy S.Redeker,Sherry Stein.Characteristics of sleep in patients with stable heart failure versus a comparison group〔J〕.Heart Lung,2006;35(4):252-61.
9Wang TJ,Lee SC,Tsay SL,etal.Factors influencing heart failure patients' sleep quality〔J〕.J Adv Nursing,2010;66(8):1730-40.
10叶瑞繁.失眠的评估〔J〕.中国临床心理学杂志,2004;12(2):207-9.
11胡经文,冯玲凤,阮慧琴,等.慢性心力衰竭患者睡眠质量及其影响因素调查分析〔J〕.护理学杂志,2006;21(3):23-5.
12Wolkove N,Elkholy O,Baltzan M,etal.Sleep and aging:2.management of sleep disorders in older people〔J〕.Canadian Med Assoc,2007;176(10):1449-54.
13孔令明,张理义,张其军,等.中国人睡眠质量与社会支持的关系及其相关因素研究〔J〕.世界睡眠医学杂志,2014;1(2):65-70.
14汪雪梅,陈艳芳,匡蕾蕾,等.护理干预对鼻咽癌患者放射治疗期间睡眠质量的影响〔J〕.中华护理杂志,2012;47(10):900-2.
15Redeker NS.Sleep disturbance in people with heart failure:implications for self-care〔J〕.J Cardiovasc Nurs,2008;23(3):231-8.
〔2015-10-17修回〕
(编辑 杜 娟)
R2
A
1005-9202(2017)19-4905-02;
10.3969/j.issn.1005-9202.2017.19.097
南阳市2016年科技攻关项目(KJGG36);南阳医学高等专科学校自然科学基金(2016NYYZ002)
李 艳(1985-),女,硕士,讲师,主要从事基础护理研究。
