β-内酰胺类抗菌药物临床交叉过敏反应的发生机制及美国相关处理流程介绍
2017-10-09卜书红姚慧娟刘昕竹上海交通大学医学院附属新华医院药学部上海200092
李 平,卜书红,周 佳,姚慧娟,刘昕竹(上海交通大学医学院附属新华医院药学部,上海 200092)
·药师与药学服务·
β-内酰胺类抗菌药物临床交叉过敏反应的发生机制及美国相关处理流程介绍
李 平*,卜书红#,周 佳,姚慧娟,刘昕竹(上海交通大学医学院附属新华医院药学部,上海 200092)
目的:了解β-内酰胺类抗菌药物在临床使用中发生交叉过敏反应的机制,为临床合理用药提供参考。方法:结合笔者在美国伊利诺伊大学芝加哥分校(UIC)附属医院进修期间的学习心得,同时根据美国拉什大学医学中心对β-内酰胺类抗菌药物过敏史者的安全用药管理经验,总结β-内酰胺类抗菌药物发生交叉过敏反应的机制,并介绍美国UIC附属医院对β-内酰胺类抗菌药物过敏患者的处理流程。结果:β-内酰胺类抗菌药物发生交叉过敏反应的主要原因是由于药物之间存在相同或相似的侧链,人体内免疫球蛋白E通过识别这些侧链而产生交叉过敏反应。美国UIC附属医院对β-内酰胺类抗菌药物过敏患者的处理流程,包括对患者是否有β-内酰胺类抗菌药物使用指征进行评估,根据评估结果进行规范的青霉素皮试,并采用谨慎渐进式流程用药和快速诱导药物耐受流程进行抗感染治疗。结论:美国UIC附属医院对β-内酰胺类抗菌药物交叉过敏反应患者的处理方法,可为国内临床药师处理可疑β-内酰胺类抗菌药物过敏史者,尤其是针对孕妇、儿童等特殊人群提供新的思路。
β-内酰胺类抗菌药物;头孢菌素;青霉素;过敏史;交叉过敏
近年来,随着临床药学工作的深入开展以及《抗菌药物临床应用指导原则(2015年版)》的颁布实施,我国医疗机构的抗菌药物合理使用率明显提高。但在临床实践中,对使用范围极广的β-内酰胺类抗菌药物中的青霉素类、头孢菌素类药物过敏反应指征的管理仍旧沿用的是以前的规定:对青霉素G或青霉素类药物过敏者,禁用;对任何一种头孢菌素类抗菌药物有过敏史及有青霉素过敏性休克史者,禁用(国卫办医发〔2015〕43号文件)。由于担心发生交叉过敏反应带来的风险,大部分医务人员会直接选用氟喹诺酮类或碳青霉烯类抗菌药物。然而笔者认为,这种过度谨慎的选药策略有待商榷。
笔者于2015年到美国伊利诺伊大学芝加哥分校(University of Iuinois at Chicago,UIC)附属医院进修学习。在学习过程中发现,该院电子病历系统中对患者的过敏史有一个较为详细的记录,不仅记录可疑的过敏药物、食物,还对过敏的类型和程度进行了记录。患者的过敏史一般按如下格式记录:青霉素(皮疹,严重)、庆大霉素(头晕、耳鸣)、阿司匹林(气促,轻微)等。这种详细的过敏史记录,有助于医务人员在后续治疗过程中对过敏类型进行判断,因为有些患者口头主诉的过敏并非真正的药物特异质过敏反应,不少患者将一些特有的药品不良反应(ADR),甚至治疗中不愉快的经历也当作过敏史汇报。作为医务人员,要对患者汇报的药物过敏史加以鉴别后才能有针对性地选择药物治疗方案。以β-内酰胺类抗菌药物为例,如果过敏史记录头孢吡肟(烦躁,中度)则不能判断为特异质过敏反应,只能作为药品相关的神经系统ADR处理。为了进一步了解类似患者今后能否使用β-内酰胺类抗菌药物,笔者结合学习心得,并根据与UIC附属医院相邻的美国拉什大学医学中心(Rush University Medical Center,RUMC)对β-内酰胺类抗菌药物过敏史者的安全用药管理经验,总结β-内酰胺类抗菌药物发生交叉过敏反应的机制,为临床合理用药提供参考。
1 β-内酰胺类抗菌药物发生交叉过敏反应概述
β-内酰胺类抗菌药物发生交叉过敏反应,指的是对于某一种β-内酰胺类抗菌药物过敏的患者,由于其体内免疫球蛋白(Ig)E可识别特定的β-内酰胺结构或相同/相似的侧链结构,从而增加对其他β-内酰胺类抗菌药物过敏的可能性[1]。在美国,约有10%的患者对青霉素类药物过敏,但其中约80%~90%并未进行IgE特异性青霉素皮肤敏感试验(以下简称“皮试”)[2]。这些患者出现的药物过敏反应,很多仅仅是由于ADR或疾病本身的特性(如病毒疹)造成的。如果某患者在某次青霉素皮试结果呈阳性之后不再接触该类药物,那么其今后发生阳性反应的概率则是以每年10%的速度下降的;如果在10年之内不再接触该类药物,那么有78%的患者青霉素皮试结果将由阳性转为阴性[3]。静脉用药发生过敏反应的概率较高,因而需要皮试;口服青霉素类药物导致过敏复发是极为罕见的,因此口服阿莫西林前无需皮试[1,3]。如果能清除由β-内酰胺类抗菌药物诱导所产生的特异性IgE,那么今后在青霉素类药物重复、周期性使用中几乎不会再发生过敏反应[3]。为了进一步了解常用药物过敏反应的机制及其相关特点,笔者结合医学免疫学中对超敏反应的Gell-Coombs分类法[4]进行了总结与归纳,详见表1。
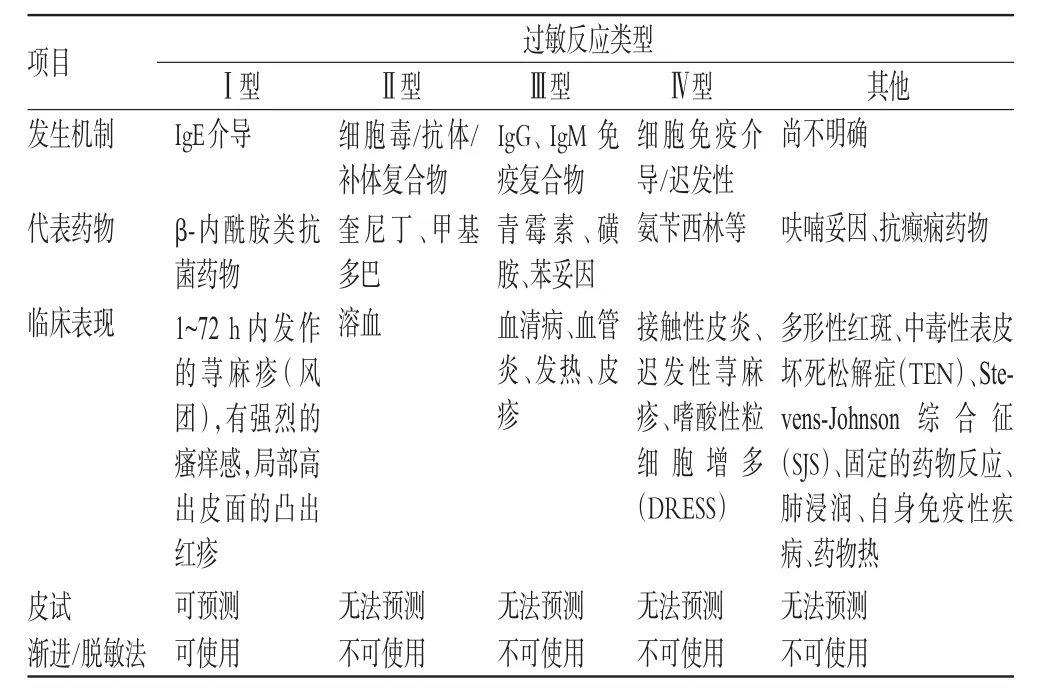
表1 常用药物过敏反应的Gell-Coombs分类法Tab 1 Gell-Coombs classfication of allergic reaction induced by common drugs
2 β-内酰胺类抗菌药物交叉过敏反应的发生率与具体机制
青霉素类药物与头孢菌素类药物的交叉过敏反应发生率,在未进行青霉素皮试的患者中低于1.0%,其中严重交叉过敏反应发生率低于0.1%,在青霉素皮试阳性患者中交叉过敏反应发生率低于2.0%[1];青霉素类药物与碳青霉烯类药物交叉过敏反应发生率低于1.0%[1]。
虽然β-内酰胺类抗菌药物在化学结构方面拥有共性,存在发生交叉过敏反应的风险[1,4],但是不同类型药物α环的多样性造成了在体循环中与蛋白结合形成半抗原时会产生不同的抗原决定簇[5-6],因而青霉素类、头孢菌素类药物之间的交叉过敏反应发生率较低。青霉素类药物带有四氢噻唑环,头孢菌素类药物带有四氢六元环,碳青霉烯类药物则将四氢噻唑环中的硫替换成碳,单环类药物并无α环。因而,共同的侧链是发生交叉过敏反应的重要原因[1],同类药物中的交叉过敏反应发生率高于不同类药物之间的交叉过敏反应。其中,交叉过敏反应发生率最高的是青霉素类药物[1]。
为了在临床实践中能够更好地利用药品的化学结构特点来指导临床合理用药,减少发生交叉过敏反应的风险,笔者结合相关药品说明书及文献资料,将我国与美国常用的、享有共同或相似侧链的β-内酰胺类抗菌药物进行了汇总,详见表2(注:由于我国与美国上市的β-内酰胺类抗菌药物有所差异,因此表中带“*”的药品是指仅在我国批准上市的药品;带“1”的表明药品之间在R1位置存在相同或相似的基团,青霉素类药物以及单环类药物只有R1侧链基团;带“2”的表明药品之间在R2位置存在相同或相似的基团,头孢菌素类药物、碳青霉烯类药物有R1和R2侧链基团;带“#”的表示与头孢曲松R1基团相同的药品,包括头孢甲肟、头孢地嗪、头孢他美、头孢唑肟、头孢妥仑、头孢吡肟、头孢噻肟、头孢泊肟、头孢洛林等)。
需要注意的是,未列入表2中的药品如替卡西林、美洛西林等半合成青霉素,以及头孢唑林、头孢替安之间不存在相同或相似的侧链。对绝大部分头孢菌素类药物而言,R1侧链造成的交叉过敏反应发生率远高于R2侧链造成的交叉过敏反应,这是因为R2侧链与蛋白结合时作为一个离去基团,不会产生IgE结合所需的抗原决定簇[7],因此相同或相似的R1侧链是造成β-内酰胺类抗菌药物发生交叉过敏反应的重要预测因子[1,8]。
在20世纪80年代以前,青霉素类药物和头孢菌素类药物之间的交叉过敏反应率达10%~20%[1]。一方面,可能是由于当时使用的主要是头孢噻吩和头孢噻定,它们与青霉素类药物享有共同的苄基侧链;另一方面,可能是由于当时头孢菌素类药物的生产线被残留的微量青霉素类药物污染所致[9]。进入20世纪80年代之后,对青霉素类药物过敏或皮试呈阳性者,接受头孢菌素类药物治疗时的交叉过敏反应发生率下降至1.1%~4.4%[1]。药品上市后的研究表明,对青霉素类药物过敏患者在使用第二、三代头孢菌素类药物时的交叉过敏反应发生率并未增加[10]。

表2 我国与美国常用的、享有共同侧链的β-内酰胺类抗菌药物Tab 2 Commonly used β-Lactam antibiotics with similar side chain in China and USA
目前,尚无法准确评估碳青霉烯类抗菌药物与其他β-内酰胺类抗菌药物之间的交叉过敏反应发生率。相关前瞻性研究显示,其交叉过敏反应发生率为0.9%~1.0%[11-12]。而单环类抗菌药物,如氨曲南的免疫原性更弱,这是由于其缺少α环结构,因此氨曲南与载体蛋白结合后更加稳定,极少产生易被IgE识别的抗原决定簇[13]。除头孢他啶之外,氨曲南与其他β-内酰胺类抗菌药物之间是否会发生交叉过敏反应尚未被发现。
3 美国UIC附属医院推荐的对β-内酰胺类抗菌药物过敏患者的处理流程
在美国UIC附属医院,对曾经有β-内酰胺类抗菌药物过敏史的患者,首先会评估患者是否有β-内酰胺类抗菌药物的使用指征,询问患者是否有β-内酰胺类抗菌药物过敏史或ADR史。如果患者使用同类药物时未发生过敏反应,仅仅出现消化道不适等症状,则可排除患者有β-内酰胺类抗菌药物过敏史。若患者确实有过敏史,则需按照下述情况进行分类处理——(1)非严重、非IgE介导反应、红斑、丘疹样皮疹、可疑的ADR(72 h后发生):根据对现有β-内酰胺类药物的过敏史,可换用另一种β-内酰胺类药物,如改用侧链结构不同的β-内酰胺类药物。对青霉素类药物过敏者,宜首选头孢菌素类药物,次选碳青霉烯类药物;对头孢菌素类药物过敏者,宜首选青霉素类药物,次选碳青霉烯类药物;对碳青霉烯类药物过敏者,宜选择青霉素类药物或头孢菌素类药物;对氨曲南过敏者,宜首选青霉素类药物或头孢菌素类药物,次选碳青霉烯类药物。需要注意的是,如果选用同类药物,需要有过敏性疾病诊治经验的专家会诊。(2)72 h内出现的、可能由IgE介导的皮疹反应(可伴发荨麻疹):在按照上述流程处理的前提下,通过谨慎渐进式流程(Graded challenge)用药。(3)24 h内出现的、可能由IgE介导的荨麻疹、血管神经水肿过敏反应:宜首选非β-内酰胺类药物,次选青霉素、头孢菌素或碳青霉烯类药物。如果选择青霉素类药物,需要由专家会诊后进行规范的青霉素皮试,所有药物必须遵循脱敏治疗流程。(4)严重的非IgE介导反应(如溶血反应、SJS、TEN):宜选用非β-内酰胺类药物,如果患者近期有明确的过敏史,可以按照谨慎渐进式流程用药(分为口服流程和静脉流程)。通常,重症监护室(ICU)、急诊科、血液科、肿瘤科、骨髓移植科可执行该方案,其他科室按照谨慎渐进式流程用药需要由有经验的专家进行会诊。在实施谨慎渐进式流程用药的过程中,需要准备好抗过敏抢救药品,如盐酸肾上腺素注射液、盐酸异丙嗪注射液、盐酸苯海拉明注射液、醋酸地塞米松注射液、注射用甲泼尼龙琥珀酸钠等。在给药前还需告知患者,如果发生过敏反应时需及时按铃呼叫护士。
3.1 规范的青霉素皮试
大约有95%的青霉素类药物会降解成青霉噻唑类物质,其中青霉烯酰聚赖氨酸是造成青霉素类药物过敏的主要因素,其余的青霉噻唑盐为次要因素[1,13]。一次规范的青霉素皮试应进行4个部位的皮内注射,注射的药品分别为:青霉烯酰聚赖氨酸、稀释的青霉素G、组胺(阳性对照)、0.9%氯化钠注射液(阴性对照)。皮试前应首先进行皮肤点刺过敏试验,如果结果为阴性再进行皮内稀释注射试验。采用这种方法的青霉素皮试阴性预测率达97%~99%[14]。
3.2 谨慎渐进式流程
口服给药流程为:首剂给予患者10%的治疗剂量,60 min后给予剩余的90%的治疗剂量。在用药过程中、用药后的观察总共需要120 min,期间至少要在给药10%治疗剂量后、60 min后、120 min后观察患者的生命体征,不能少于3次[1]。
静脉给药流程为:首剂给予患者1%的治疗剂量,然后在接下来的30~60 min内给予10%的治疗剂量,再间隔30~60 min给予剩余的剂量。静脉给药总时间为180 min,期间至少要在给药1%后、10%后、给药完毕、180 min后观察患者的生命体征,不能少于4次[1]。
如果患者有发生过敏反应的迹象和/或症状,需要进行治疗方案讨论并进一步加强监测。如果在按照谨慎渐进式流程用药中出现了严重过敏反应,并且确定患者仍需使用抗菌药物,则应考虑采用快速诱导药物耐受治疗流程(简称“脱敏法”)继续进行治疗[1]。
有药物过敏史者按照谨慎渐进式流程用药时,其发生速发药物过敏反应的风险其实是很低的[1]。谨慎渐进式流程用药虽然并不能诱导药物耐受,但是可避免患者对抗菌药物发生急性过敏反应。谨慎渐进式流程,主要包括渐进地增加药物剂量直至达到全量,其用药剂量和滴注时间比快速诱导药物耐受的治疗方案要小得多。如果用药期间患者发生过敏反应,则需使用脱敏法。在上述谨慎渐进式流程用药中,如果患者未发生过敏反应则可排除药物过敏史。在回顾性研究中发现,采用谨慎渐进式流程用药的患者将来的过敏反应发生率并不会增高,但该用药方案不能用于曾经有过严重非IgE介导的过敏反应史的患者(如药物性溶血、SJS、TEN)[1]。
3.3 脱敏法
脱敏法治疗方案通过创建一个临时免疫耐受的条件,使得患者可以安全地使用带有抗原性药物的治疗。药物剂量的增加过程需要从极小剂量开始,用以将释放炎症介质的肥大细胞消耗掉而不至于诱发过敏反应。
目前,可成功进行脱敏法治疗的抗菌药物有:青霉素类、头孢菌素类、磺胺类、糖肽类、氨基糖苷类、林可酰胺类以及抗结核药。其他可成功进行脱敏法治疗的药物还包括:化疗药、促肾上腺皮质激素、黄体生成素释放激素、抗蛇毒血清、麻疹疫苗、(动物源)血清、破伤风抗毒素、青霉胺、卡马西平等。
脱敏法的初始剂量可由皮试阴性的剂量起步,皮内注射0.02 mL质量浓度为1 mg/mL的某种药液后如果未发生阳性反应,则该药口服初始剂量就可使用20 μg的药物进行初始滴定,而肠外注射用药则需从皮试剂量的1/10或1/100开始。
脱敏治疗一般需要数小时,每隔15 min进行生命体征观察并且给予2倍剂量。脱敏过程通常有1/3的患者会出现中等程度的过敏样反应,如皮疹、瘙痒。出现这种反应后需延长用药时间间隔、降低剂量并及时对症处理。如果脱敏期间出现更为严重的并发症如气管痉挛、低血压,则下一次剂量应小于原剂量的1/10,重复多次直至不再发生系统性过敏症状。在一些极端情况下,必须中断脱敏治疗,此外,还需注意,撤药后患者对药物的敏感性很可能会再次恢复[14-15]。
4 讨论
仅仅因为患者主诉对β-内酰胺类抗菌药物过敏而换成其他类型的抗菌药物,这对患者的治疗来说是极为不利的。换成其他类型的抗菌药物,很可能导致疗效不佳、增加副作用、诱导耐药、增加治疗费用等[16-17]。目前,国内在头孢菌素类药物是否需要做皮试方面还存在不少困惑[16-17],美国UIC附属医院的处理流程可为国内在处理可疑β-内酰胺类抗菌药物过敏史患者合理用药方面提供新的思路。该思路特别适用于有主诉头孢菌素类、青霉素类药物过敏史的孕妇和儿童,这是因为可供孕妇和儿童使用的抗菌药物品种较少。
通过学习美国UIC附属医院的经验,同时根据美国RUMC对β-内酰胺类抗菌药物过敏史患者安全用药管理方面的内容,不难发现其“药品的化学结构决定药品的性质”的中心思想。这可为我国临床药师在解决β-内酰胺类抗菌药物发生交叉过敏反应时提供新的思路。如,笔者回国后曾参与我院1例病历中标示“青霉素、头孢菌素类药物、卡那霉素过敏反应阳性”的尿路链球菌感染孕妇会诊,该患者几乎面临无药可用的困境。通过详细问诊发现,该患者20年前青霉素皮试结果呈弱阳性,18年前还因扁桃体炎口服阿莫西林1周,口服阿莫西林后未出现任何过敏症状;15年前静脉滴注头孢拉定3 d,仅仅是拔针后贴医用胶布处出现轻微瘙痒,当时未发生皮疹;20年前注射卡那霉素后出现耳鸣、头晕为典型耳毒性ADR,却被当地医疗机构认定为药物过敏。笔者的会诊意见是,取消患者对上述3种药品过敏的说法,出于减少药物发生交叉过敏反应风险的考虑,原则上选用与青霉素、头孢拉定无共同侧链的头孢唑林进行抗感染治疗,并按照谨慎渐进式流程用药。随后的临床效果显示,该患者的尿路感染得到了有效控制,用药后患者也未出现任何过敏反应症状。
(致谢:感谢中国药房杂志社资助本次美国UIC的访学活动;同时感谢美国UIC的Alan Lau教授以及带教老师Peggy Choye和美国RUMC的临床药师)
[1]Solensky R,Khan DA,Bemstein IL,et al.Drug allergy:an updated practice parameter[J].Ann Allergy Asthma lmmunol,2010,105(4):259-273.
[2]Park MA,Li JT.Diagnosis and management of penicillin allergy[J].Mayo Clin Proc,2005,80(3):405-410.
[3]Bittner A,Greenberger PA.Incidence of resensitization after tolerating penicillin treatment[J].Allergy Asthma Proc,2004,25(3):161-164.
[4]Antonino R,Francesco G,Rocco LV,et al.lgE-mediated hypersensitivity to cephalosporins[J].J Allergy Clin lmmunol,2010,126(5):994-999.
[5]Torres MJ,Blanca M.The complex clinical picture of beta-lactam hypersensitivity[J].Med Clin North Am,2010,94(4):805-820.
[6]Chang C,Mahmood MM,Teuber SS,et al.Overview of penicillin allergy[J].Clin Rev Allergy lmmunol,2012,43(1/2):84-97.
[7]Puchner TC,Zacharisen MC.A survey of antibiotic prescribing and knowledge of penicillin allergy[J].Ann Allergy Asthma lmmunol,2002,88(1):24-29
[8]Perez-Inestrosaa E,Suaua R,Montanez MI,et al.Cephalosporin chemical reactivity and its immunological implications[J].Curr Opin Allergy Clin lmmunol,2005,5(4):323-330.
[9]Atanaskovic MMF,Gavrovic JM.Tolerability of meropenem in children with lgE-mediated hypersensitivity to penicillins[J].Allergy,2008,63(2):237-240.
[10]RomanoA,Viola M,Gueant-Rodriguez RM,et al.Lmipenem in patients with immediate hypersensitivity to penicillins[J].N Engl J Med,2006,354(26):2835-2837
[11]Tunkel AR,Scheid WM.Aztreonam[J].Infect Control Hosp Epidemiol,1990,11(9):486-494.
[12]Park MA,Li JTC.Diagnosis and management of penicillin allergy[J].Mayo Clin Proc,2005,80(3):405-410.
[13]Sullivan TJ,In Middleton EJr,et al.Eds.Allergy:principles and practice[M].4th dition.St.Louis:Mosby,1993:1726-1746.
[14]Salkind AR,Cuddy PG,Foxworth JW.The rational clinical examination[J].JAMA,2001,285(19):2498-2505.
[15]Sade K,Holtzer I,LevaY.The economic burden of antibiotic treatment of penicillin-allergic patients[J].Clin Exp Allergy,2003,33(4):501-506.
[16]韩梅,宋志勇,刘海净.基于药品说明书分析头孢菌素类抗菌药物皮肤过敏试验[J].中国药房,2013,24(22):2098-2100.
[17]刘祉莉,沃红缨,陈萍.头孢菌素类抗菌药物皮肤过敏试验现状的医疗风险分析[J].中国药房,2014,25(33):3087-3089.
(编辑:杨小军)
Mechanism of Clinical Cross Allergy Reaction of β-lactam Antibiotics and Introduction of Related Treatment Processes in USA
LI Ping,BU Shuhong,ZHOU Jia,YAO Huijuan,LIU Xinzhu(Dept.of Pharmacy,Xinhua Hospital Affiliated to Shanghai Jiaotong University School of Medicine,Shanghai 200092,China)
OBJECTIVE:To investigate the mechanism of cross allergy reaction during the application of β-lactam antibiotics,and to provide reference for rational drug use in clinic.METHODS:Based on study experience of author in UIC and its affiliated hospital during advanced study,according to the experience of drug use safety management in patients allergic to β-lactam antibiotics from Rush University Medical Center,the mechanism of cross allergy reaction during the application of β-lactam antibiotics was summarized,and the disposal procedure for patients allergic to β-lactam antibiotics in the Affiliated Hospital of UIC was introduced.RESULTS:The principal reason for cross allergy reaction induced by β-lactam antibiotics were same or similar side chains between drugs.Cross allergy reaction occurred when IgE recognized these side chains.The disposal procedure for patients allergic to β-lactam antibiotics in the Affiliated Hospital of UIC included that the indication of β-lactam use was evaluated;standard penicillin skin testing according to evaluation results,anti-infection treatment by Grade challenge β-lactam antibiotics and course and rapid drug tolerance induction.CONCLUSIONS:The disposal method for patients allergic to β-lactam antibiotics in the Affiliated Hospital of UIC can provide new thought for domestic clinical pharmacists in rational drug use among the patiens with reported allergies to special group as pregnant women,children.
β-lactam antibiotics;Cephalosporin;Penicillin;Allergy history;Cross allergy
R969.3
A
1001-0408(2017)26-3711-05
2016-05-29
2017-05-20)
DOI 10.6039/j.issn.1001-0408.2017.26.32
*主管药师。研究方向:心血管、抗感染临床药学。电话:021-20577158。E-mail:le_corsaire@sohu.com
#通信作者:副主任药师。研究方向:临床药学。电话:021-25077155。E-mail:sophia5237@126.com
