塞来昔布联合帕瑞昔布钠超前镇痛用于腰椎后路融合手术后多模式镇痛的效果观察*
2017-09-11沈生军催乃荣彭兴国
任 磊, 沈生军, 催乃荣, 官 众, 许 勇, 彭兴国, 郭 鑫
(青海大学附属医院, 青海 西宁 810001)
塞来昔布联合帕瑞昔布钠超前镇痛用于腰椎后路融合手术后多模式镇痛的效果观察*
任 磊, 沈生军, 催乃荣, 官 众, 许 勇, 彭兴国, 郭 鑫
(青海大学附属医院, 青海 西宁 810001)
目的:观察塞来昔布联合帕瑞昔布钠超前镇痛用于治疗腰椎后路融合手术后早期疼痛的效果。方法:在2015年11月至2016年6月间将拟行腰椎后路融合术的患者105例术前排除消化系统溃疡、冠心病病史(腰椎管狭窄症35例,腰椎间盘突出症50例,退变性腰椎滑脱症20例),随机分为3组,每组35人。A组给予术后塞来昔布+患者自控镇痛泵(patient controlled analgesia,PCA)组,B组为术后帕瑞昔布钠+PCA泵组,C组为塞来昔布联合帕瑞昔布钠+PCA泵围手术期超前镇痛方案组。3组患者病种分布情况、性别、年龄、体重无显著差异(P>0.05)。所有患者接受气管插管全麻,行后路椎板减压、椎间植骨融合及椎弓根螺钉内固定术,3组患者按分组情况给予相应用药方案,术后均给药PCA泵入芬太尼,观察指标为视觉模拟评分,镇痛泵药物的用量,恶心、呕吐、便秘等不良反应发生率。结果:C组术后镇痛效果优于A组和B组。芬太尼用量C组少于A组和B组,术后不良反应发生率C组显著低于A组,B组与C组不良反应发生率无显著差异。结论:塞来昔布联合帕瑞昔布钠超前镇痛方案用于腰椎后路融合术术后早期疼痛果良好,镇痛作用优于单用塞来昔布或帕瑞昔布钠,并可减少阿片类药物用量,同时降低不良反应的发生率。
腰椎后路融合手术; 超前镇痛; 多模式镇痛; 塞来昔布; 帕瑞昔布钠
腰椎后路融合手术是目前脊柱外科普遍开展的一种术式,通常需要广泛剥离脊柱后侧肌肉及韧带[1],进行椎管扩大减压、内固定植骨融合等操作,手术创伤较大,导致患者术后早期出现严重疼痛,影响患者术后恢复,并给患者造成严重的心理负担。术后疼痛是所有外科患者及医生最为关心的问题,由此国内外学者提出超前镇痛[2]和多模式镇痛[3]的概念,前者是能有效减少伤害性刺激传入中枢的镇痛方法,防止或抑制中枢和外周神经痛觉敏感化。后者即通过干预多层面的痛觉感知或传导,实现不同作用机制药物或镇痛方法的累加或协同,影响外周或中枢的疼痛传导路径,从而减少单一用药剂量及药物不良反应,提高术后镇痛质量,利于术后患者恢复。本研究通过给予部分行脊柱后路融合术的患者实施塞来昔布联合帕瑞昔布钠的超前镇痛方案,缓解术后早期疼痛,并与单纯应用塞来昔布或帕瑞昔布钠的病例进行随机对照前瞻性研究,以探讨这一方案的临床效果及安全性等问题。
1 资料与方法
1.1 一般资料:研究选取2015年11月至2016年6月在我院脊柱外科就诊病收治拟行腰椎后路融合术的患者105例,术前排除消化系统溃疡、冠心病病史(腰椎管狭窄症35例,腰椎间盘突出症50例,退变性腰椎滑脱症20例),采用分层随机化方法,使用SPSS软件生成随机数字,根据患者序号对应的随机数字将所有患者随机分为3组,每组35人。A组给予术后塞来昔布+PCA泵组,B组为术后帕瑞昔布钠+PCA泵组,C组为塞来昔布联合帕瑞昔布钠+PCA泵围手术期超前镇痛方案组。所有患者接受气管插管全麻,行后路椎板减压、椎间植骨融合及椎弓根螺钉内固定术,3组患者按分组情况给予相应用药方案。入院时专科护士向病人介绍疼痛视觉模拟评分系统(visual analogue scale,VAS),0分无痛,1~3分轻度疼痛,4~6分中度疼痛,7~9分重度疼痛,10分为剧痛。入选标准:①因腰椎间盘突出症、腰椎滑脱症、腰椎管狭窄症入院同意接受腰椎后路融合手术的患者。②患者知情并同意接受给药治疗方案。排除标准:①术前口服2周以上阿片类镇痛药物的患者。②存在活动性消化系统溃疡、冠心病及心绞痛病史的患者。③美国麻醉医师协会(american society of anesthesiologists,ASA)分级标准评级患者为Ⅲ~Ⅳ级的患者。④存在认知能力低下无法使用VAS评分系统的患者。本研究共收录患者男性57例,女性48例,年龄35~72岁,体重52kg~83kg。
1.2 用药方案:A组患者术后6h口服塞来昔布首次400mg,以后200mg/次,1次/12h,包括首次用药在内共给药4次。B组患者在手术结束前30min由麻醉医生给予帕瑞昔布40mg肌注,随后给予1次/12h,40mg/次,包括首次用药在内共给药5次。C组患者术前3天开始口服塞来昔布,200mg/次,1次/12h,手术当日停用塞来昔布行手术治疗,在手术结束前30min肌注帕瑞昔布钠40mg,随后给药间隔为1次/12h,40mg/次,包括首次用药共给药5次。所有患者术后均给予一次性静脉镇痛泵,配方为2.0mg枸橼酸芬太尼注射液+100mL0.9%NaCl注射液,背景泵速1.0mL/h,追加量0.25mL/次,间隔锁定时间15min。如患者仍诉疼痛给予补救镇痛方案。盐酸丁丙诺啡注射液肌注,0.15mg/次。
1.3 观察指标:记录患者术后6,12,24,36,48hVAS评分,因镇痛泵背景剂量相同,本实验记录麻醉清醒后6,12,24,36,48h各时段阿片药物的追加剂量,应用丁丙诺啡补救镇痛次数以及恶心、呕吐、便秘等不良反应发生率。
1.4 统计方法:应用SPSS17.0进行统计学分析,计量资料采用均数±标准差表示,采用单因素方差分析后使用LSD检验;VAS评分采用重复测量的方差检验,计数资料采用以构成比或百分比表示,采用卡方检验,P<0.05为有统计学差异。
2 结 果
2.1 一般情况:所有105例患者均顺利完成手术,三组患者的病种分布、年龄、性别、体重资料的差异无统计学意义P>0.05(表1)。
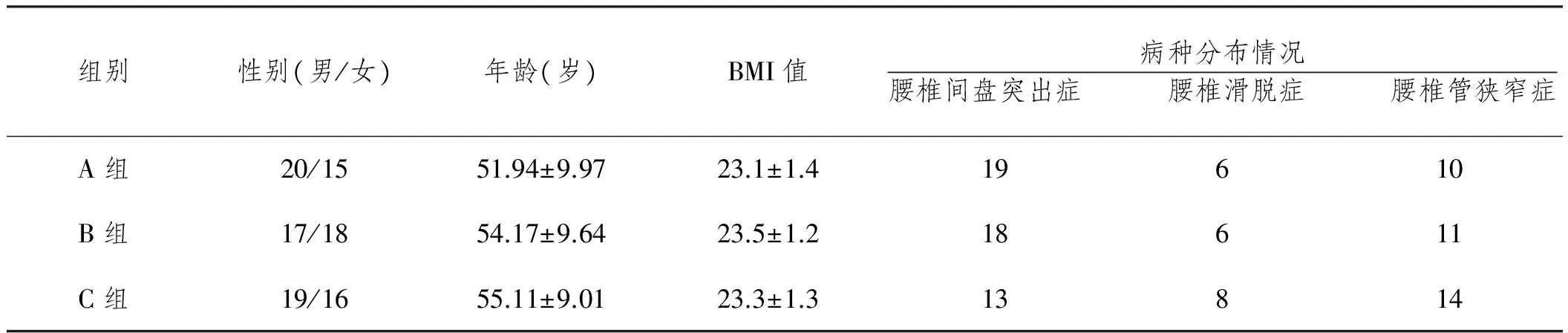
表1 患者一般资料(n)
2.2 镇痛效果:不同时间节点三组患者术后VAS评分见表2。术后不同时间节点C组VAS评分小于A组和B组,有统计学差异(P<0.05)。术后6hA、B组VAS评分无显著差异(P>0.05),术后12,24,36,48h节点,B组VAS评分小于A组,有统计学差异(P<0.05)。
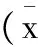
表2 不同时间节点三组患者VAS评分±s)
注:①于A组比较P<0.05,②与B组比较P<0.05,③与A组比较P>0.05
2.3 不同时间点镇痛药物追加量:三组术后镇痛药物追加量见表3,术后6、12、24、36、48h不同时间节点C组追加量显著少于A、B组(P<0.05),B组各时间节点追加量小于A组(P<0.05)。
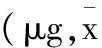
表3 不同时间节点三组患者镇痛泵药物追加用量±s)
注:①于A组比较P<0.05,②与B组比较P<0.05
2.4 补救镇痛例数及不良反应发生情况:统计三组不良反应发生情况以及使用补救镇痛的例数,C组不良反应发生及补救镇痛例数少于A组(P<0.05),B组不良反应发生及补救镇痛例数少于A组(P<0.05)。B组和C组不良反应发生及补救镇痛例数无显著差异(P>0.05)。

表4 补救镇痛例数及不良反应发生情况(n)
注:①于A组比较P<0.05,②与B组比较P>0.05
3 讨 论
目前随着我国人口老龄化的加剧,脊柱退行性疾病的患者呈逐年增多的趋势,由此因退行性疾病接受脊柱手术的患者也日益增加,目前针对腰椎退行性疾病的手术方法以后路减压、椎弓根螺固定及植骨融合术为主,但该手术需要广泛剥离脊柱后侧肌肉及韧带,手术创伤较大,术中对神经组织牵拉等操作可刺激中枢神经系统产生中枢性疼痛,导致患者术后早期出现中度到重度的疼痛,甚至可发展成难于控制的慢性疼痛[4~6]。术后疼痛严重影响术后康复,并给患者造成严重的心理负担,因此术后疼痛管理成为临床医生和麻醉医生共同关注的问题。
麻醉学界由此多模式镇痛的概念,Kehlet等[7]认为多模式镇痛即通过干预多层面的痛觉感知或传导,实现不同作用机制药物或镇痛方法的累加或协同,力求获得更好的镇痛效果并减少药物的不良作用。国外学者报道采用硬膜外给药[8]、静脉或皮下使用镇痛泵[9]、皮下给药持续局麻药物浸润[10]、神经阻滞等不同方式,本实验我们采用术前超前镇痛,术后PCA泵和定时给予非甾体抗炎镇痛药物的方式组成多模式镇痛的方案。超前镇痛作为多模式镇痛的重要环节,顾名思义,即在疼痛发生之间给予一定的干预措施,预防和减轻甚至消除疼痛的发生。这一概念由Crile最早提出,随着神经病理生理学研究的进一步深入,分析其机制可能是机体受传入性伤害性刺激时,通过产生和释放一系列神经递质,作用于外周和中枢神经系统,从而产生痛觉。痛觉常伴有不愉快的情绪活动和应激反应,无论人类还是其他生物痛觉都是非常重要的防卫机制。生理疼痛痛阈高,持续时间短,范围局限,基本作用是对潜在的伤害性刺激的预警,具保护性机制。病理性疼痛即是机体组织受到各种损伤后引起的炎症性疼痛和神经性疼痛,二者均可引起外周神经系统向中枢神经系统的反馈,出现中枢和外周神经系统痛觉敏化,使痛阈降低,具有痛觉过敏的特点。腰椎融合术其疼痛主要是手术中肌肉剥离、椎间盘切除、椎管减压等操作刺激,造成组织损伤血浆中炎性物质浓度升高,刺激外周感受器产生外周疼痛,同时手术对神经、硬膜的牵拉以及炎症因子刺激,将伤害性冲动传入脑和脊髓,造成中枢神经系统痛觉敏化,引起中枢疼痛,二者叠加相互作用于腰椎后路融合术后早期的疼痛发生机制,推测为外周性疼痛与中枢性疼痛共同作用的混合性疼痛[11]。故此超前镇痛的实质在于减少有害性刺激传入导致中枢和周围痛觉敏化,减轻术后疼痛并减少镇痛药物的用量。塞来昔布作为选择性环氧化酶2(COX-2)抑制剂[12],不影响凝血功能,胃肠道耐受性好,优于传统非甾体抗炎镇痛药物,且通过口服给药是简单方便无创的超前镇痛方法。帕瑞昔布钠是静脉或肌肉注射的高选择性环氧化酶2(COX-2)抑制剂,优点在于降低以往非甾体镇痛药物的不良反应发生率,对血小板聚集及肾功能影响微小,围手术使用可降低中枢性镇痛药物的用量,在非心血管手术中应用不增加心血管意外发生的风险[13]。但一般不建议长期使用,连用3d导致心血管意外风险增高。本研究将塞来昔布和帕瑞昔布联合应用,术前口服塞来昔布提高患者痛阈值,手术结束前30min肌注帕瑞昔布,与手术麻醉镇痛衔接,术后短期内(48h)定时给药,维持患者血药浓度从而获得持久的镇痛效果。
我们采用前瞻性研究,对比单用塞来昔布、单用帕瑞昔布和二者联合使用的术后镇痛效果,结果显示联合用药组术后患者疼痛评分较其他两组低,阿片类药物用量少,不良反应的发生率低。苏晗[14]应用多模式镇痛观察老年患者脊柱融合的镇痛效果,证实多模式镇痛塞来昔布联合帕瑞昔布应用安全,术后患者满意度高。于浩淼[15]对全膝关节置换患者,采用超前镇痛、镇痛泵联合肌注射帕瑞昔布的多模式镇痛可取得满意的短期临床镇痛效果。国内外研究中单独使用选择性COX-2抑制剂的研究较多,其安全性已得到认可,国内杨昌宇[16]等报道术前服用塞来昔布400mg,术后使用镇痛泵,术后当天至术后第5天口服塞来昔布400mg/d。结果显示无消化系统溃疡及心血管意外的发生。本组口服塞来昔布组术后疼痛评分较高,分析其原因可能为口服药物首关效应的作用,药物进入胃肠道吸收过程中部分被消化液破坏,降低药效,因此术后疼痛评分较高,继而该组患者使用PCA泵药物的追加量及补救镇痛的次数也随之增加,因阿片类药物不良发生率与用药剂量成正相关,故该组不良反应发生率较高。帕瑞昔布钠为水溶性药物,本身没有抑制COX-1和COX-2的作用,但帕瑞昔布钠静脉注射后被酶水解,迅速转变成伐地昔布,伐地昔布在1h内达到峰浓度。伐地昔布是高选择性COX-2抑制剂,对中枢和外周COX-2都有抑制作用,其对COX-2的抑制作用明显强于对COX-1的作用,同时其抑制COX-2的作用也明显强于塞来昔布[17,18]。由此推测帕瑞昔布钠单用作用强于口服塞来昔布,而联合用药则包含超前镇痛环节,发挥两种药物镇痛叠加效应,术后镇痛效果良好,不良反应发生率降低,证实其临床应用安全。
本研究目前仅探讨术后早期镇痛效果,有报道表明长期服用非甾体抗炎镇痛药影响脊柱植骨融合[19,20],本研究未对术后远期腰椎后路植骨融合率及远期恢复进行长期随访,目前meta分析指出非甾体抗炎镇痛药物与腰椎融合率存在剂量依赖关系,故目前仅在围手术期短期使用,证实在脊柱手术中应用安全有效[21]。本组为单中心、样本量较少的前瞻性研究,存在一定局限性,若能开展多中心大样本量研究则研究结果更具备临床指导意义。
[1] Kim SI,Ha KY,Oh IS.Preemptive multimodal analgesia for postoperative pain management after lumbar fusion surgery:A randomized controlled trial[J].Eur Spine,2016,25(5):1614~1619.
[2] Dahl JB,moiniche S.Preemptive analgesia[J].Br Med Bull,2004,71(1):13~27.
[3] Chou R,et al.Management of postoperative pain:a clinical practice guideline from the American Pain Society,the American Society of Regional Anesthesia and Pain Medicine,and the American Society of Anesthesiologists’Committee on Regional Anesthesia,Executive Committee,and Administrative Council[J].Pain,2016,17(2):131~157.
[4] Mathiesen O,Dahl B,Thomson B A,et al.A comprehensive multimodal pain treatment reduse opioid consumption after multilevel spine surgery[J].Eur Spine,2013,22(9):2089~2096
[5] MacLachlan C,Shipton EA,Wells JE.Perioperative Pain correlates and prolonged postoperative pain predictors:demographic and psychometric questionnaires[J].Pain Ther,2015,4:119~133.
[6] Thomazeau J,Rouquette A,Martinez V,et al.Acute pain factors predictive of postoperative pain and opioid requirement in multimodal analgesia following knee replacement[J].Eur Pain,2016,20:822~832
[7] Kehlet H,Dahl JB.The value of“multi-modal”or“balanced analgesia”in postoperative pain treatment[J].Anaesth Analg,1993,77:1048~1056.
[8] Kang H,Jung H J,Lee J S,et al.Early postoperative analgesic effects of a single epidural injection of ropivacaine administered preoperatively in posterior lumbar interbody spinal arthrodesis:a pilot randomized controlled trial[J].Bone Joint Surg Am,2013,95(5):393~399
[9] Klatt J W,Mickelson J,Hung M,et al.A randomized prospective evaluation of 3 techniques of postoperative pain management after posterior spinal instrumentation and fusion[J].Spine(Phila Pa 1976),2013,38(19):1626~1631
[10] Bajwa SJ,Haldar R.Pain management following spinal surgeries:An appraisal of the available options[J].Craniovertebr Junction Spine,2015,6(3):105~110.
[11] 陈爽,苏毅,等.塞来昔布联合帕瑞昔布钠超前镇痛方案对胸腰椎后路手术术后镇痛的效果观察[J].中国脊柱脊髓杂志,2013,23(1):37~41.
[12] Schug SA Joahi GP,Camu F,et al.Cardiovascular safety of the cyclooxygenase-2 selective inhibitors parecoxib and valdecoxib in the postoperative setting:an analysis of integrated data[J].Anesth Analg,2009,108(1):299~307
[13] Kurd MF,Kreitz T,et al.The Role of Multimodal Analgesia in Spine Surgery[J].Am Acad Orthop Surg,2017,25(4):260~268.
[14] 苏晗.多模式镇痛对老年脊柱融合术后镇痛的有效性研究[J].颈腰痛杂志,2017,38(1):87~89.
[15] 于浩淼,白晓东,马立峰,等.环氧化酶2抑制剂帕瑞昔布、塞来昔布在TKA围手术期多模式镇痛中的效果研究[J].中华损伤与修复杂志:电子版,2014,9(6):634~639.
[16] 杨昌宇,胡芳铭,李汉军,等.超前镇痛联合多模式镇痛用于老年髋部骨折手术的效果及对患者炎性因子的影响[J].广东医学,2016,37(6):892~894.
[17] 黄礼兵,季淑娟,等.帕瑞昔布钠对瑞芬太尼致术后吗啡用量增加的预防作用[J].临床麻醉学杂志,2013,29(1):22~24.
[18] 冯涛,李雪丽,王昆锋.帕瑞昔布钠与下肢神经阻滞联用对膝关节和远端手术患者的镇痛效果分析[J].中国医药科学,2016,6(13):179.
[19] Carcia R M Cassinelli E H,Messerschmitt P J,et al.A multimodal approach for postoperative pain management after lumbar decompression surgery:a prospective,randomized study[J].Spinal Disord Tech,2013,26(6):291~297.
[20] LiQ,Zhang Z,Cai Z.High-dose ketorolac affects adult spinal fusion:a meta-analysis of the effect of perioperative nonsteroidal anti-in-flammatory drug on spinal fusion[J].Spine(PhilaPa 1976),2011,36(7):E461~E468.
[21] Rivkin A,Rivkin MA.Perioperative nonopioid agents for pain control in spinal surgery[J].Am Health Syst Pharm,2014,71(21):1845~1857.
青海大学中青年科研基金资助项目,(编号:2015-QYY-4)
1006-6233(2017)08-1352-05
A
10.3969/j.issn.1006-6233.2017.08.034
