高血压脑出血患者微创钻孔引流术后肺部感染危险因素分析*
2017-09-11戴玉凤
戴玉凤
(中国人民解放军第九四医院神经外科, 江西 南昌 330000)
高血压脑出血患者微创钻孔引流术后肺部感染危险因素分析*
戴玉凤
(中国人民解放军第九四医院神经外科, 江西 南昌 330000)
目的:分析高血压脑出血患者微创钻孔引流术后肺部感染危险因素分析,为术后肺部感染的防治提供理论依据。方法:选取2014年9月至2016年9月130例高血压脑出血患者,所有患者均按标准微创钻孔引流术治疗,参照《医院感染诊断标准(试行)》进行肺部感染诊断。将所有患者分为感染组与非感染组,分别调查两组患者年龄、性别、住院情况以及合并疾病情况,并记录各患者用药情况,采用单因素分析分析肺部感染的危险因素,然后采用logistic回归线分析进行多因素分析,探究其独立危险因素。结果:130例行微创钻孔引流术高血压脑出血患者中出现肺部感染40例,感染率为30.77%;其中年龄、神志清醒程度、合并糖尿病、肺部疾病、留置胃管、使用糖皮质激素、使用抗菌药物、H2受体阻滞剂、住院时间、引流管污染、脑脊液漏等均为肺部感染的危险因素,有统计学意义(P<0.05);影响脑出血患者微创钻孔引流术后肺部感染独立危险因素有昏迷(OR=3.343,95%CI为2.342~8.546)、鼻饲胃管(OR=4.417,95%CI为2.436~10.432)、应用抗菌药物(OR=5.765,95%CI为1.653~11.825)、使用H2受体阻滞剂(OR=4.421,95%CI为1.165~8.784)、住院时间(OR=5.324,95%CI为2.335~9.786)、合并糖尿病OR=3.342,95%CI为2.212~9.876)。结论:高血压脑出血患者微创钻孔引流术后肺部感染危险因素众多,临床上需要根据患者自身情况,结合相关危险因素调查结果进行感染预防。
高血压脑出血患者; 微创钻孔引流术; 肺部感染; 危险因素
随着高血压病病情的不断进展,诱发一系列并发症,脑出血是最严重的并发症之一,主要发病人群为50~70岁,男性患病率高于女性,春冬季是其高发季节[1]。直接发病原因为血管壁强度减弱,表现为局限性的扩张,微小动脉瘤形成,因过度脑力、情绪激动、剧烈运动至血压剧烈升高,加快病变的脑血管破裂[2]。目前除常规药物治疗外,微创钻孔引流术、小骨窗开颅显微手术等外科手术在降低颅内压、抗水肿方面具有明显的效果。但临床观察发现,因患者病情、年龄、药物使用各种因素容易并发肺部感染,发展为多脏器功能障碍,严重影响脑出血的预后甚至危及生命[3]。本文探究高血压脑出血患者微创钻孔引流术后肺部感染危险因素分析,为术后肺部感染的防治提供理论依据。
1 资料与方法
1.1 一般资料:回顾性分析2014年9月至2016年9月期间于我院行微创钻孔引流术治疗的130例高血压脑出血患者,所有患者均按标准微创钻孔引流术治疗,参照《医院感染诊断标准(试行)》进行肺部感染诊断。所有患者中男性78例,女性52例,最低年龄47岁,最高年龄80岁,平均(66.65±6.34)岁;高血压病程最短5年,最长18年,平均(8.67±2.76)年;纳入标准:所有患者均符合中华医学会神经病学分会脑血管病学组《中国脑出血诊治指南2014》[4]关于高血压脑出血的诊断标准;所有患者均同意微创钻孔引流术治疗;术后病情控制;排除标准:脑出血前有相关感染性疾病;病历资料不全;病危或死亡者。
1.2 方 法
1.2.1 手术方法:术前常规CT、MRI检查,手术入路避开头皮动脉、大血管、额窦及脑主功能区,纺锤形血肿沿其长轴方向寻找最佳穿刺点。部分患者采用心电监护电极进行体表标记,采用64排CT三维扫描再次精确入路。局麻(2%利多卡因)+强化(咪达唑仑)下进行,采用大连七颗星微创颅钻按穿刺方向钻透颅骨,采用凹颅钻对骨屑进行清除,穿刺方向采用颅骨锁孔器固定,破膜针刺破脑膜扩大硬膜,采用穿刺棒按穿刺深度作预通道,随后沿预通道采用带针芯引流软管置入血肿腔,采用5mL注射器缓慢回抽,防止再出血,术中抽吸不超过血肿量1/3的血量,固将引流管固定于头皮,进行三通阀引流袋连接,注射2~4万U尿激酶于血肿腔,2h后放开引流,每日2~3次,尿激酶每日注射次数3~5次,CT复查结合临床表现判断临床效果。
1.2.2 术后肺部感染危险因素指标确立和分析:所有患者均按标准微创钻孔引流术治疗,术后参照中华人民共和国卫生部《医院感染诊断标准(试行)》[5]进行肺部感染诊断,将所有患者分为感染组与非感染组,分别调查两组患者年龄、性别、住院情况以及合并疾病情况,并记录各患者用药情况,采用单因素分析分析肺部感染的危险因素。影响因素调查包括年龄、性别、吸烟史、饮酒史、神志清醒程度、合并糖尿病、肺部疾病、留置胃管、使用糖皮质激素、使用抗菌药物、H2受体阻滞剂、住院时间、引流管污染、脑脊液漏等。
2 结 果
2.1 高血压脑出血患者微创钻孔引流术后肺部感染单因素分析:130例行微创钻孔引流术高血压脑出血患者中出现肺部感染40例,感染率为30.77%;其中年龄、神志清醒程度、合并糖尿病、肺部疾病、留置胃管、使用糖皮质激素、使用抗菌药物、H2受体阻滞剂、住院时间、引流管污染、脑脊液漏等均为肺部感染的危险因素,有统计学意义(P<0.05),见表1。
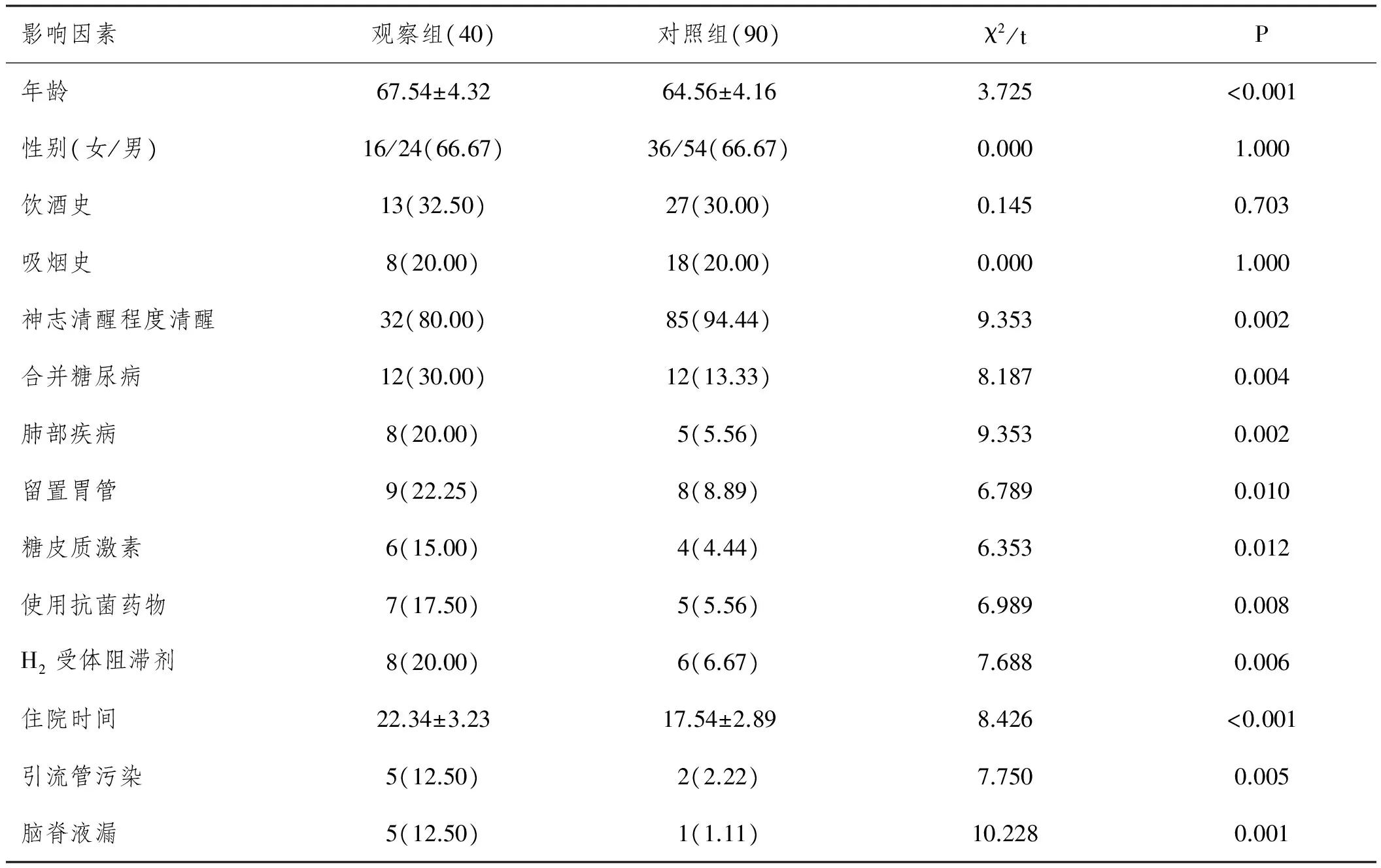
表1 高血压脑出血患者微创钻孔引流术后肺部感染单因素分析
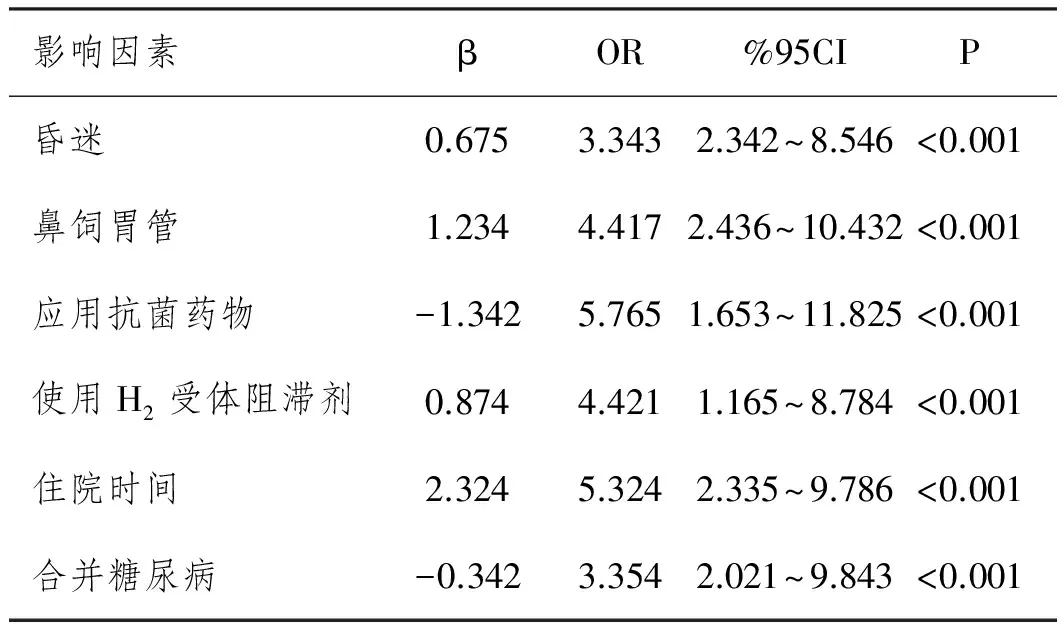
表2 logistic回归线分析结果
2.2 logistic回归线分析结果:影响脑出血患者微创钻孔引流术后肺部感染独立危险因素有昏迷(OR=3.343,95%CI为2.342~8.546)、鼻饲胃管(OR=4.417,95%CI为2.436~10.432)、应用抗菌药物(OR=5.765,95%CI为1.653~11.825)、使用H2受体阻滞剂(OR=4.421,95%CI为1.165~8.784)、住院时间(OR=5.324,95%CI为2.335~9.786)、合并糖尿病OR=3.354,95%CI为2.021~9.843),见表2。
3 讨 论
目前对于高血压脑出血的治疗多采用急救治疗,除常规药物治疗外,微创钻孔引流术、小骨窗开颅显微手术等外科手术在降低颅内压、抗水肿方面具有明显的效果[6]。本组高血压脑出血患者均采用微创钻孔引流方法治疗,根据患者具体出血情况的不同选择不同的钻孔路径及抽吸方式,操作简便,相对开颅手术时间较短,不耽误抢救的时机,同时对主要的脑部重要功能神经损伤较轻,降低功能恢复时间[7]。高血压脑出血患者较容易出现各类并发症,其中肺部感染是最容易发生的并发症之一。国内对高血压脑出血患者微创钻孔引流术后肺部感染的报道并不多见,韦英海等[8]报道称高血压脑出血发生肺部感染率为27.54%,本文结果为30.77%,略高于韦英海等的报道。经过回顾性分析,患者发生肺部感染与年龄、神志清醒程度、合并糖尿病、肺部疾病、留置胃管、使用糖皮质激素、使用抗菌药物、H2受体阻滞剂、住院时间、引流管污染、脑脊液漏等危险因素有关。因此,临床医生应该此据根关注相关危险因素,提前预测性采取对应措施或应用抗生素,抢救性治疗肺部感染。
对脑出血术后肺部感染相关危险因素中感染发生机制进行进一步分析发现,胰岛素抵抗和/或胰岛功能异常,引起胰岛素分泌不足,机体营养物质代谢发生不同程度的紊乱,机体免疫力降低,加重病情、影响预后,同时促进了炎性因子的分泌,进一步增大医院感染风险[9]。因此合并一定基础疾病的脑出血患者,应对基础疾病进行严格的控制,既可以提升身体状况,提高免疫力,又能改善精神状况,纠正机体代谢紊乱[10]。虽然微创钻孔引流术是微创手术,但侵入性操作也容易改变局部微循环,造成不良反应[11]。其中鼻饲胃管会影响食管下段括约肌,胃内食物容易因反流而发生误吸,造成肺部感染[12]。H2受体阻滞剂会降低胃酸浓度,PH升高,革兰阴性菌繁殖加快,增加胃内的含菌量,又因胃内容物返流进入气管,进一步增加感染风险。原本抗菌药物的使用会降低感染的发生率,但本组观察结果显示结果相反,因脑出血患者本身容易发生免疫抑制,机体免疫力下降,同时抗菌药物使用不够合理,不仅达不到感染预防的目的,反而容易造成菌群失调,耐药菌株产生,使患者更容易发生感染[13]。患者住院时间长,感染率增加,主要因为医院各类细菌分布较多,患者长期处于该环境感染风险加大[14]。因此对于住院治疗的患者,必须严格按照无菌操作规程完成各项操作,注意环境卫生,降低医源性感染发生[15]。
综上所述,高血压脑出血患者微创钻孔引流术后肺部感染危险因素众多,临床上需要结合患者自身情况,结合相关危险因素调查结果进行感染预防。
[1] 张明森.高血压脑出血患者小骨窗开颅术治疗后发生肺部感染影响因素分析[J].医学综述,2015,21(18):3429~3431.
[2] 赵红梅,王海亮,于翔,等.脑出血术后昏迷患者气管切开后肺内感染的危险因素分析[J].中华医院感染学杂志,2012,22(8):1580~1582.
[3] Fangfang L I,Neurosurgery D O.Analysis of the Effect of Comprehensive Nursing Intervention on Minimally Invasive Surgery in the Treatment of Hypertensive Intracerebral Hemorrhage[J].China Continuing Medical Education,2016.
[4] 中华医学会神经病学分会.中国脑出血诊治指南(2014)[J].中华神经科杂志,2015,48(6):435~444.
[5] 中华人民共和国卫生部.医院感染诊断标准(试行)[J].现代实用医学,2003,15(7):460~465
[6] Zhang C,Neurosurgery D O,Hospital D P.Clinical efficacy of different periods minimally invasive drilling drainage for hypertensive intracerebral hemorrhage[J].China Medicine&Pharmacy,2016.
[7] 郭仕峰,郝培来,薛彦忠,等.高血压性脑出血微创术后继续出血危险因素分析[J].山东医药,2012,52(36):42~44.
[8] 韦英海,吴振宏,张帮献,等.住院脑出血患者肺部感染的病原菌分布及危险因素分析[J].中华医院感染学杂志,2012,22(13):2819~2821.
[9] 李海明,段淼,陈念,等.高血压家族史对隐形高血压发病及心脏损害的影响[J].中国循环杂志,2016,31(7):654~658.
[10] 闫志晖,王敏,李传松,等.高龄老人血压变化的特点[J].中国老年学杂志,2016,36(23):5868~5871.
[11] 季春鹏,郑晓明,陈朔华,等.静息心率对高血压前期人群进展为高血压的影响[J].中华心血管病杂志,2014,42(10):860~865.
[12] 候剑,李明国,郑娟.微创钻孔引流治疗高血压脑出血35例体会[J].中国临床神经外科杂志,2012,17(8):495~496.
[13] Wang M K,Yang S Z,Jia W J.Discuss on Recent Prognosis of Minimally Invasive Treatment for Hypertensive Intracerebral Hemorrhage[J].Medical Innovation of China,2016.
[14] 楚洁,王临虹,徐爱强,等.山东省成年人高血压与高血压前期流行情况及影响因素分析[J].中华预防医学杂志,2014,48(1):12~17.
[15] Shuwei M A,Huang X,Wei L,et al.Clinical analysis of stereotactic ultra early minimally invasive water jetting operation in treatment of hypertensive cerebral hemorrhage[J].China Modern Doctor,2016.
江西省自然科学基金项目,(编号:20140112)
1006-6233(2017)08-1337-0329
A
10.3969/j.issn.1006-6233.2017.08.029
