剖宫产术后再次妊娠经阴道分娩的回顾性分析
2017-08-28马竹云
马竹云
(莒县人民医院产科,山东 日照 276500)
剖宫产术后再次妊娠经阴道分娩的回顾性分析
马竹云
(莒县人民医院产科,山东 日照 276500)
目的探讨剖宫产术后再次妊娠经阴道分娩的可行性。方法比较两组孕妇分娩成功率、产时出血量、产程时间、新生儿Apgar评分、住院时间、侧切率等分娩情况及分娩并发症发生情况。结果观察者和对照组分娩成功率分别为85%和88%,差异无统计学意义(P>0.05),两组在产程时间、产时出血量、新生儿Apgar评分、住院时间及分娩并发症(先兆子宫破裂、产后出血、产后感染及新生儿窒息)方面,差异无统计学意义(P>0.05);但观察组侧切率为(56.67%),明显高于对照组(16.67%),差异有统计学意义(P<0.05)。结论剖宫产术后再次妊娠经阴分娩是可行的,但需严格把握经阴的适应症及和禁忌症,产程中要严密监测母儿情况,做好应急预案。
剖宫产术后;再次妊娠;阴道分娩
随着“二胎”政策的全面放开,剖宫产术后再次妊娠孕妇相应增加,其分娩方式的选择也成为了我们产科人员研究的热点[1]。剖宫产术后再次妊娠的分娩方式有选择性再次剖宫产(elective repeat cesarean section,ERCS)和剖宫产术后再次妊娠阴道试产(trial of labor after cesarean section,TOLAC)两种[2]。但剖宫产存在出血量多,组织损伤,住院时间长等问题[3],故很多瘢痕子宫再次妊娠患者有意愿经阴试产。本研究旨在探讨剖宫产术后再次妊娠阴道分娩的可行性及安全性,现回顾性分析我院2014年~2017年TOLAC患者临床资料,报道如下。
1 资料与方法
1.1 一般资料
选取2014年1月至2017年1月在莒县人民医院产科阴道分娩的剖宫产术后再次妊娠的孕妇60例为观察组,年龄23~30岁,平均(25.3±2.1)岁,孕周37~41周,平均(39.5±1.4)周。另选取同期非瘢痕子宫阴道分娩孕妇60例为对照组,年龄22~38岁,平均(29.3±4.2)岁,孕周37~41周,平均平均(39.8±1.5)周。两组孕妇均无经阴分娩禁忌症,在年龄和孕周资料方面,差异均无统计学意义(P>0.05)。
1.2 方法
根据患者及其家属有强烈经阴道分娩的意愿,予以充分评估,排除经阴分娩禁忌,向其讲述经阴分娩可能存在的风险及可能出现的并发症,同意并签署经阴分娩知情同意书。做好应急预案。试产时严密观察孕妇情况,持续监护胎心,观察子宫收缩及宫颈扩张情况,尽量缩短第二产程。若出现经阴分娩困难者需立即中转剖宫产结束分娩。
1.3 观察指标
比较两组孕妇分娩成功率、产程时间长短、产时出血量多少、新生儿Apgar评分、住院时间长短、侧切率等分娩情况及分娩并发症发生情况。
1.4 统计学处理
应用SPSS 19.0统计学软件对数据进行分析处理,计量资料以“±s”表示,采用t检验,计数资料以百分数(%)表示,采用x2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 阴道分娩成功率及相关分娩情况比较
两组孕妇阴道分娩成功率分别为85%和88%,差异无统计学意义(P>0.05),两组产程时间、产时出血量、新生儿Apgar评分、住院时间等方面比较,差异均无统计学意义(P>0.05)。见表1。
2.2 阴道分娩侧切率及分娩并发症比较
两组阴道分娩侧切率分别为56.67%和16.67%,差异有统计学意义(P>0.05)。但在产后出血、先兆子宫破裂、产后感染及新生儿窒息等并发症方面,其发生率比较,差异均无统计学意义(P>0.05)。见表2。
表1 阴道分娩成功率及相关分娩情况比较(±s)

表1 阴道分娩成功率及相关分娩情况比较(±s)
组别n经阴道分娩成功率产程时间(h)产时出血量(mL)新生儿Apgar评分住院时间(d)观察组6085%9.15±2.52150.30±23.018.64±0.232.54±0.93对照组6088%9.04±1.97147.20±22.508.57±0.312.53±0.89 x2/t0.280.27010.90131.35880.26 P >0.05>0.05>0.05>0.05>0.05
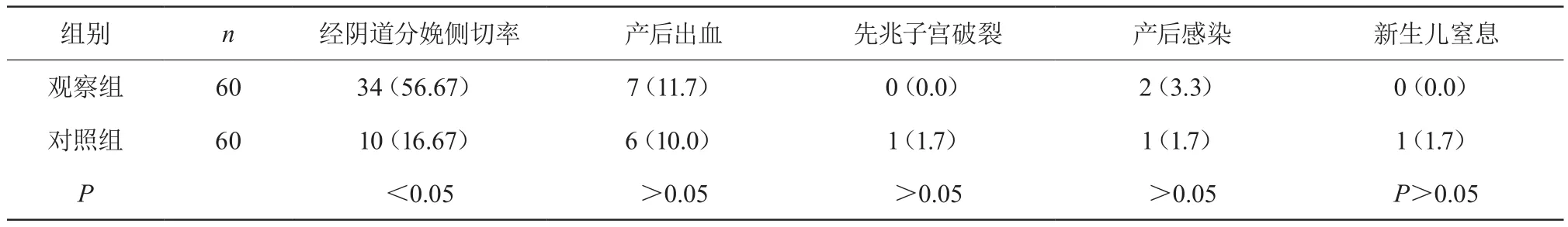
表2 阴道分娩侧切率及分娩并发症比较 [n(%)]
3 讨 论
资料显示侯磊等在研究中得出我国平均剖宫产率在54.472%,其主要原因为无指征剖宫产[4]。随着政策的改变,瘢痕子宫再次妊娠患者相应增加,选择哪一种分娩方式一直是产科所探讨的问题,同时很多孕妇也担心瘢痕子宫在试产过程中会发生子宫破裂的危险,从而选择再次剖宫产,但再次手术的同时,同样也增加了手术风险[5]。有研究显示,再次剖宫产在手术时间、出血量、感染、住院费用等方面均明显高于前次剖宫产,且对子宫损伤较大,部分产妇术后还会出现切口的持续疼痛、慢性盆腔痛或子宫活动受限等症状[6]。而对有条件的瘢痕子宫再次妊娠进行阴道分娩即可避免再次剖宫产手术带来的风险及术后并发症。
本研究显示,观察组孕妇与对照组相比较,两组孕妇阴道分娩成功率分别为85%和88%,差异无统计学意义(P>0.05),两组在产程时间、产时出血量、新生儿Apgar评分、住院时间等方面比较,差异均无统计学意义(P>0.05),
在产后出血、先兆子宫破裂、产后感染及新生儿窒息等并发症方面,其发生率比较差异也均无统计学意义(P>0.05)。但在会阴侧切方面瘢痕子宫的明显高于非瘢痕子宫的,这可能与我们尽量缩短第二产程,预防子宫破裂有关。本研究中,观察组经阴道分娩成功率为85%,接近文献报道的研究数据:国外瘢痕子宫经阴分娩成功率为87%~92.2%,我国在35%~92%[7-8]。本研究中有9例中途转为剖宫产手术,其原因主要有产程停滞(2例),破膜后羊水Ⅲ度污染(2例),试产过程中胎儿窘迫(2例),不能耐受宫缩疼痛中途强烈要求转剖宫产(3例),这表明瘢痕子宫孕妇在经阴道试产过程中经严格准备并掌握适应症的情况下是可行的。
通过本研究的回顾性分析发现,在目前生育小高峰下,对于那些有经阴分娩意愿的孕妇,在经过充分评估并严格掌握适应症的情况下,证明瘢痕子宫再次妊娠经阴道分娩是一种安全有效的分娩方式,它在降低剖宫产率的同时,还可改善母婴预后,值得临床推广应用。
[1] 陈金红,吴明勇,沈晓燕,等.瘢痕子宫不同引产方法的结局分析[J].中国现代医生,2014,52(15):31-37.
[2] 中华医学会妇产科分会产科学组,剖宫产术后再次妊娠阴道分娩管理的专家共识(2016)[J].中华妇产科杂志,2016,51(8):561-564.
[3] Mone F,Harrity C,Toner B,et al.Predicting why women have elective repeal cesarean deliveries and predictors of successful vaginal birth after cesarean[J] .Int J Gynaecol Obstet,2014,126(1):67-69.
[4] 侯 磊,李光辉,邹丽颖,等.全国剖宫产率及剖宫产指征构成比调查的多中心研究[J] 中华妇产科杂志,2014,49(10):728-735.
[5] Beucher G,Doley P,Levy- Thissier S,et a1.Maternal benefits and risks of trial of labor versus elective repeat caesarean delivery in women with a previous caesarean delivery[J].J Gynecol Obstet Biol Reprod(Paris),2012,41(8):708-726.
[6] 花茂方.150例瘢痕子宫再度妊娠自然分娩的产科风险评估[J].中国妇幼保健,2013,28(8):1246-1248.
[7] 陈敦金,何玉甜.剖宫产后再次阴道分娩[J].中国实用妇科与产科杂志,2012,28(2):103-105.
[8] 李海英,刘小瑜.瘢痕子宫妊娠经阴道分娩113例临床分析[J].中国计划生育和妇产科,2014,6(6):53-54.
本文编辑:刘帅帅
Retrospective analysis of vaginal delivery after cesarean section
MA Zhu-yun
(Juxian People's Hospital obstetrics,Shandong Rizhao 276500,China)
ObjectiveTo investigate the feasibility of vaginal delivery after cesarean section.MethodsMaking a comparison two groups of pregnant women’s delivery success rate, postpartum hemorrhage volume, duration of labor, neonatal Apgar score, hospitalization time, side cutting rate and other delivery and complications of childbirth.ResultsThe successful delivery rates of the observer and the control group were 85% and 88%, respectively. There is no statistically significance of the difference. (P>0.05),there was no statistically significant difference (P>0.05)between the two groups on the labor time, output volume, neonatal apgar score, hospitalization time and birth complications (postpartum hemorrhage, uterine rupture, postpartum urinary retention, puerperal infection and neonatal asphyxia) ;But the lateral resection rate of the observation group was 56.67%, which was significantly higher than that of the control group (16.67%), the difference was statistically significant (P<0.05).ConclusionThe vaginal delivery after cesarean section is feasible, but the indications and contraindications should be strictly controlled, and the mother and fetus should be closely monitored during the birth, so as to make emergency plans.
Scared uterus;Pregnancy again;Vaginal delivery
R714.3
B
ISSN.2095-8803.2017.07.3.02
