妊娠期糖尿病患者体重控制对分娩方式及母婴结局的影响
2017-08-28黄芯
黄 芯
(广西桂林医学院附属医院产科,广西 桂林 541001)
・继续教育・
妊娠期糖尿病患者体重控制对分娩方式及母婴结局的影响
黄 芯
(广西桂林医学院附属医院产科,广西 桂林 541001)
目的探讨对妊娠期糖尿病患者进行体重控制干预对其分娩方式以及母婴结局的影响。方法以随机数字表法为分组依据,将我院2014年6月~2016年6月在收治的100例妊娠糖尿病患者分为对照组(n=50)与观察组(n=50),对两组患者均进行三餐前胰岛素注射进行血糖控制,对观察组的患者进行体重控制干预,对对照组的患者则只进行常规干预治疗。对两组患者干预前前后的FBG(空腹血糖)与2 hPG(餐后2小时血糖)水平进行对比分析,并记录两组患者的体重增加量。比较两组孕妇妊娠期并发症的发生率(包括:感染、胎膜早破、妊娠期高血压、羊水污染),比较两组分娩方式,比较两组新生儿情况(包括:巨大儿、新生儿高胆红素血症、新生儿低血糖发生率)。结果干预前两组患者的空腹血糖和餐后2小时血糖无统计学差异(P>0.05),进行3个月的干预后,观察组患者的空腹血糖和餐后2小时血糖显著低于对照组患者(P<0.05),观察组患者的体重增加量显著低于对照组患者(P<0.05)。观察组和对照组孕妇的感染、胎膜早破、妊娠期高血压、羊水污染发生率差异均具有统计学意义(P<0.05),观察组孕妇的剖宫产率显著低于对照组(P<0.05),观察组新生儿的巨大儿、新生儿低血糖发生率显著低于对照组(P<0.05),两组新生儿的高胆红素血症发生率无差异(P>0.05)。结论对妊娠期糖尿病患者进行体重控制能够非常有效地控制患者的血糖水平、降低剖宫产率、改善母婴妊娠结局。
妊娠期糖尿病;体重控制;妊娠结局
妊娠期糖尿病(Gestational Diabetes Mellitus,GDM)是指孕妇在怀孕之前伴有糖耐量异常或者正常,而在妊娠时首次发生糖代谢异常,是妊娠期常见的多发病之一[1]。妊娠过程中,孕妇的激素水平异常,容易引发糖代谢紊乱,从而造成母婴各种并发症,严重威胁着母儿的生命健康[2]。临床上大量的研究和实践指出,进行及时有效的干预,合理控制体重,是减少母儿并发症的最有效的手段,有利于妊娠结局的改善[3]。本文对妊娠期糖尿病患者进行体重控制干预对其分娩方式以及母婴结局的影响进行了探讨,选取了100例妊娠期糖尿病患者作为研究对象,采取了相应的干预措施,现报告如下。
1 资料与方法
1.1 一般资料
将2014年6月~2016年6月期间就诊于我院的100例妊娠糖尿病患者纳入研究范畴,并且所有患者均符合临床GDM的诊断标准:①两次或以上测得FPG≥5.1 mmol/,②口服葡糖糖耐量试验(OGTT),患者口服葡萄糖后1h的血糖值>10.0 mmol/L,2 h的血糖值>8.5 mmol/L;③50 g葡萄糖负荷试验(GCT),患者1 h血糖>11.1 mmol/L,且FPG>5.8 mmol/L。符合其中一条,即可诊断妊娠糖尿病。以随机数字表法为分组依据,将100例患者随机分为观察组(n=50)和对照组(n=50),在基础资料方面,两组不存在统计学差异(P>0.05),见表1。
1.2 治疗方法
两组患者均进行三餐前胰岛素注射进行血糖控制。指导患者进行合理膳食,积极进行运动,并且进行血糖监测。对观察组的患者进行体重控制,对于体重未达标的患者采用营养和运动干预。根据美国妇科医师协会推荐,对于不同BMI水平的孕妇制定不同的每周体重增幅目标:BMI低于19.8 kg/m2的孕妇平均每周的体重增幅为0.5 kg,BMI 为19.8 kg/m2~26.0 kg/m2的孕妇每周平均体重增幅控制为0.4 kg,BMI为26.1 kg/m2~29.0kg/m2的孕妇每周平均体重增幅控制为0.3 kg。超出体重的患者在确保胎儿发育正常的情况下,在其每日的总热量摄入量原有的基础上减少837.36 kJ,并且指导其进行运动,每餐后进行60 min的步行。两个月后体重仍然未达标的患者,继续使用上述方法进行干预,并且安排家属进行监督管理,减少额外的加餐。

表1 两组研究对象一般资料差异的比较
1.3 观察指标
比较两组患者干预前以及干预3个月后的空腹血糖、餐后2小时血糖、干预3个月时体重增加量。比较两组孕妇妊娠期并发症的发生率(包括:感染、胎膜早破、妊娠期高血压、羊水污染),比较两组分娩方式,比较两组新生儿情况(包括:巨大儿、新生儿高胆红素血症、新生儿低血糖发生率)。
1.4 统计学方法
采用SPSS 16.0统计学软件对数据进行分析处理,计数资料以百分数(%)表示,采用x2检验,计量资料以“±s”表示,采用t检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者血糖及体重控制情况比较
干预前两组患者的空腹血糖和餐后2小时血糖差异无统计学意义(P>0.05),干预3月后,观察组患者的空腹血糖和餐后2小时血糖显著低于对照组患者(P<0.05),观察组患者的体重增加量显著低于对照组患者(P<0.05),详见表2。
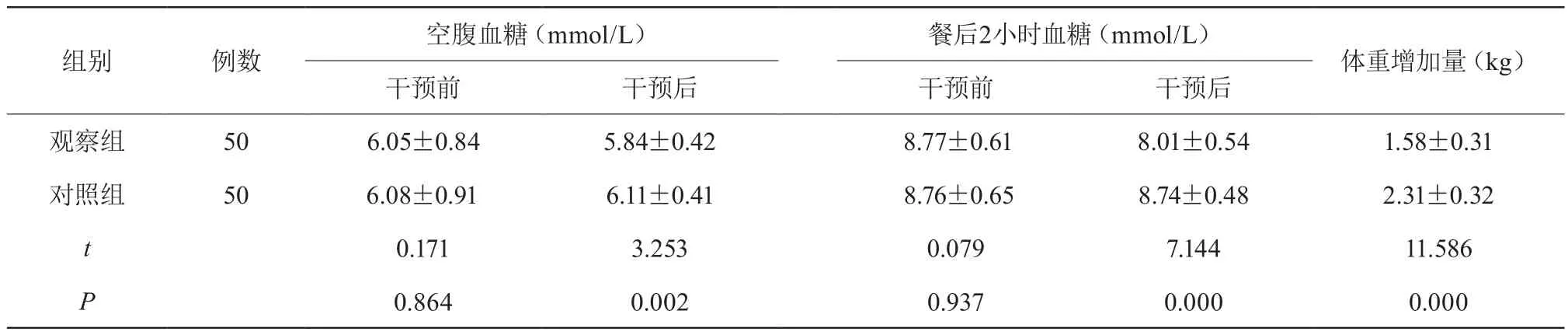
表2 两组患者血糖及体重控制情况比较
2.2 在并发症及剖宫产发生率方面两组的对比分析
在感染发生率、胎膜早破发生率、妊娠期高血压发生率、羊水污染发生率以及剖宫产率方面,两组之间具有统计学差异(P<0.05),详见表3。
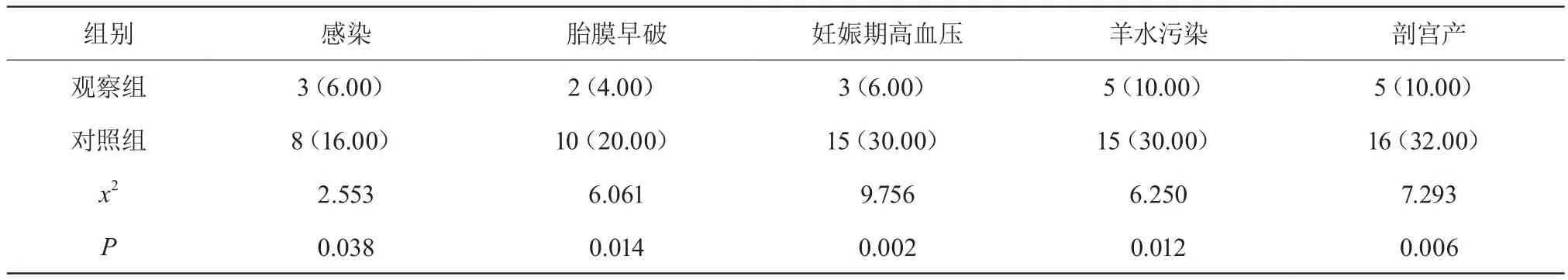
表3 在并发症及剖宫产发生率方面两组的对比分析 [n(%)]
2.3 两组新生儿情况的比较
观察组新生儿的巨大儿、新生儿低血糖发生率显著低于对照组(P<0.05),两组新生儿的高胆红素血症发生率差异无统计学意义(P>0.05),详见表4。
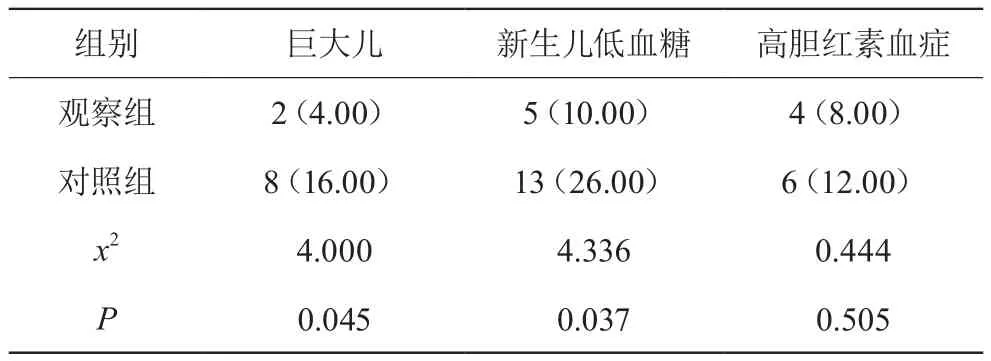
表4 两组新生儿情况的比较 [n(%)]
3 讨 论
目前临床有关妊娠糖尿病的发病原因尚未研究清楚,但多数学者认为其与多种因素相关,例如肥胖、多次孕产史、胰岛素抵抗、胰岛B细胞的功能障碍、白细胞抗原、家族史等[4]。近年来,妊娠糖尿病的发病率逐年增加,而临床对该疾病的重视也越来越多[5]。该病患者在发病过程中伴随着激素、糖代谢的变化,导致自身降低了对胰岛素的敏感性。若患者发生胰岛素相对不足的症状,特别是中晚期妊娠阶段,会出现显著的胰岛素抵抗现象,导致患者发生糖耐量减低,最终导致高血糖的发生[6-7]。
妊娠糖尿病会使患者在妊娠期间发生妊娠高血压、新生儿窒息、巨大儿的机率大大增加,同时也会使机体的抵抗力下降,增加孕妇妊娠期间感染的发生率[8-9]。总而言之,妊娠糖尿病不仅会对孕妇产生一系列的损伤,也会影响围产儿的生命健康,同时也是造成流产、畸形等不良妊娠结局的重要因素。将孕妇的血糖水平与体重严格的控制在正常范围内,有利于其妊娠结局的改善以及并发症的减少,因而,对妊娠糖尿病孕妇进行科学合理的干预势在必行[10-11]。妊娠期糖尿病患者在妊娠期间体重的增加主要是脂肪细胞和脂肪组织的堆积,与此同时,患者体内的具有内分泌功能的脂肪组织也发生相应的增加,相关的很多研究表明,这种具有内分泌功能的脂肪组织可以分泌脂联素、瘦素、抵抗素等多种脂肪细胞因子,这些脂肪细胞因子能够增加妊娠期糖尿病患者胰岛素抵抗的增加,导致患者原有的糖尿病病情增加[12-13]。妊娠期糖尿病患者的病情如果没有得到及时有效的控制,患者容易发生妊娠期糖尿病、感染等妊娠期并发症。对于妊娠期糖尿病患者,如果其体重的增加没有得到有效的控制,血糖水平持续处于较高的状态,胎儿一直处于在高糖的环境中,患者的内分泌系统容易发生紊乱,胰岛素抵抗增强,这就比较容易形成巨大儿[14-15]。而妊娠期糖尿病本身不是剖宫产的指征,但是当形成巨大胎儿后,容易发生难产或者伤产,最终引起剖宫产率的上升。
本研究结果显示,进行为期3个月的干预后,在FBG与2 hPG水平方面,观察组较对照组优势显著(P<0.05),观察组体重的增加量较对照组显著减少(P<0.05),这表明了控制妊娠期糖尿病患者体重的增加量有利于控制其血糖水平。观察组和对照组孕妇的感染、胎膜早破、妊娠期高血压、羊水污染发生率具有统计学差异(P<0.05),在剖宫产率方面,观察组低于对照组(P<0.05),这是因为,对妊娠期糖尿病患者进行体重控制,促进其血糖水平的控制,减少了对孕妇各类并发症的影响。观察组患者分娩的新生儿出现巨大儿以及低血糖几率与对照组相比,差异显著(P<0.05),表明了妊娠期糖尿病患者的体重控制能够改善新生儿的结局。
综上所述,对妊娠期糖尿病患者进行体重控制能够非常有效地控制患者的血糖水平、降低剖宫产率、改善母婴妊娠结局。
[1] 李秀萍.妊娠期糖尿病患者的孕前体质量对其分娩方式及其新生儿体重的影响[J].当代医药论丛,2015(15):249-250.
[2] 李宝儿.孕前体重及孕期体重增幅对妊娠期糖尿病、巨大儿、剖宫产率的影响[D].广州医科大学,2015.
[3] 陈元元,陈丹青.妊娠期糖尿病孕妇体重指数变化与围产结局的关系[J].中国实用妇科与产科杂志,2010(2):119-121.
[4] 泽 琛,滕 越,王 杰,等.营养干预对妊娠期糖尿病患者体重与妊娠结局的影响[J].卫生研究,2016,45(2):337-340.
[5] 范孝美.妊娠期糖尿病患者体重对甘丙肽水平的影响[J].医学与哲学,2016,37(10):48-50.
[6] Sacks D A, Hadden D R, Maresh M, et al. Frequency of Gestational Diabetes Mellitus at Collaborating Centers Based on IADPSG Consensus Panel–Recommended Criteria: The Hyperglycemia and Adverse Pregnancy Outcome (HAPO) Study[J]. Diabetes Care, 2012, 35(3):526-528.
[7] Lautatzis M E, Goulis D G, Vrontakis M. Efficacy and safety of metformin during pregnancy in women with gestational diabetes mellitus or polycystic ovary syndrome: a systematic review.[J]. Metabolism Clinical & Experimental, 2013, 62(11):1522-1534.
[8] Buchanan T A, Xiang A H, Page K A. Gestational Diabetes Mellitus: Risks and Management during and after Pregnancy[J]. Nature Reviews Endocrinology, 2012, 8(8):639-649.
[9] 李 蓓.妊娠期糖尿病孕妇体重指数变化与围产结局的关系[J].当代医学,2012,3(28):42-43.
[10] 卢 芳.妊娠期糖尿病体重指数管理与妊娠结局探讨[J].黑龙江医药,2011,24(2):305-306.
[11] 胡 鹏,徐 蓉.分阶段控制妊娠糖尿病病人体重对血糖达标的影响[J].护理研究,2016(10):1198-1200.
[12] 王艳楠.妊娠期糖尿病患者相关危险因素及母婴结局临床分析[D]. 大连医科大学, 2015.
[13] 喻 霞.妊娠期糖尿病的饮食管理对妊娠结局的影响分析[J].中国卫生产业,2014(16):99-101.
[14] 谭志华,任 为,成晓霞.妊娠期糖尿病分娩期管理对妊娠结局的影响[J].公共卫生与预防医学,2015, 26(4):114-115.
[15] 于彩娥.GDM孕妇孕前体质量指数及孕期体质量指数增加对分娩方式和母婴结局的影响[J].国际医药卫生导报,2016,22(2):179-181.
本文编辑:刘帅帅
R714.2
B
ISSN.2095-8803.2017.07.64.03
