卡贝缩宫素和普通缩宫素在妊娠期高血压孕妇剖宫产中的应用效果对比*
2017-08-24杨晓杰范凌霞宋俊霞
杨晓杰,范凌霞,宋俊霞
卡贝缩宫素和普通缩宫素在妊娠期高血压孕妇剖宫产中的应用效果对比*
杨晓杰,范凌霞,宋俊霞
妊娠期高血压;剖宫产;卡贝缩宫素;缩宫素
产后出血是产科最为常见的危重并发症,是造成产妇死亡的主要原因[1]。有研究指出[2],孕妇合并有其他并发症时,发生产后出血的风险随之增加,同时,剖宫产手术的应用,亦会增加产后出血的发生。而妊娠期高血压是孕产妇常见的危急并发症,绝大多数需行剖宫产手术,其发生产后出血的风险远高于正常孕妇[3],因此,如何有效预防妊娠期高血压孕妇剖宫产后出血已成为临床研究重点。目前,宫缩药物、宫腔填塞、子宫动脉栓塞、子宫按摩等是临床上常用的预防及治疗产后出血的方法,尤其是宫缩药物的使用,有效减少了产后出血的发生[4]。卡贝缩宫素是一种新型的催产素受体激动药拟似物,作为一种合成激素,具有起效快、作用持久等优点,可预防子宫收缩乏力及产后出血的发生[5],已有研究将该药物应用于妊娠合并子宫肌瘤剖宫产以预防产后出血[6],而该药物应用于妊娠期高血压孕妇剖宫产的报道较少。该研究将卡贝缩宫素应用于妊娠期高血压孕妇剖宫产中,探讨其临床效果,并与普通缩宫素进行比较,以期为临床实践提供基础资料。
1 资料与方法
1.1 一般资料选取2011年3月—2014年4月在笔者所在医院产科住院择期行剖宫产分娩的妊娠期高血压产妇217例,均符合《妇产科学》中关于妊娠期高血压诊断标准。所有产妇均为单胎,孕周>32周,平均(35.2±1.9)周;年龄24~41岁,平均(29.4± 5.7)岁。均无药物过敏史,同时排除既往有异常分娩史或剖宫产史或子宫手术史者、凝血功能障碍或患有血液系统疾病者、合并有慢性病及肾病等内科病者、胎盘早剥及前置胎盘者。利用随机数字表将所有产妇随机分为观察组和对照组,其中,观察组107例,均给予卡贝缩宫素,对照组110例,均给予普通缩宫素。该研究经过医院伦理委员会批准,所有产妇和家属均进行知情同意。
1.2 方法所有产妇均由同一组医师完成剖宫产分娩手术操作,观察组产妇在胎儿娩出后给予100μg卡贝缩宫素(批准文号:国药准字H20093500,生产单位:辉凌制药)宫底肌内注射,随后给予20 IU缩宫素注射液(批准文号:国药准字H50021615,生产单位:西南药业)进行静脉滴注;对照组产妇在胎儿娩出后给予20 IU缩宫素宫底肌内注射,随后给予10 IU缩宫素静脉滴注。
1.3 评价指标记录两组产妇术前一般情况,记录两组产妇术中及产后24 h出血量(利用称重法及面积法测量)和产后出血发生比例(娩出胎儿后24 h内出血量>500ml)。比较两组新生儿出生体重、1 min Apgar评分、羊水性状,并根据1min Apgar评分评估新生儿窒息发生情况[7]:正常8~10分,轻度4~7分,重度0~3分。比较两组产妇药物不良反应情况。
1.4 统计学处理利用SPSS 21.0统计分析软件进行统计学处理,计量资料采用均值±标准差(x±s)表示,组间比较采用t检验,计数资料采用率值表示,组间比较采用χ2检验,P<0.05差异具有统计学意义。
2 结果
2.1 两组产妇术前一般情况比较两组产妇年龄、体重、妊娠时间、收缩压、舒张压、心率和胎儿心率等一般情况差异无统计学意义(P<0.05),见表1。

表1 两组产妇术前一般情况比较(x±s)
2.2 两组产妇产后出血情况观察组产妇术中出血量和产后24 h出血量分别为(224.8±49.8)ml和(106.5±24.3)ml,均低于对照组产妇,差异均具有统计学意义(P<0.05),观察组产妇产后出血发生率9.3%,远低于对照组的17.3%,差异具有统计学意义(P<0.05),见表2。
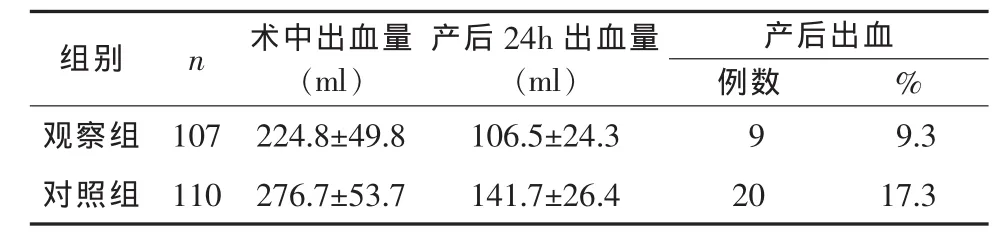
表2 两组产妇产后出血情况
2.3 两组产妇的新生儿情况比较两组产妇新生儿出生体重、1min Apgar评分、新生儿窒息和羊水性状差异均无统计学意义(P>0.05),见表3。
2.4 两组产妇药物相关不良反应发生情况观察组产妇产后出现恶心呕吐2例,心率加快1例,血压无明显改变1例,给予降压处理后好转,胸闷1例,面色潮红3例,总不良反应发生率7.5%;对照组出现恶心呕吐6例,心率加快1例,5例血压波动于143/91~151/96mmHg(1mmHg=0.133 kPa)之间,给予降压处理后好转,3例出现胸闷,7例出现面色潮红,总不良反应发生率20.0%,两组相比,差异有统计学意义(P<0.05),见表4。
3 讨论
妊娠期高血压及剖宫产手术均会增加产妇分娩风险,尤其是因此而引发的产后出血,是造成产妇死亡的主要因素[8]。缩宫素是目前临床常用的药物,含有多肽类激素,可促进子宫收缩,静脉给药起效快,但作用半衰期较短,维持时间亦较短,肌肉注射起效缓慢,但作用时间持久,对宫体作用比较温和[9],同时,当缩宫素在子宫体上的受体饱和后,缩宫素剂量的再次增加无法继续引发子宫收缩,同时会增加一些药物相关并发症发生[10]。卡贝缩宫素是一种肽类合成药,虽对子宫的作用与缩宫素类似,但其分子结构不同于缩宫素,具有较高的稳定性,且与受体亲和力强于缩宫素,起效快、作用持久,半衰期是缩宫素的4~10倍[11,12],本研究对卡贝缩宫素和普通缩宫素在妊娠期高血压孕妇剖宫产中应用效果进行了系统研究,取得了一定效果。
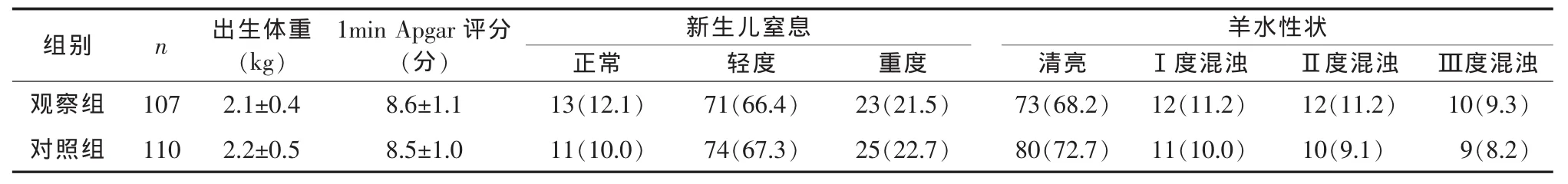
表3 两组产妇的新生儿情况比较
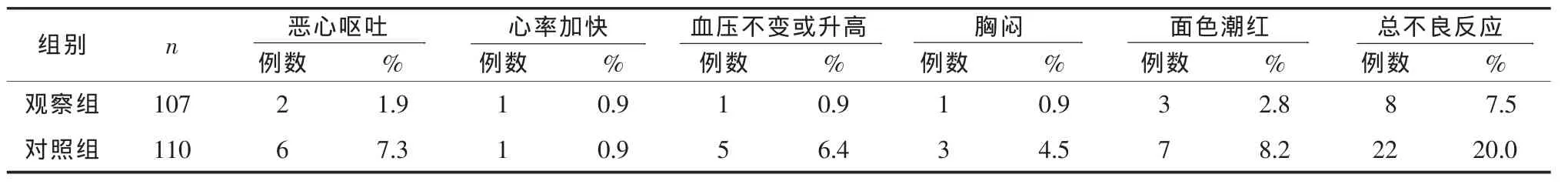
表4 两组产妇药物相关不良反应发生情况
该研究显示,在排除一般情况对产妇的影响后,观察组产妇术中出血量和产后24 h出血量均低于对照组产妇,观察组产妇产后出血发生率远低于对照组,说明卡贝缩宫素发挥药效时间比较快,手术过程中即有效减少了出血量。同时,该药物作用持久,有效减少了产妇术后24 h出血量及产后出血的发生,提示卡贝缩宫素减少妊娠期高血压孕妇剖宫产产后出血具有积极的作用[13]。该研究显示,两组产妇新生儿出生体重、1min Apgar评分、新生儿窒息和羊水性状差异均无统计学意义(P>0.05),说明相比与普通缩宫素,卡贝缩宫素并不会增加对新生儿的风险,其对新生儿的不良反应与普通缩宫素相当。该研究显示,观察组产妇产后术后仅有很少病例出现了恶心呕吐、心率加快、血压无明显改变、胸闷、面色潮红,总不良反应发生率远低于对照组,说明卡贝缩宫素应用于妊娠期高血压孕妇剖宫产中安全、有效,且药物相关并发症发生率远低于普通缩宫素,与Rosseland等[14]报道结论相同。
综上所述,相比于普通缩宫素,卡贝缩宫素应用于妊娠期高血压孕妇剖宫产中可有效减少术中及术后出血量,降低产后出血的发生,且对新生儿无明显影响,术后并发症较少,安全有效。但鉴于本研究是单中心的研究,且样本量有限,下一步将进行多中心、大样本的队列研究以更好地研究确证。
[1]高羽,王子莲,张建平,等.Bakri止血球囊治疗产后出血的有效性和安全性[J].中华妇产科杂志,2014,49(9):670-675.
[3]Koopmans CM,van der Tuuk K,Groen H,et al.Prediction of postpartum hemorrhage in women with gestational hypertension or mild preeclampsia at term[J].Acta Obstet Gynecol Scand,2014,93(4):399-407.
[4]马馨霞,李海冰,刘志强.卡前列素氨丁三醇注射液和缩宫素在剖宫产产后出血中的应用[J].中华妇幼临床医学杂志:电子版,2014,10(5):644-647.
[5]Anandakrishnan S,Balki M,Farine D,et al.Carbetocin at elective Cesarean delivery:a randomized controlled trial to determine the effective dose,part 2[J].Can J Anaesth,2013,60(11):1054-1060.
[6]Khan M,Balki M,Ahmed I,et al.Carbetocin at elective Cesarean delivery:a sequential allocation trial to determine the minimum effective dose[J].Can J Anaesth,2014,61(3):242-248.
[7]李斌,孙晓媛,王克芳.妊娠合并肺动脉高压患者的妊娠结局分析[J].中华妇产科杂志,2013,48(9):659-662.
[8]王庆玲,张新清,王义.2001~2012年深圳市南山区孕产妇死亡原因分析及干预对策[J].中国妇幼保健,2014,29(1):8-9.
[9]张宏秀,孙丽洲,王美莲,等.卡贝缩宫素联合缩宫素预防阴道分娩产后出血效果分析[J].中国实用妇科与产科杂志,2012,28(10):767-769.
[10]Preti A,Melis M,Siddi S,et al.Oxytocin and autism:a systematic review of randomized controlled trials[J].J Child Adolesc Psychopharmacol,2014,24(2):54-68.
[11]Higgins L,Mechery J,Tomlinson AJ.Does Carbetocin for prevention of postpartum haemorrhage at caesarean section provide clinical or financial benefit compared with oxytocin?[J].J Obstet Gynaecol,2011,31(8):732-739.
[12]Amsalem H,Aldrich CJ,Oskamp M,et al.Postpartum uterine response to oxytocin and Carbetocin[J].J Reprod Med,2014,59(3-4):167-173.
[13]Larciprete G,Montagnoli C,Frigo M,et al.Carbetocin versus oxytocin in caesarean section with high risk of post-partum haemorrhage[J].J Prenat Med,2013,7(1):12-18.
[14]Rosseland LA,Hauge TH,Grindheim G,et al.Changes in blood pressure and cardiac output during cesarean delivery:the effects of oxytocin and Carbetocin compared with placebo[J]. Anesthesiology,2013,119(3):541-551.
[2017-01-20收稿,2017-02-18修回]
[本文编辑:宋敏]
R714.24+6
B
10.14172/j.issn1671-4008.2017.08.018
吴阶平医学基金(320.6750.14109)
454000河南焦作,焦作煤业集团(有限)责任公司中央医院(杨晓杰,范凌霞,宋俊霞)
