维持性血液透析患者血磷达标情况分析
2017-08-09姜晓岚孙艳玲徐梦蓓杨彦玲
杨 玲 姜晓岚 刘 斌 孙艳玲 徐梦蓓 闵 锐 白 帆 杨彦玲
维持性血液透析患者血磷达标情况分析
杨 玲 姜晓岚 刘 斌 孙艳玲 徐梦蓓 闵 锐 白 帆 杨彦玲
目的 通过分析昆明市第一人民医院血液净化中心维持性血液透析(maintenance hemodialysis,MHD)患者的临床数据,了解本中心的钙磷等达标情况及不同血磷水平的MHD患者营养状况和短期预后,以选择恰当的血磷干预方法。方法 选取本中心MHD患者173例,每例患者每3个月测定血磷、血钙、全段甲状旁腺素(immunoreactive parathyroid hormone,iPTH)、白蛋白(albumin,Alb)、总胆固醇(total cholesterol,TC)、体质量指数(body mass index,BMI),至少测量6次,取其平均值。根据血磷测定值将MHD患者分为低磷组、标磷组、高磷组、超高磷组,使用T检验、卡方检验、秩和检验分析各组的病死率、部分营养指标、血总钙和iPTH、年龄、透析时间及透析频率,并用Logistic分析相关危险因素。结果 本中心173例MHD患者相关指标的总体达标率分别为血磷42.2%、血钙67.6%、iPTH52.6%,钙磷乘积67.6%,Alb 43.4%,TC64.7%,BMI 60.7%;血磷、血钙、iPTH同时达标仅15.6%(27/173)。四组的病死率分析,标磷组最低(10.9%),低磷组最高(32.6%),但差异无统计学意义(P>0.05)。四组的血清Alb达标率:高磷组最高(55.6%),低磷组最低(15.8%),仅低磷组与标磷组(41.1%)比较差异有统计学意义(P<0.05)。高磷血症、营养不良和死亡相关因素分析:单因素Logistic分析年龄、血钙、血磷、iPTH、TC与病死率相关,有统计学意义(P<0.05)。多因素Logistic回归分析提示年龄、TC与病死率有统计学关联。结论 MHD患者钙磷代谢紊乱及营养不良发生率较高;单纯从营养状况和钙磷代谢情况观察,血磷控制在达标者并不是最好的,低磷者最差,提示控制血磷的方法,应强调药物降磷及充分透析,低磷的饮食应兼顾营养状况,钙磷代谢和营养状况同时达标对患者更有益。
维持性血液透析;高磷血症;营养不良;病死率
维持性血液透析(maintenance hemodialysis,MHD)患者普遍存在钙、磷、甲状旁腺激素或维生素D代谢异常,这些异常与骨代谢及血管钙化密切相关,高磷血症尤其明显。近年来人们发现高磷血症是慢性肾脏病(chronic kidney disease,CKD)的一个重要的病理现象,是血管钙化的独立危险因素,与CKD患者的病死率呈正相关[1]。防治高磷血症是必要的,但高磷血症的发生与饮食密切相关,美国K/DOQI指南推荐蛋白质摄入量应 >1.2 g·kg-1·d-1,相应磷的摄入量就达到1 000~1 400 mg/d,即使是最严格的限磷饮食,每天仍有600 mg的磷进入体内[2];同时肾脏疾病相关的营养不良(蛋白质-能量消耗)是血液透析患者死亡的独立危险因素[3]。本研究通过回顾性分析,观察了本中心173例MHD患者中血磷达标者与非达标者的营养状况、血钙、全段甲状旁腺素(immunoreactive parathyroid hormone,iPTH)及病死率等指标,比较分析相关危险因素,以了解控制血磷达标的同时,其营养状况及其他钙磷指标情况。
资料与方法
一、研究对象与分组
1.研究对象 选择2012年2月1日至2015年8月31日在昆明市第一人民医院血液净化中心行MHD的患者173例,其中男97例,女76例,年龄18~87岁,平均年龄(55.2±16.4)岁,透析时间5~166个月,平均透析时间(40.3±30.4)个月;原发疾病包括慢性肾小球炎92例,糖尿病肾脏疾病52例,高血压肾损害10例,多囊肾病5例,梗阻性肾病1例,狼疮肾炎2例,ANCA相关血管炎肾损害2例,痛风性肾病3例,肝移植术后肾衰竭1例,移植肾失功5例。所有MHD患者均采用标准碳酸氢盐透析,每周透析2~3次,每次透析4 h,血流量200~280 ml/min,透析液流量500 ml/min,透析液钙浓度1.25 mmol/L和1.5 mmol/L;均采用低分子肝素钠抗凝,常规应用促红细胞生成素及降压治疗;科室予不定期的饮食方面的健康教育。纳入标准:①透析时间不少于3个月者;②每3~6个月测定一次血磷、血钙(血清白蛋白<40 g/L者均予矫正)、iPTH、白蛋白(albumin,Alb)、总胆固醇(total cholesterol,TC)、体质量指数(body mass index,BMI)等,且不少于6次测定者;③病情相对稳定,无骨折、明显感染、肿瘤等并发症患者。
2.分组 根据中华医学会肾脏病学分会制定的《慢性肾脏病矿物质和骨异常诊治指导》[4]的建议将血磷据测定值分为四组:血磷低组(血磷<1.13 mmol/L,简称低磷组)19例,平均年龄(62.0± 17.7)岁;血磷达标组(血清磷1.13~1.78 mmol/L,简称标磷组)73例,平均年龄(57.1±15.5)岁;血磷高组(血磷1.79~1.94 mmol/L,简称高磷组)18例,平均年龄(54.6±18.2)岁;血磷超高组(血磷>1.94 mmol/L,简称超高磷组)65例,平均年龄(51.0±16.0)岁。
二、方法
回顾性分析比较四组患者的血磷、血钙、iPTH、Alb、TC、BMI的平均值达标情况及病死率。以上各化验数据的正常范围均参考相关文献[4-5]推荐的靶目标值:血钙2.1~2.5 mmol/L,iPTH为正常上限的2~9倍(本单位的正常上限61.5 ng/L,定为120~550 ng/L),Alb≥40 g/L;TC≥3.9 mmol/L,BMI:18.5~23.9 kg/m2,钙磷乘积≤55。所有患者每3~6个月于透析日清晨空腹采静脉血检测血磷、血钙、iPTH、Alb、TC,每位患者均有6次以上的化验值,取其平均值。
三、统计学处理
所有数据均应用SPSS 17.0软件进行统计分析,计量资料以均数±标准差表示,符合正态分布者采用t检验,不符合正态分布者采用秩和检验,危险因素分析采用Logistic回归方法,P<0.05为差异有统计学意义。
结 果
一、各指标达标情况
本中心173例MHD患者相关指标的达标率:血磷42%(73/173),血钙67.6%(117/173),iPTH 52.6%(91/173),67.6%(117/173),Alb 43.4%(75/173),TC64.7%(112/173),BMI 60.7%(105/173);血磷、血钙、iPTH同时达标仅15.6%(27/173)。
二、四组患者基本情况比较
年龄:低磷组患者年龄最长,其次为标磷组,超高磷组最年轻,低磷组与标磷组比较差异有统计学意义(P<0.05)。透析时间:超高磷组患者透析时间最长,标磷组最短,2组比较差异有统计学意义(P<0.05)。Alb:低磷组患者最低,与标磷组比较差异有统计学意义(P<0.05);高磷组最高,与标磷组比较差异无统计学意义(P>0.05);超高磷组Alb水平较标磷组高,差异有统计学意义(P<0.05)。iPTH水平方差不齐,用秩和检验四组比较,标磷组IPTH水平最低,超高磷组最高,与标磷组比较差异有统计学意义(P<0.05)。BMI:超高磷组高于标磷组,差异有统计学意义(P<0.05)。高磷组血清矫正钙水平较高,低磷组和血清矫正钙水平稍低,但差异无统计学意义。其他:胆固醇、透析频率在四组间的差异无统计学意义。(表1)
三、四组患者指标达标情况分析
病死率:标磷组最低,低磷组最高,但差异无统计学意义(P>0.05)。Alb达标率:低磷组最低,高磷组最高,与标磷组比较差异有统计学意义(P<0.05)。iPTH达标率:低磷组达标率最低,与标磷组比较差异有统计学意义。四组的血钙、BMI、TC达标率的差异无统计学意义。(表2)
四、高磷血症、营养不良和死亡相关因素分析
对173例MHD患者的年龄、透析时间、透析频率、血钙、血磷、iPTH、钙磷乘积、Alb、TC、BMI等指标进行单因素Logistic分析,结果提示年龄、血钙、血磷、iPTH、TC与死亡相关有统计学意义(P<0.05)。对单因素分析有差异的自变量进行多因素Logistic回归分析显示年龄(OR=0.942,95%CI 0.907~0.979)、TC(OR=0.032,95%CI 0.111~0.908 5)与死亡有统计学关联。(表3)

表1 四组患者的基本资料
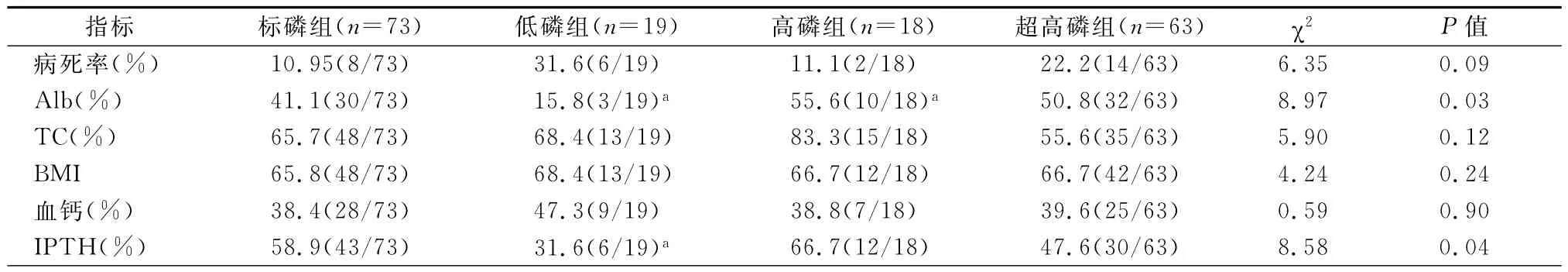
表2 四组患者的达标情况

表3 死亡相关因素分析
讨 论
有报道MHD患者的高磷血症和营养不良发生率均较高,两者都影响MHD患者的长期生存[6-7]。Palmer等[8]报道血磷增高为死亡的独立危险因素,血磷水平每增加1 mg/dl(即0.32 mmol/L,OR=1.18),其死亡风险增加18%。
本研究的第一内容:总体达标率。以中华医学会肾脏病学分会制定的《慢性肾脏病矿物质和故异常诊治指导》的靶目标为依据,所观察的173例MHD患者血钙、血磷和iPTH的总体达标分别为67.6%、42%、52.6%;以KDOQI靶目标为依据Alb、TC、BMI的总体达标分别43.4%、64.7%、60.7%,血磷、血钙、iPTH同时达标仅15.6%。与相关文献[6]报道的达标率(血钙50.4%、血磷49.8%、iPTH31.4%)比较,本中心的血钙和iPTH均超过DOPPS3的达标值,但血磷低于DOPPS3的达标值,本中心的血磷控制需努力。营养相关指标中Alb达标率较低,仅43.4%达标,据2008年国际肾脏营养和代谢学会定义的肾脏相关蛋白质-能量消耗的诊断标准[9],本中心173例MHD患者有56.6%的患者存在营养不良,情况堪忧。总之,本中心的血钙、血磷和iPTH的总体达标尚可,但营养状况不佳。
本研究的第二内容:分组达标率及基本情况。本文据血磷水平达标与未达标分为四组。①病死率:73例血磷达标的标磷组患者中病死率最低10.9%,19例低磷组患者中最高31.6%,但差异无统计学意义,相关文献报道在1.13~1.78 mmol/L范围内(标磷组)患者的死亡风险较低[10],而血磷<1.13 mmol/L(低磷组)的患者死亡风险增高[11],本研究中标磷组的低病死率和低磷组高病死率与文献相符,或许死亡病例不多(共30例)及观察时间尚短(3.5年)差异没有统计学意义。②血钙、iPTH:标磷组的iPTH达标率并不是最好的58.9%,低磷组的达标率最低(31.6%),两两比较差异有统计学意义;高磷组达标率最高(66.7%),但差异无统计学意义。本研究iPTH目标值定为120~550 pg/mL(正常上限的2~9倍),本研究人群的iPTH水平变异较大,呈非正态分布,标磷组的iPTH中位数92(20,521)是变异最低的,低磷组和超高磷组的变异较大与标磷组比较差异有统计学意义;秩均值则以低磷组最低(55.05),超高磷组最高(109.08),标磷组(71.4),两两比较差异有统计学意义;提示血磷在1.13~1.78 mmol/L和1.79~1.94 mmol/L范围的iPTH达标率最好,均值也处于中位水平;而低磷组达标率最低,变异较大。美国的一个研究示MHD患者的iPTH水平与病死率的危险比呈现U型,iPTH>600 ng/L和<75 ng/L时,死亡风险最高[11],因此控制血磷水平有利于控制iPTH水平,或许能降低病死率。③营养状况(Alb、TC、BMI):Alb在标磷组的达标率仅41.1%;高磷组达标率最高55.6%,在低磷组达标率最低15.8%,差异有统计学意义;且高磷组和超高磷组的Alb水平也明显超过标磷组和低磷组的Alb水平;TC、BMI的达标率四组差异无统计学意义;超高磷组的BMI最高,差异有统计学意义、分析原因可能与本研究患者的降磷方法有关(本地区的新型降磷药物没进医保范围,大多数患者未能服用非钙剂降磷药物,治疗手段多倾向于饮食控制,特别是蛋白摄入的限制),高磷组和超高磷组患者的蛋白摄入比标磷组高。有研究报道限制蛋白的摄入量,可有效限制磷的摄入量[12]。本研究四组的营养状况以高磷组的Alb达标率最高,Alb均值最高(P<0.05),TC的达标率最高(P>0.05),标磷组的营养状况比高磷组略差。Fouque等[13]研究显示蛋白摄人<0.7 g·kg-1·d-1的观察组出现病死率升高,而>1.5 g·kg-1·d-1的未发现病死率增加。通过限制蛋白摄入来降低血磷水平,可能会加剧营养不良情况,无益于长期预后。④其他:血清矫正钙、胆固醇、透析频率在四组间的差异无统计学意义。近年有研究提示,血钙水平低于目标值,预后也许不差[14],是否对血钙的控制要求更强调低限?也有研究提出透析频率与患者磷清除有关,频繁透析较常规透析增加磷清除[15],但更多提出的是3次/周和6次/周的比较,本研究观察的MHD患者透析频率只是2次/周、2.5次/周和3次/周的比较,可能因透析频率不够,无法看出透析频率在四组血磷水平中的差异,但可以尝试更高频率的透析来清除血磷。
本研究的第三内容:死亡相关因素分析。对本研究组进行单因素Logistic分析,结果提示年龄、血钙、血磷、iPTH、TC与死亡相关有统计学意义(P<0.05);多因素Logistic回归分析显示,年龄、TC与死亡有统计学关联。本研究组观察3.5年中有30例患者死亡,年龄(64.2±13.4)岁明显超过存活组(53.3±16.4)岁,但未做统计学比较;其他与死亡相关的因素与文献相符[7],均提示血钙、血磷、iPTH等与死亡有统计学关联。
综上所述,本中心的血钙、血磷及营养状况等总体达标率尚可,除血磷及Alb未及50%,其他均过半;并了解到血磷<1.13 mmol/L的患者营养状况及血钙、iPTH控制最差;血磷控制在1.79~1.94 mmol/L的患者营养状况相对较好,而血磷控制在1.13~1.78 mmol/L(达标水平)的患者除病死率最低(P=0.09),其他血钙、iPTH、营养状况并无优势。要提高本中心的血磷及Alb达标率,如何做到既要保证足够的蛋白质摄入,又要防止过多的磷摄入,除有效的药物控制血磷吸收及充分的透析外,还需全体医护人员、营养师的参与和有效合理的健康教育,尽量使血磷达标,提高生存周期。
[1] Go As,Chertow GM,Fan D,et al.Chronic kidney diease and the risks of death,cardiovascular events,and hospitalization[J].N Engl J Med,2004,351(13):1296-1305.
[2] Murer H,Hemando N,Forster L,et al.Proximal tubular phosphate reabsorption:molecular mechanisms[J].Physiol Rev,2000,80(4):1373-1409.
[3] Mazairac AHA,de Wit GA,Grooteman MC,et al.A composite score of protein-energy nutritional status predicts mortality in haemodialysis patients no better than its individual components[J].Nephrol Dial Transplant,2011,26(6):1962-1967.
[4] 王莉,李贵森,刘志红.中华医学会肾脏病学分会《慢性肾脏病矿物质和骨异常诊治指导》[J].肾脏病与透析肾移植杂志,2013,22(6):554-559.
[5] 中国肥胖问题工作组.中国成人超重和肥胖症预防与控制指南(节录)[J].营养学报,2004,26(1):l-4.
[6] Tentori F,Blayney MJ,Albert JM,et al.Mortality risk for dialysis patients with different levels of serum calcium,phosphorus,and PTH:The Dialysis Outcomes and Practice Patterns Study(DOPPS)[J].American Journal of Kidney Diseases,2008,52(30):519-530.
[7] Beberashvili I,Azar A,Sinuani I,Weissgarten J,et al.Objective Score of Nutrition on Dialysis(OSND)as an alternative for the malnutrition in flammation score in assessment of nutritional risk of haemodialysis patients[J].Nephrol Dial Transplant,2010,25(8):2662-2671.
[8] Palmer SC,Hayen A,Macaskill P,et al.Serum levels of phosphorus,parathyroid hormone,and calcium and risks of death and cardiovascular disease in individuals with chronic kidney disease:a systematic review and meta-analysis[J].JAMA,2011,305(11):1119-1127.
[9] Fouque D,Kalantar-Zadeh K,Kopple J,et al.A proposed nomenclature and diagnostic criteria for protein-energy wasting in acute and chronic kidney disease[J].Kidney Int,2008,73(4):391-398.
[10]Danese MD,Belozeroff V,Smirnakis K,et al.Consistent control of mineral and bone disorder in incident hemodialysis patients[J].Clin J Am Soc Nephrol,2008,3(5):1423-1429.
[11]Floege J,Kim J,Ireland E,et al.Serum iPTH,calcium and phosphate,and the risk of mortality in a European haemodialysis population[J].Nephrol Dial Transplant,2011,26(6):1948-1955.
[12]Drueke TB,Massy ZA.Phosphate binders in CKD:bad news or good news?[J].J Am Soc Nephrol,2012,23(8):1277-1280.
[13]Fouque D,Pelletier S,Guebre-Egziabher F,et al.Have recommended protein and phosphate intake recently changed in maintenance hemodialysis?[J].J Ren Nutr,2011,21(1):35-38.
[14]Abe M,Okada K,Soma M.Mineral Metabolic Abnormalities and Mortality in Dialysis Patients[J].Nutrients,2013,5(3):1002-1023.
[15]Chertow GM,Levin NW,Beck GJ,et al.In-center hemodialysis six times per week versus three times per week[J].N Engl J Med,2010,363(24):2287-2300.
Analysis of serum phosphorus achieved standard state in maintenance hemodialysis patients
YANG Ling,JIANG Xiao-lan,LIU Bin,SUN Yan-ling,XU Meng-bei,MIN Rui,BAI Fan,YANG Yan-ling.
Department of Renal Medicine,the First People's Hospital of Kunming City,Kunming 650011,China
Objective To know the situation of serum calcium and phosphorus achieved standard state in maintenance hemodialysis(MHD)patients through analyzing the clinical data of MHD patients in Kunming Blood Purification Center of the First Peoples'Hospital of Kunming City.To investigate nutritional status and short term prognosis in different serum phosphorus level groups of those MHD patients,so as to select appropriate method of serum phosphorus intervention.Methods 173 MHD patients were enrolled in this study.The indexes named serum phosphorus,serum calcium,intact parathyroid hormone(iPTH),serum albumin(Alb),cholesterol(TC),and body mass index(BMI)were tested every three months for and continued six times.The average value for each index was calculated.Four groups were set up according to the average values of serum phosphorus:low phosphorus,standard phosphorus,high phosphorus,and ultra-high phosphorus groups,respectively.T-test,chi-square test and rank sum test were used to analyze the case fatality rate,nutritional status and other indexes.Logistic regression was used to analyze the related factors.Results Various indexes achieved standard rate in total 173 patients was 42.2%in serum phosphorus,67.6%in serum calcium,52.6%in iPTH,67.6%in calcium-phosphorus product,43.4%in ALB,64.7%in TC and60.7%in BMI,respectively.The serum phosphorus,calcium and iPTH together achieved standard rate was only 15.6%(27/173).The case fatality rate of the four groups was the highest in the low phosphorus group(32.6%)and the lowest in the standard phosphorus group(10.9%),but no statistically significant difference existed between them(P>0.05).The ALB level was the highest in the high phosphorus group(55.6%),and the lowest in the low phosphorus group(15.8%).As compared with standard phosphorus group,only the low phosphorus group has statistically difference was found(P<0.05)for Alb in four groups.Univariate analysis showed that age,Ca,P,iPTH and TC were significantly related with the case fatality rate.Logistic regression analysis showed that only the age and TC had statistically significant correlation with case fatality rate.Conclusions In MHD patients,the incidence of serum calcium and phosphorus metabolism disorders and malnutrition is high.In view of the nutrition and serum calcium and phosphorus metabolism status,serum phosphorus control in standard state was not the best.It implies that the control method of serum phosphorus should be emphasized on the phosphorus reduction by drug and adequate dialysis.In the period of low phosphorus diet,the nutritional status should be taken into account.Both serum calcium and phosphorus metabolism and nutritional status achieved standard state is more beneficial to patients.
Maintenance hemodialysis;Hyperphosphatemia;Malnutrition;Case fatality rate
2016-10-13
2017-01-05)
10.3969/j.issn.1671-2390.2017.07.013
650011 昆明,昆明市第一人民医院肾内科
