血清骨钙素、白细胞介素-18在不同糖耐量人群的变化及其与2型糖尿病颈动脉粥样硬化的关系
2017-07-31裴晓艳金国玺毕娅欣王丽于磊张士荣
裴晓艳,金国玺,毕娅欣,王丽,于磊,张士荣
血清骨钙素、白细胞介素-18在不同糖耐量人群的变化及其与2型糖尿病颈动脉粥样硬化的关系
裴晓艳,金国玺,毕娅欣,王丽,于磊,张士荣
目的:比较血清骨钙素、白细胞介素-18(IL-18)在不同糖耐量人群的变化,并探讨其与2型糖尿病颈动脉粥样硬化的关系。
方法:将140例研究对象根据口服葡萄糖耐量试验(OGTT)结果分成三组:正常对照组50例,糖尿病前期组30例,2型糖尿病组60例,2型糖尿病组又分为颈动脉内膜中层厚度(IMT)正常亚组26例、IMT增厚亚组34例。各组均测IMT、血清骨钙素、IL-18及糖化血红蛋白(HbA1c)、空腹血糖、OGTT 2h血糖(2hPG)、总胆固醇、甘油三酯、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇 (HDL-C)等,并计算体重指数、胰岛素抵抗(IR)指数(HOMA-IR)、胰岛细胞功能指数(HOMA-β)。应用Pearson相关性及多元线性逐步回归模型对各指标进行分析。
结果:从正常对照组到糖尿病前期组,再到2型糖尿病组,骨钙素逐渐降低(P均<0.05),IL-18则逐渐上升(P均<0.05)。骨钙素与HbA1c、空腹血糖、2hPG、HOMA-IR、总胆固醇、颈动脉IMT均呈负相关(r分别为-0.426、-0.582、-0.489、-0.456、-0.451、-0.559,P均<0.05),与HOMA-β呈正相关(r=0.439,P<0.05)。IL-18与体重指数、HbA1c、空腹血糖、2hPG、HOMA-IR、总胆固醇、甘油三酯、LDL-C、颈动脉IMT均呈正相关(r分别为0.395、0.693、0.880、0.715、0.667、0.734、0.326、0.471、0.857,P均<0.05),与HOMA-β呈负相关(r=-0.678,P<0.05)。2型糖尿病组中颈动脉IMT与IL-18、空腹血糖、HOMA-IR、总胆固醇、甘油三酯均呈正相关(r分别为0.817、0.415、0.356、0.396、0.362,P均<0.05),与骨钙素呈负相关(r=-0.588,P<0.05)。多元线性逐步回归分析显示,IL-18、骨钙素、总胆固醇、空腹血糖是颈动脉IMT的独立影响因素(回归系数分别为0.013、-0.011、0.044、0.044,P均<0.05)。
结论:血清骨钙素、IL-18参与糖脂代谢的过程,其水平与2型糖尿病颈动脉粥样硬化的发生和发展密切相关。关键词糖尿病,2型;骨钙素;白细胞介素-18;动脉粥样硬化
(Chinese Circulation Journal, 2017,32:684.)
2型糖尿病的病理生理基础是胰岛素抵抗(IR)和胰岛β细胞功能缺陷。IR在糖尿病前期已经存在,糖尿病前期包括空腹血糖调节受损(IFG)、糖耐量减低(IGT)或IFG合并IGT,糖尿病前期是健康过渡到2型糖尿病的中间状态。2型糖尿病大血管病变是其致残、致死的重要原因之一。2型糖尿病动脉粥样硬化(AS)发生较早、进展较快、预后较差。目前常用的评价AS程度的公认临床指标是颈动脉内膜中层厚度( IMT)[1]。越来越多的研究表明,血清骨钙素、白细胞介素-18(IL-18)参与2型糖尿病的发生及发展,并与AS的形成密切相关。但目前探讨骨钙素与IL-18同时在2型糖尿病AS中作用的研究较少,本研究通过对不同糖耐量人群血清骨钙素及IL-18的比较,观察其变化趋势;进一步分析2型糖尿病患者清骨钙素及IL-18与颈动脉IMT的关系,探讨其与2型糖尿病AS的相关性,为糖尿病大血管病变的早期临床防治提供理论依据。
1 资料与方法
选取2014-08至2016-03我院内分泌科住院及门诊患者和体检正常个体。所有入选者均无糖尿病急性并发症,无急慢性感染、肝肾疾病、自身免疫性疾病、心脑血管疾病、肿瘤等,均未服用影响糖脂代谢、骨代谢或胰岛素代谢的药物。根据1999年世界卫生组织(WHO)糖尿病诊断标准及口服葡萄糖耐量试验(OGTT)结果,将140例研究对象分成三组:正常对照组50例,糖尿病前期组30例,2型糖尿病组60例。再将2型糖尿病组分为颈动脉IMT正常亚组26例(IMT<1.0 mm)及颈动脉IMT增厚亚组34例(IMT≥1.0 mm)。
方法:所有研究对象空腹测量身高、体重,抽取空腹血样后测血糖、胰岛素、糖化血红蛋白(HbA1c)、血脂、骨钙素、IL-18等,OGTT 5 min内口服75 g葡萄糖水250 ml,抽取各时间点肘静脉血,葡萄糖氧化酶法测血糖,电化学发光法测胰岛素,HbA1c采用高效液相色谱法检测, 总胆固醇、甘油三酯、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇 (HDL-C)采用全自动生化分析仪进行检测;预留空腹血清标本5 ml存于-80℃冰箱,以备研究对象同批统一检测骨钙素、IL-18,骨钙素用电化学发光法检测,IL-18用酶联免疫吸附测定(ELISA)法检测,严格按照试剂盒的说明书进行操作;计算体重指数=体重(kg)/身高(m)2;采用稳态模型评价IR指数(HOMA-IR)=空腹血糖(FPG)×空腹胰岛素(FINS)/22.5;胰岛β细胞功能指数(HOMA-β)=20×FINS/ (FPG-3.5)。颈动脉IMT使用飞利浦IU22彩色多普勒超声诊断仪检测,探头频率7.5 MHz, 由超声科专业医师负责检查,测定两侧颈总动脉远端距离分叉部10 mm处血管后壁管腔-内膜交界面与中-外膜交界面之间的距离,取连续测定的3个心动周期的平均值。
统计学处理:采用SPSS17.0软件进行统计分析。正态分布计量资料采用均数±标准差( ±s)表示,多组间均数比较用单因素方差分析,两变量之间的相关性分析应用Pearson相关性分析,多因素分析采用多元线性逐步回归模型进行分析,P<0.05为差异有统计学意义。
2 结果
2.1三组不同糖耐量人群临床指标的比较(表1)
三组间性别、年龄差异均无统计学意义(P均>0.05)。与正常对照组比:糖尿病前期组HbA1c、FPG、OGTT2h血糖(2hPG)、总胆固醇、IL-18及颈动脉IMT均增高(P均<0.05);2型糖尿病组体重指数、HbA1c、2hPG、HOMA-IR、总胆固醇、甘油三酯、LDL-C、IL-18及颈动脉IMT均升高(P均<0.05);糖尿病前期组和2型糖尿病组HOMA-β、骨钙素均降低(P均<0.05)。与糖尿病前期组比:2型糖尿病组FPG、2hPG 、HOMA-IR 、总胆固醇、LDL-C、 IL-18及颈动脉IMT均增高(P均<0.05);HOMA-β、骨钙素均降低(P均<0.05)。
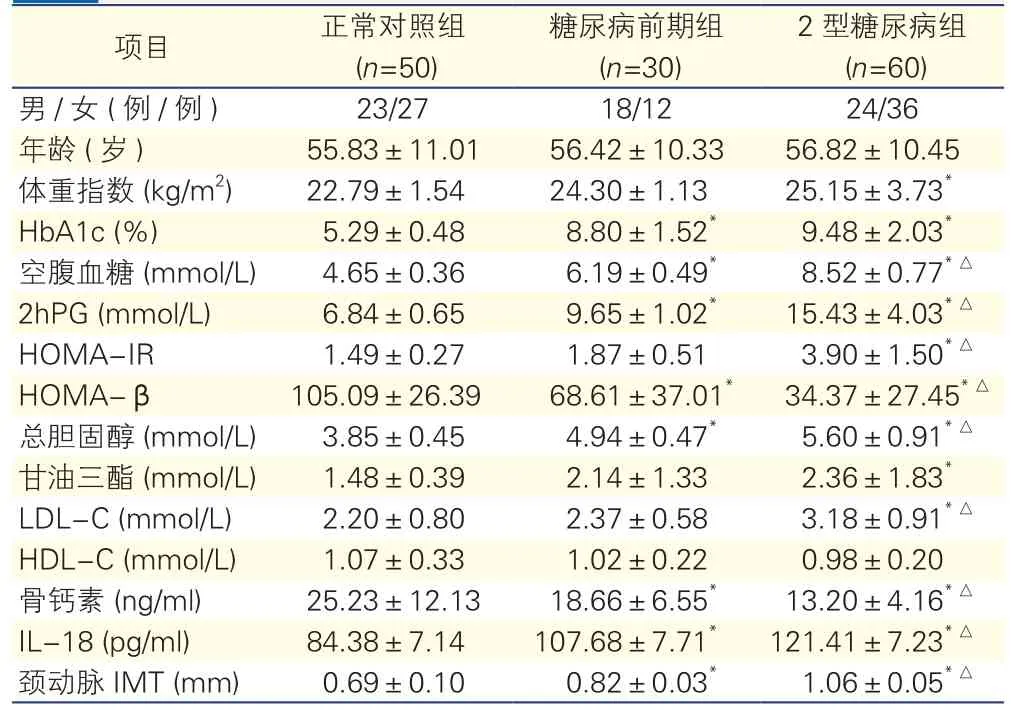
表1 三组不同糖耐量人群临床指标的比较(±s)
2.2骨钙素、IL-18与各指标的相关分析(表2)
骨 钙 素 与HbA1c、FPG、2hPG、HOMAIR、总胆固醇、颈动脉IMT均呈负相关(r分别为-0.426、-0.582、-0.489、-0.456、-0.451、-0.559,P均<0.05), 与HOMA-β呈 正 相 关(r=0.439,P<0.05)。IL-18与体重指数、HbA1c、FPG、2hPG、HOMA-IR、总胆固醇、甘油三酯、LDL-C、颈动脉IMT均呈正相关(r分别为0.395、0.693、0.880、0.715、0.667、0.734、0.326、0.471、0.857,P均<0.05),与HOMA-β呈负相关(r=-0.678,P<0.05)。
2.32型糖尿病组中各亚组与正常对照组IL-18、骨钙素、颈动脉IMT的比较(表3)
与正常对照组比,2型糖尿病组中各亚组骨钙素均减少(P均<0.05),且颈动脉IMT增厚亚组低于颈动脉IMT正常亚组(P<0.05);IL-18、颈动脉IMT均增高(P均<0.05),且颈动脉IMT增厚亚组高于颈动脉IMT正常亚组(P<0.05)。
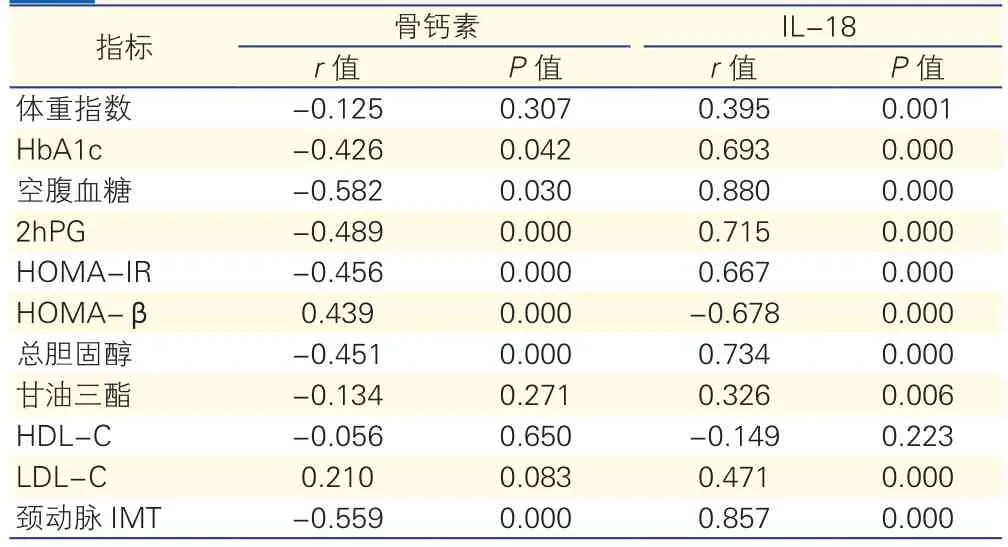
表2 骨钙素、IL-18与各指标的相关性分析
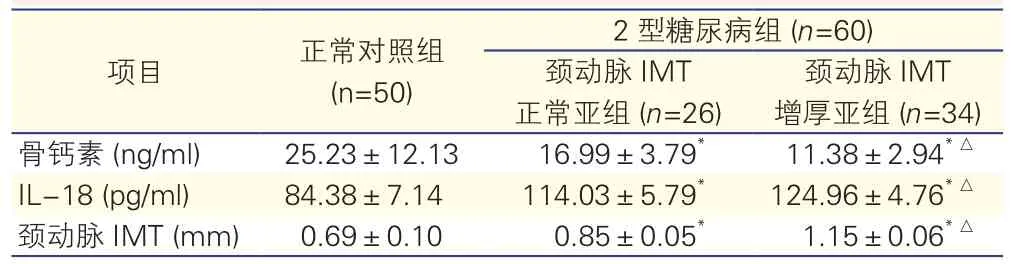
表3 2型糖尿病组中各亚组与正常对照组IL-18、骨钙素、颈动脉IMT的比较(±s)
2.42型糖尿病组中颈动脉IMT与各指标的相关性(表4)
2型糖尿病组中颈动脉IMT与IL-18、FPG、HOMA-IR、总胆固醇、甘油三酯均呈正相关(r分别为0.817、0.415、0.356、0.396、0.362,P均 <0.05),与骨钙素呈负相关(r=-0.588,P<0.05)。
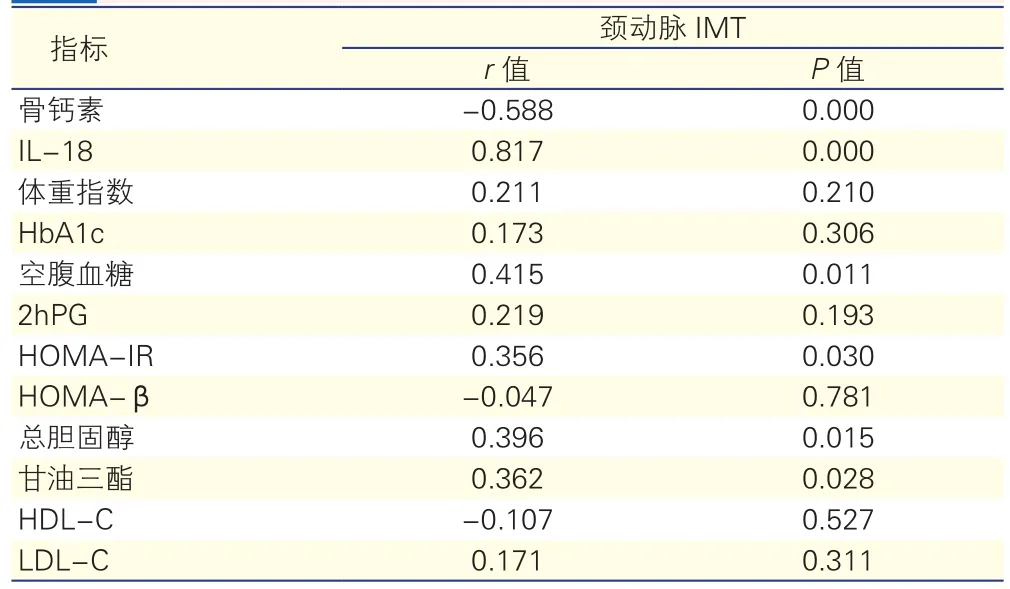
表4 2型糖尿病组中颈动脉IMT与各指标的相关性
2.5多元线性逐步回归分析(表5)
以颈动脉IMT为应变量,骨钙素、IL-18、FPG、HOMA-IR、总胆固醇及甘油三酯作为自变量,进行多元线性逐步回归分析,结果显示IL-18、骨钙素、总胆固醇、FPG是颈动脉IMT的独立影响因素(回归系数分别为0.013、-0.011、0.044、0.044,P均<0.05)。
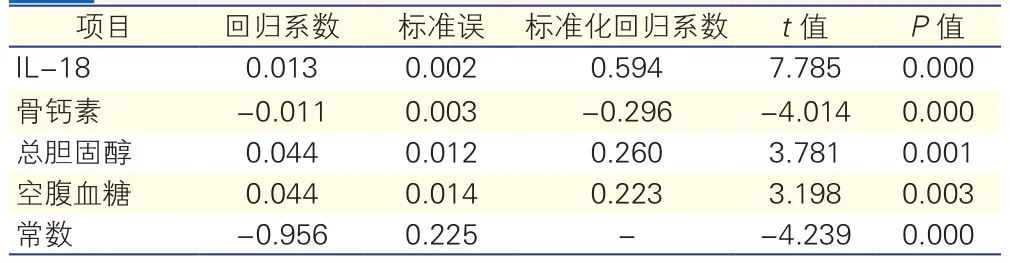
表5 多元线性逐步回归分析结果
3 讨论
骨钙素是骨转换的特异性指标,不仅调解骨代谢,而且还参与糖脂代谢的调节过程。骨钙素在不同糖耐量状态下其水平也不相同,在动物实验中发现骨钙素能使胰岛β细胞增殖、增加胰岛素的水平及敏感性,改善IR,与糖尿病的发生发展密切相关。进一步研究敲除骨钙素基因小鼠能使增强胰岛素敏感性的脂肪细胞因子脂联素的分泌减少,引起血脂增高甚至肥胖[2]。国内临床研究也表明,骨钙素与绝经后女性糖尿病患者的血清总脂联素水平呈正相关,与男性糖尿病患者的脂肪百分比呈负相关[3]。骨钙素随着糖毒性、脂毒性的增加而降低,胰岛β细胞功能随着血糖的升高逐渐下降,胰岛素分泌不足,胰岛素受体在成骨细胞上的作用减弱,成骨细胞摄取氨基酸、核酸、胶原纤维的功能被抑制,骨钙素的合成及分泌减少;而且随着胰岛素水平的减低,1,25-(OH)2D3合成减少,成骨细胞合成及分泌骨钙素也随之减少。
IL-18又称为γ-干扰素诱导因子,是与IR有关的炎性细胞因子之一,参与2型糖尿病的发生和发展[4],随着IGT、IR逐渐加重,血糖升高会增加可溶性糖基化产物产生,而且脂质过氧化产物随着体脂的增加也增多,这些产物都是诱导IL-18表达的重要转录因子,使得IL-18水平显著升高。另外,IL-18还可以通过削弱胰岛素的信号转导、减少葡萄糖的转运及增加其他炎症因子的产生进一步损伤胰岛β细胞功能,从而促进糖尿病的进展。
本研究显示,从正常对照组到糖尿病前期组,再到2型糖尿病组,骨钙素逐渐降低,IL-18则逐渐上升。骨钙素与HbA1c、FPG、2hPG、HOMA-IR、总胆固醇、颈动脉IMT均呈负相关,与HOMA-β呈正相关。IL-18与体重指数、HbA1c、FPG、2hPG、HOMA-IR、总胆固醇、甘油三酯、LDL-C、颈动脉IMT均呈正相关,与HOMA-β呈负相关。表明随着IGT、血脂增高及IR的加重,糖尿病前期骨钙素、IL-18的变化可作为2型糖尿病发生、发展的预测指标。
2型糖尿病大血管病变的基本病理改变是AS,颈动脉常常是最早出现的部位,在AS发展的过程中,先是内膜功能受到损伤,脂质在内膜下沉积,而后粥样斑块形成使内膜增厚,所以一般认为评价AS早期重要指标是IMT,即早期AS的标志是IMT的增厚。
研究表明血清骨钙素水平在糖尿病患者及AS患者中是降低的[5],且骨钙素随着高血糖、脂质代谢紊乱等AS发生、发展的重要危险因素的增加而减少[6],显示了骨钙素可能是形成AS的负性调节因子[7]。国外临床研究发现,2型糖尿病患者血清骨钙素水平与AS指标IMT、踝肱脉搏波传导速度等呈负相关[8]。国内一项研究表明血清骨钙素水平降低会导致2型糖尿病患者颈AS斑块形成的风险增加[9]。糖脂代谢紊乱增加氧化应激产物、晚期糖基化终末产物及炎症因子的产生,使血管内皮细胞进一步损伤,加速AS的形成。而骨钙素能促进胰岛素分泌,减轻IR,减少脂质沉积,推测骨钙素可能通过调节糖脂代谢来调节AS的发生和发展,是机体保护性因子。
在AS发生和发展中,炎症活性的增加发挥着重大作用[10]。大量研究表明炎症因子直接参与炎症反应的过程导致AS,使斑块不稳定[11],是糖尿病大血管病变的紧密关联因素。在国内的一项2型糖尿病临床比较中[12], IL-18 水平增高的患者颈动脉IMT较IL-18 水平正常的患者明显增厚,说明IL-18是反映2型糖尿病AS的重要指标。国外研究发现糖尿病患者血清IL-18与IMT及踝脉搏波速度呈正相关,显示了糖尿病患者IL-18水平与AS程度紧密相关,检测血清IL-18水平有助于评估糖尿病AS的病情进展[13]。IL-18可能通过诱导T细胞、巨噬细胞等产生γ-干扰素,诱导血管内皮产生与AS相关的细胞因子如肿瘤坏死因子(TNF-α)、黏附分子等[14];增加转录基因、前炎症因子表达,而以上细胞因子又反过来影响IL-18 ,形成恶性循环,促进AS形成。
2型糖尿病AS的发病机制是多因素、多步骤的一个复杂过程。本研究显示颈动脉IMT增厚亚组患者血清骨钙素水平低于颈动脉IMT正常亚组,IL-18则升高。颈动脉IMT与骨钙素呈正相关,与IL-18呈负相关,而且骨钙素、IL-18为颈动脉IMT的独立影响因素,表明骨钙素的下降及IL-18的升高可能与2型糖尿病患者颈AS的发生有关,与国内外研究是一致的。
总之,2型糖尿病及其颈AS是多种因素共同参与的结果。骨钙素参与骨与胰岛及脂肪细胞之间的联系,IL-18是IR及2型糖尿病的发生发展中的重要炎症因子之一,所以,血清骨钙素、IL-18是糖脂代谢紊乱的预测指标,在高危人群中动态观察其水平,对监测2型糖尿病及大血管病变的发生及发展具有重要的临床意义,对其预防、治疗及预后评估有着一定的实用价值。
[1] Kasami R, Kaneto H, Katakami N, et al.Relationship between carotid intima-media thickness and the presence and extent of coronary stenosis in type 2 diabetic patients with carotid atherosclerosis but without history of coronary artery disease. Diabetes Care, 2011, 34: 468-470.
[2] Lee NK, Sowa H, Hinoi E, et al. Endocrine regulation of energy metabolism by the skeleton. Cell, 2007, 130: 456-469.
[3] 段玉敏, 王宾, 王尚农.2 型糖尿病患者血糖、动脉粥样硬化指标与血清骨钙素水平的相关性. 山东医药, 2010, 50: 68-69.
[4] 杨国华, 郭晖, 刘艳.白细胞介素-18与糖尿病及其并发症的关系.中国老年学杂志, 2008, 28: 2281-2283.
[5] Pennnisi P, Signorelli SS, Riccobene S, et al. Low bone density and abnormal bone turnover in patients with atherosclerosis of peripheral vessels. Osteoporos Int, 2014, 15: 389-395.
[6] 游利, 陈琳, 潘凌, 等. 上海地区妇女体重指数与25羟维生素D、甲状旁腺激素及骨转换指标的相关性研究. 中华内分泌代谢杂志, 2013, 29: 7-10.
[7] Bao Y, Zhou M, Lu Z, et al. Serum levels of osteocalcin are inversely associated with with the metabolic syndrome and the severity of coronary artery disease in Chinese men. Clin Endocrinol, 2011, 75: 196-201.
[8] Kanazawa I, Yamaguchi T, Yamamoto M, et al. Serum osteoealcin level is associated with glucose metabolism and atherosclerosis parameters in type 2 diabetes mellitus. J Clin Endocrinol Metab, 2009, 94: 45-49.
[9] Sheng L, Cao W, Cha B, et al. Serum osteocalcin level and its association with carotid atherosclerosis in patients with type 2 diabetes. Cardiovasc Diabetol, 2013, 23: 22.
[10] Manabe I. Inflammatory process in atherosclerosis.Nihon Rinsho, 2011, 69: 13-17.
[11] 杨威, 王婷, 路勤, 等. 替格瑞洛对不稳定性心绞痛患者经皮冠状动脉介入治疗后炎症因子的影响. 中国循环杂志, 2016, 31: 40-44.
[12] Kaya C, Pabuccu R, Berker B, et al. Plasma interleukin-18 levels are increased in the polycystic ovary syndrome: relationship of carotid intima-media wall thickness and cardiovascular risk factors.Fertil Steril, 2010, 93: 1200-1207.
[13] Badimon L. Interleukin-18: a potent pro-inflammatory cytokine in atherosclerosis. Cardiovasc Res, 2012, 10: 1093-1226.
[14] 陈少源, 贺五一, 金健, 等. 急性冠状动脉综合征患者白细胞介素-37水平变化的研究. 中国循环杂志, 2014, 29: 871-874.
The Changes of Serum Osteocalcin, Interleukin-18 in Patients With Different Glucose Tolerance and Their Relationship to Carotid Atherosclerosis in Type 2 Diabetes
PEI Xiao-yan, JIN Guo-xi, BI Ya-xin, WANG Li, YU Lei, ZHANG Shi-rong.
Department of Endocrinology, The First Affiliated Hospital of Bengbu Medical College, Bengbu (233000), Anhui, China
Corresponding Author: JIN Guo-xi, Email: jyzjyz1999@163.com
Objective: To compare the changes of serum osteocalcin (OC), interleukin-18 (IL-18) in patients with different glucose tolerance and to explore their relationship to carotid atherosclerosis in type 2 diabetes mellitus (T2DM).
Methods: According to the result of oral glucose tolerance test (OGTT), 140 research subjects were divided into 3 groups: Normal control group, n=50, Pre-diabetes group, n=30 and T2DM group, n=60 which included in 2 subgroups: Normal carotid intima-media thickness (IMT) subgroup, n=26 and Carotid IMT thickening subgroup, n=34. Carotid IMT, serum OC, IL-18 and glycosylated hemoglobin (HbA1c), fasting glucose, OGTT 2-hour blood glucose (2hPG), TC, TG, LDL-C, HDL-C, body mass index (BMI), insulin resistance index (HOMA-IR) and insulin cell function index (HOMA-β) were measured in all subjects. Pearson correlation and multi liner regression model were conducted to analyze the relevant parameters.
Results: From Normal control to Pre-diabetes to T2DM groups, serum OC was decreased and IL-18 was increased gradually, all P<0.05. OC was negatively related to HbA1c (r=-0.426), fasting glucose (r=-0.582), 2hPG (r=-0.489), HOMA-IR (r=-0.456), TC (r=-0.451) and carotid IMT (r=-0.559), all P<0.05; while positively related to HOMA-β (r=0.439), P<0.05. IL-18 was positively related to BMI (r=0.395), HbA1c (r=0.693), fasting glucose (r=0.880), 2hPG (r=0.715), HOMA-IR (r=0.667), TC (r=0.734), TG (r=0.326), LDL-C (r=0.471) and carotid IMT (r=0.857), all P<0.05; while negatively related to HOMA-β (r=-0.678), P<0.05. In T2DM group, carotid IMT was positively related to IL-18 (r=0.817), fasting glucose (r=0.415), HOMA-IR (r=0.356), TC (r=0.396) and TG (r=0.362), all P<0.05; while negatively related to OC (r=-0.588), P<0.05. Multi liner regression analysis indicated that IL-18, OC, TC and fasting glucose were the independent impact factors for carotid IMT (regression coefficients were 0.013, -0.011, 0.044 and 0.044 respectively), P<0.05.
Conclusion: Serum OC and IL-18 had been involved in glucolipid metabolism and closely related to the occurrence and development of carotid atherosclerosis in T2DM patients.
Diabetes, type 2; Osteocalcin; Interleukin-18; Carotid Atherosclerosis
2016-09-28)
(编辑:王宝茹)
安徽省教育厅自然科学研究一般项目(KJ2015B055by);蚌埠医学院自然科学基金(BYKY1454)
233000 安徽省蚌埠市,蚌埠医学院第一附属医院 内分泌科
裴晓艳 主治医师 硕士 主要研究方向糖尿病及其并发症发病机制的研究 Email:pxy8204@163.com 通讯作者:金国玺Email:jyzjyz1999@163.com
R54
A
1000-3614(2017)07-0684-05
10.3969/j.issn.1000-3614.2017.07.015
