CT诊断小儿腹腔型隐睾肿瘤
2017-06-28鹿连伟徐文彪吴慧莹林文彪田金生胡悦林肖伟强
鹿连伟,徐文彪,吴慧莹,林文彪,田金生,胡悦林,肖伟强,周 宁
(广州市妇女儿童医疗中心医学影像中心,广东 广州 510623)
CT诊断小儿腹腔型隐睾肿瘤
鹿连伟,徐文彪*,吴慧莹,林文彪,田金生,胡悦林,肖伟强,周 宁
(广州市妇女儿童医疗中心医学影像中心,广东 广州 510623)
目的 探讨MSCT诊断小儿腹腔隐睾肿瘤的价值。方法 回顾性分析手术病理证实的8例小儿腹腔隐睾肿瘤的MSCT表现。结果 8例小儿腹腔隐睾肿瘤6例位于右侧、2例(1例左侧隐睾肿瘤扭转至右侧腹腔)位于左侧。8例均表现为腹腔卵圆形软组织肿块,其中3例肿瘤长轴与睾丸下行途径一致。6例畸胎瘤表现为囊实性肿物,其内可见脂肪、钙化(骨化);2例卵黄囊瘤表现为巨大囊实性肿块,其内见不规则液性坏死,可见丰富肿瘤血管。结论 与成人不同,小儿腹腔隐睾肿瘤多为畸胎瘤或卵黄囊瘤,其MSCT表现具有一定的特征,结合病史可做出定性诊断。
隐睾;睾丸肿瘤;体层摄影术,X线计算机
小儿腹腔隐睾来源的肿瘤比较罕见,临床医师缺乏对本病的深入认识,故术前常常仅诊断为生殖细胞来源肿瘤,定位、定性诊断率较低,误诊率较高。本研究收集经手术病理证实的8例隐睾来源肿瘤患儿的完整资料,回顾性分析其CT征象,旨在探讨CT诊断小儿腹腔隐睾肿瘤的价值。
1 资料与方法
1.1一般资料 收集2008年1月—2015年12月在我院经手术病理证实的隐睾来源肿瘤患儿8例,均为男性,年龄4~29个月,中位年龄18个月,2例卵黄囊瘤,6例畸胎瘤。所有患儿均为单侧隐睾,其中右侧6例、左侧2例。8例患儿均有隐睾病史,7例表现为逐渐增大的无痛性腹部肿块。查体:单侧阴囊空虚;7例中下腹可触及肿物,质地较硬,边界不清,表面光滑,活动度差;1例患儿于体检时发现腹股沟区肿物,质地硬,边界清,无压痛,局部无红肿。实验室检查:2例患儿(卵黄囊瘤)甲胎蛋白(alpha-fetoprotein, AFP)显著升高,绒毛膜促性腺激素(human chorionic gonadotropin, HCG)正常,术后血AFP逐渐下降至正常;其余6例患儿(畸胎瘤)AFP及HCG均为阴性。
1.2仪器与方法 8例患儿均接受全腹部CT平扫及增强检查,对于检查不合作的患儿检查前给予口服10%水合氯醛镇定,剂量为0.5 ml/kg体质量。采用Philips Brilliance 64 slice 螺旋CT扫描机,管电压120 kV,管电流120 mAs,螺距1.5,层厚1 mm,间隔1 mm,扫描范围上达膈顶,下至耻骨联合。增强扫描对比剂采用碘海醇,1.5 ml/kg体质量,经肘静脉快速团注,流速2 ml/s,对比剂注射20~25 s后行动脉期扫描,60 s后行静脉期扫描。所有图像传至工作站进行多方位薄层和VR重建,重建层厚1.25 mm,重建间隔1.25 mm。
2 结果
右侧隐睾来源肿瘤6例、左侧隐睾来源肿瘤2例。肿块最长径3~10 cm,平均(8.23±0.64)cm。肿瘤周围的肠管明显受压,二者之间脂肪间隙清楚。
2.1CT表现 7例肿瘤主体位于中下腹腔和/或盆腔,肿块均未跨过中线(图1);1例左侧隐睾来源肿瘤术中发现肿瘤扭转1 260°,导致肿瘤位于右中腹部,部分跨过中线(图2)。8例肿块均为椭圆形或卵圆形,边缘清晰;3例肿块长轴方向与同侧肾下极和腹股沟内环的连线一致(图1F)。
6例畸胎瘤均呈囊实性,其中多种密度成分(3种以上)4例(4/6,66.67%),肿块与周围结构关系清楚,内见钙化与脂肪,3例肿块内可见发育的长骨或椎体,1例囊壁可见壁结节,内侧见较大范围低密度坏死区,无明显强化(图3);2例肿块内后方可见纡曲的肿瘤血管(图2)。
2例卵黄囊瘤均为囊实性,囊性部分为肿瘤坏死,肿瘤外侧以实性成分为主,密度均匀,平扫CT值40~45 HU(图1A),增强后明显强化,动脉期CT值可增加20~30 HU(图1B),静脉期CT值可达90~120 HU(图1C);囊性部分无明显强化。
8例患儿均未见睾丸引带残留征和睾丸血管蒂征。8例均未发现腹腔、腹膜后淋巴结肿大。
2.2病理表现 8例肿块大体标本呈椭圆形或卵圆形,包膜完整,表面光滑。6例畸胎瘤镜下见皮肤、脂肪组织、肌组织、成熟的神经结细胞、软骨、肠结构等;2例卵黄囊瘤表面包膜完整,见精索组织,切开呈囊实性,可见大小不一的囊腔(图1D);镜下见瘤细胞立方形或多边形,核圆或椭圆,部分空泡状,胞浆丰富淡红染,瘤细胞呈腺样、腔隙样或迷路样排列,可见嗜酸性小体及S-D小体样结构(图1E);免疫组化示AFP(+)。
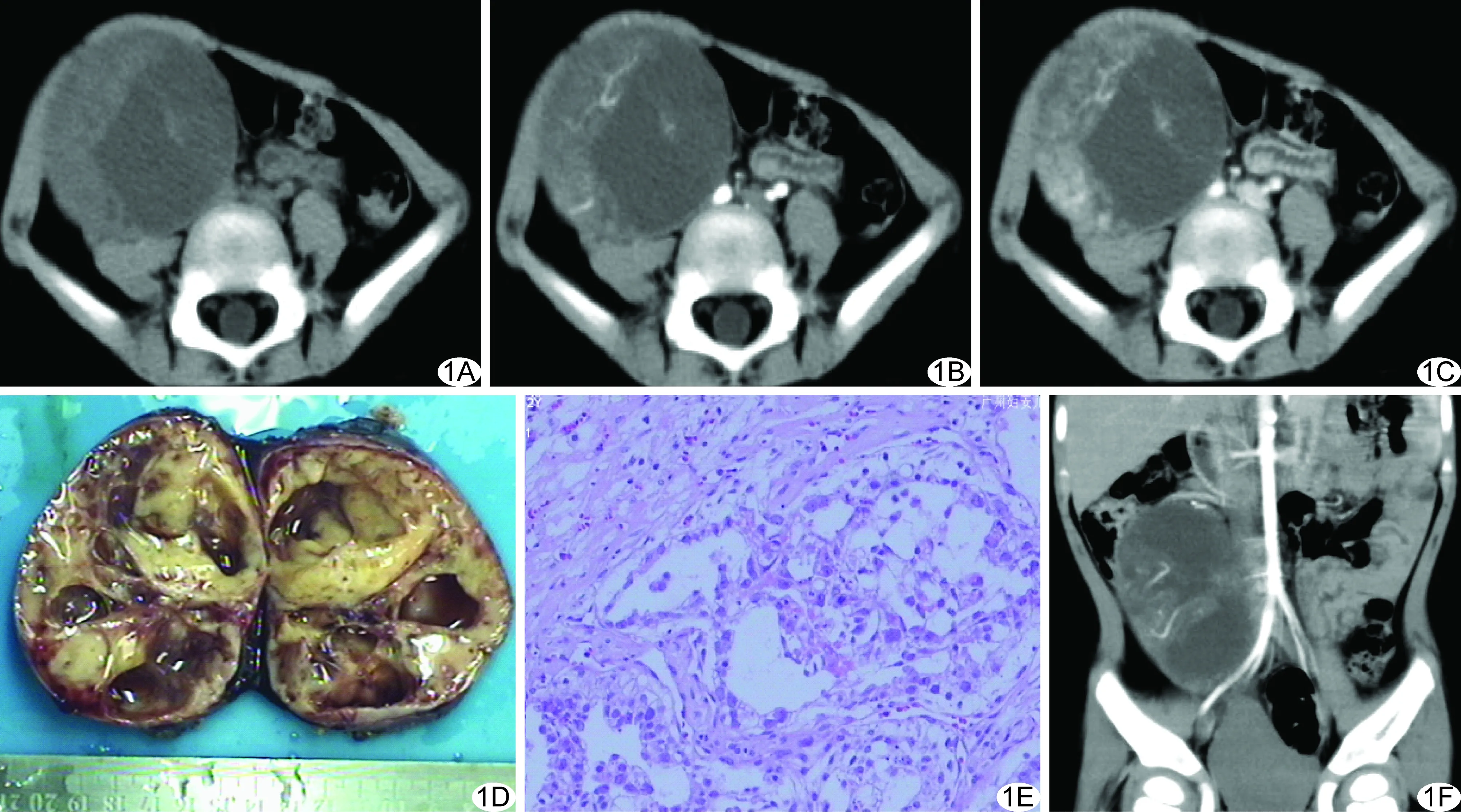
图1 患儿27个月,发现肿块10天,右侧隐睾卵黄囊瘤 A~C.平扫(A)右侧下腹部可见囊实性肿块,外侧以实性成分为主,增强后动脉期(B)实性部分可见强化,静脉期(C)表现为延迟强化; D.肿块大体标本示包膜完整,呈囊实性,可见大小不一的囊腔; E.病理图(HE,×100); F.冠状位MPR重建示肿瘤长轴与同侧肾下极和腹股沟内环的连线一致
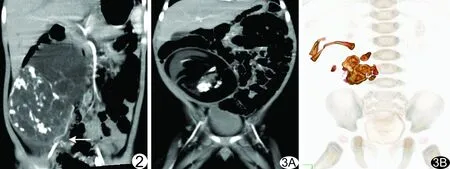
图2 患儿8个月,发现腹部包块5天,不成熟畸胎瘤(2级) 右腹部可见囊实性巨大占位,可见多发斑片状高密度钙化,部分越过中线生长;肿块长轴与同侧肾下极和腹股沟内环的连线不一致,肿块基底部可见纡曲动脉供血(箭),术中证实肿瘤来源于左侧隐睾,扭转1 260° 图3 患儿4个月,发现腹部包块5天,成熟性畸胎瘤 A.冠状位CT示右中腹肿块包膜完整,可见壁结节,肿块与周围结构关系清楚,内见钙化与脂肪; B.VR图像显示肿块内可见发育的长骨
3 讨论
3.1隐睾来源肿瘤的发生机制 隐睾指睾丸未能按正常发育过程从腰部腹膜后下降到阴囊,是最常见的男性生殖系统先天发育异常。正常情况下,在妊娠8个月时睾丸自腹膜后降至阴囊,但约30%的早产儿及4%的足月儿可发生睾丸下降不全,一般最迟于出生后1年内完全降至正常[1]。隐睾的病因可能是精索过短、腹股沟管或其腹环过紧、提睾肌发育不良、阴囊发育不全等[2]。隐睾停留在腹膜后占25%、腹股沟占70%、阴囊上部及其他部分占5%。隐睾患者发生睾丸肿瘤的概率比正常者高20~40倍。隐睾导致恶变的原因不仅在于睾丸本身,还与局部温度、血运障碍、内分泌失调、性腺发育不全等有关[3]。
3.2隐睾来源肿瘤的诊断
3.2.1确定肿瘤来源 CT检查对确定肿瘤来源有重要作用,结合研究[2-7]综合分析,隐睾来源肿瘤有以下特征:①腹膜后或盆腔腹膜外肿块,长轴指向腹股沟管,与睾丸下行方向一致。②同侧精索及睾丸缺如,本研究患儿均有隐睾病史,但CT检查时未能考虑到隐睾来源肿瘤的可能,故扫描范围仅到耻骨联合水平,本组病例中5例因扫描时未能包含腹股沟区和阴囊区,导致误诊或漏诊。因此临床上有隐睾病史的患儿若发现腹部包块,CT扫描范围应该常规包括阴囊底部;若同时存在同侧精索,也不能完全排除隐睾肿瘤的可能,多是因为未降睾丸萎缩而无法识别。本组1例左侧隐睾患儿,隐睾肿瘤沿精索扭转1 260°,导致肿瘤位于右上腹。③睾丸引带残留,当睾丸正常下降完成后,引带萎缩退化,如睾丸下降失败,引带常以纤维索带形式持续存在,由于睾丸引带富含血管成分,故其强化程度高于肌肉。残留的睾丸引带需与精索进行鉴别:睾丸引带远侧无睾丸或与未降睾丸相连,较精索细,呈单一软组织密度,而精索则由血管、输精管和脂肪等多种结构组成[4]。④睾丸血管蒂征,即肿瘤由睾丸动脉供血、睾丸静脉引流[5],本研究8例病灶均未见此征象。研究[6]报道此征象出现的原因为虽然腹腔内睾丸未降,但其血管仍可相对正常地发育,故增强CT上显示肿瘤供血血管。董丽卿等[7]认为,肿瘤供血动脉位于肾动脉下方约2~3 cm,直接起自腹主动脉前外侧壁,在腰大肌前外方向外下走行,于髂动脉外方进入肿瘤,此动脉纤细纡曲,无明显分支。肿瘤供血动脉的起始、走行、腹部无分支等特点均符合睾丸动脉的特点。睾丸动脉分布并终止于肿瘤也反映了肿瘤与睾丸在位置上的一致性,即在隐睾基础上伴发肿瘤。以上研究报道均为成人隐睾肿瘤,儿童患者未见类似报道,因此笔者推测本组患儿中位年龄仅18个月,睾丸动脉较成年人纤细,所以难以显示。反而腹膜后或盆腔腹膜外肿块,长轴指向腹股沟管此特征更加提示来源于隐睾可能。
3.2.2确定肿瘤性质 研究[5,7-8]报道,精原细胞瘤占未降睾丸肿瘤的60%,但均为成人。小儿睾丸肿瘤包括卵黄囊瘤、畸胎瘤、绒毛膜癌、精原细胞瘤等,且以前两者多见。小儿隐睾肿瘤常表现为腹部椭圆形或卵圆形实性、囊实性肿块,一般体积较大,密度一般不均匀。由于青春期睾丸可形成一种特殊的血睾屏障[7],常导致肿瘤血供丰富但强化不明显。由于儿童睾丸发育不成熟,血睾屏障发育不完整,故儿童附睾肿瘤实性部分常呈明显延迟强化。
卵黄囊瘤可发生在肺部、纵隔、脐尿管、颅内、腹膜后等部位,但生殖系统为其主要发病部位。卵黄囊瘤为小儿睾丸肿瘤最常见类型。魏光辉等[9]报道,66例小儿睾丸肿瘤中卵黄囊瘤为34例,占51.5%。本研究卵黄囊瘤仅2例(2/8,25.00%),较畸胎瘤少见(6例,75.00%),可能是由于样本量少所致。腹部卵黄囊瘤体积较大,通常肿块大于6 cm,呈囊实性,强化呈筛状或蜂窝状,多囊间隔中有肿瘤血管[10]。
畸胎瘤在病理上分成熟性畸胎瘤、非成熟性畸胎瘤、恶性畸胎瘤。肿块内见到钙化和脂肪成分被认为是畸胎瘤的特征[11]。由于睾丸恶性畸胎瘤通常于青春期后发病,而其他儿童睾丸肿瘤很少含钙化和脂肪成分,故CT平扫显示含钙化和脂肪成分的青春期前睾丸肿瘤基本可确定是良性畸胎瘤。良性畸胎瘤实性成分少,强化程度轻或无强化。本研究6例畸胎瘤无明显强化,脂肪主要位于肿瘤周边,其中3例可见发育的长骨、椎体等结构。恶性畸胎瘤实性成分较多,强化一般不均匀。
此外,隐睾来源肿瘤需与腹部肉瘤、淋巴瘤、来源于神经或间质的腹膜后肿瘤等鉴别。结合临床隐睾病史,鉴别不难。
总之,小儿隐睾来源肿瘤多为畸胎瘤及卵黄囊瘤。临床上有隐睾病史的儿童,术前CT扫描范围应常规包括阴囊及腹股沟区。MSCT对小儿腹腔内隐睾来源肿瘤有较高的诊断价值。
[1] 李松年.现代全身CT诊断学.北京:中国医药科技出版社,2001:1063-1064.
[2] 吉六舟,刘秀平,李洪涛,等.多层螺旋CT在隐睾及其恶变诊断中的临床应用.实用放射学杂志,2012,28(3):409-411.
[3] 方昆豪,黄兆民,邓星河,等.泌尿生殖系疾病影像诊断图谱.广州:广东科技出版社,1998:437-438.
[4] 王广欢.睾丸引带形态和功能的研究进展.中华小儿外科杂志,2004,25(6):565-567.
[5] 徐亮,张红丽,龚建平,等.腹内未降睾丸巨大精原细胞瘤六例CT资料分析.中华放射学杂志,2008,42(4):392-395.
[6] Karcaaltincaba M, Kaya D, Ozkan OS, et al. Preoperative multidetector computed tomography diagnosis of a seminoma originating from an undescended testis by "testicular vascular pedicle" sign. J Comput Assist Tomogr, 2006,30(5):794-795.
[7] 董丽卿,陈伟建,韩萍,等.多层螺旋CT血管成像对腹部隐睾肿瘤的诊断价值.中华放射学杂志,2006,40(8):860-862.
[8] Ueno T, Tanaka YO, Nagata M, et al. Spectrum of germ cell tumors: From head to toe. Radiographics, 2004,24(2):387-404.
[9] 魏光辉,李旭良,龚以榜.81例小儿无痛性阴囊肿块的临床特点分析.中华泌尿外科杂志,2001,22(8):506-507.
[10] 李秀梅,曹代荣,李银官,等.3例卵黄囊瘤多层螺旋CT表现并文献复习.放射学实践,2009,24(4):415-417.
[11] Pohl HG, Shukla AR, Metcalf PD, et al. Prepubertal testis tumors: Actual prevalence rate of histological types. J Urol, 2004,172(6 Pt 1):2370-2372.
MSCT diagnosis of tumors of intra-abdominal cryptorchidism in children
LULianwei,XUWenbiao*,WUHuiying,LINWenbiao,TIANJinsheng,HUYuelin,XIAOWeiqiang,ZHOUNing
(DepartmentofMedicalImaging,GuangzhouWomenandChildren'sMedicalCenter,Guangzhou510623,China)
Objective To explore the diagnostic value of MSCT in tumors of intra-abdominal cryptorchidism in children. Methods MSCT findings of 8 children with tumors of intra-abdominal cryptorchidism confirmed by surgery and pathology were analyzed retrospectively. Results Six tumors located in the right, 2 (1 tumor of left cryptorchidism turned to the right abdominal) in the left. Eight children showed ovoid soft tissue tumor in abdomen. Three children displayed the long axis of the tumors consistent with regular descending course of embryonic testes. Six teratomas manifested as the cystic and solid mass with fat, calcification (ossification) insidey. Two yolk sac tumors manifested as the large cystic and solid mass with irregular necrosis and abundant tumor vessels. Conclusion The pathologic types of tumors for intra-abdominal cryptorchidism in children are different from adult. Most of them are teratomas or yolk sac tumors, and have some characteristics in MSCT. MSCT is helpful in diagnosis of tumor for intra-abdominal cryptorchidism with medical history.
Cryptorchidism; Testicular neoplasms; Tomography, X-ray computed
鹿连伟(1973—),男,山东潍坊人,硕士,主治医师。研究方向:儿科放射诊断。E-mail: dadlule@sina.com
徐文彪,广州市妇女儿童医疗中心医学影像中心,510623。E-mail: xwb888@126.com
2016-11-05
2017-02-16
R737.21; R814.42
A
1003-3289(2017)06-0925-04
10.13929/j.1003-3289.201611033
