非麻醉医生对全麻患者两种方法置入Proseal喉罩的对比研究
2017-06-28应静吴晋黄自生陈益君黄长顺
应静 吴晋 黄自生 陈益君 黄长顺
非麻醉医生对全麻患者两种方法置入Proseal喉罩的对比研究
应静 吴晋 黄自生 陈益君 黄长顺
目的 比较非麻醉医生对全麻患者使用钢丝塑形置入法与食指推送法置入Proseal喉罩(PLMA)的有效性和安全性。方法 将120例行择期腹腔镜胆囊切除手术患者按随机数字表法分为改良组和对照组,每组60例。由20位没有使用喉罩经验的非麻醉医生在麻醉医生带教下行PLMA置入操作,每人随机选择6例患者行喉罩置入(其中改良组3例,对照组3例),改良组使用钢丝塑形置入法,对照组使用食指推送法。记录两种方法置入PLMA的成功率、置入时间、置入前后1min心率(HR)和平均动脉压(MAP),以及置入后胃管插入成功率,行纤维支气管镜(FOB)定位评分,测定口咽漏气压(OLP)、气腹前气道峰压(PIP)、气腹后PIP,观察有无术中漏气及反流误吸、术后喉罩沾血和咽喉疼痛等并发症。结果 改良组置入喉罩首次成功率及总成功率均高于对照组(P<0.05或0.01),置入时间明显少于对照组(P<0.01)。两组患者置入喉罩前后1min的HR和MAP变化均无统计学差异(均P>0.05)。两组患者均顺利插入胃管,OLP、FOB评分≥3分例数、气腹前PIP、气腹后PIP、术中漏气更换气管插管例数比较均无统计学差异(均P>0.05),术中均未发生反流误吸。术后改良组喉罩沾血和咽喉痛例数均少于对照组(P<0.05或0.01)。结论 相对于食指推送法,没有喉罩使用经验的非麻醉医生采用钢丝塑形置入法能迅速有效地对全麻患者置入PLMA,成功率更高,时间更短,术中气道管理安全有效,术后咽喉并发症也较少。
Proseal喉罩 非麻醉医生 改良 置入方法
喉罩因其使用简单、损伤轻、患者易耐受等优点已成为建立人工气道进行辅助呼吸的一个有效途径。第三代喉罩——食管引流型喉罩(proseal laryngeal mask airway,PLMA)是2000年由Brain设计并应用于临床的,其独特的引流管设计能将消化道和呼吸道有效分隔开,具有比普通喉罩(LMA)更安全、更广泛的临床应用特性[1]。目前PLMA除了用于临床麻醉外,还广泛用于急救、心肺复苏等领域。那么如何让没有或仅有少量喉罩使用经验的非麻醉专业临床医生能够迅速有效使用PLMA,也成为亟待解决的问题。笔者将PLMA的改良置入法——钢丝塑形置入法与传统的食指推送法在没有喉罩使用经验的非麻醉医生临床带教学习中进行比较,为方便临床医生使用PLMA提供参考。
1 对象和方法
1.1 对象 选择2015年5至9月在我院择期行腹腔镜胆囊切除手术患者120例,ASAⅠ~Ⅲ级,无严重心肺疾病。排除标准:年龄<18岁,ASAⅣ~Ⅴ级,BMI>35kg/m2,术前有咽喉疼痛,有严重胃食管反流症,张口度<2.5cm,Mallampati 4级。本研究经医院医学伦理委员会审批,所有患者或其亲属签署知情同意书。采用随机数字表法将患者分为改良组和对照组,每组60例。两组患者一般资料比较差异均无统计学意义(均P>0.05),详见表1。

表1 两组患者一般临床资料比较
1.2 麻醉方法 所有患者术前禁食、禁饮,麻醉前30min肌肉注射阿托品0.5mg,入手术室后常规开放外周静脉,监测心率(HR)、血压(BP)、脉搏血氧饱和度(SpO2)、心电图(ECG)、呼气末二氧化碳分压(PETCO2)。患者在面罩吸入5L/min的纯氧3min后进行麻醉诱导,静脉推注咪达唑仑0.04mg/kg、舒芬太尼0.5μg/kg、罗库溴胺0.5mg/kg、丙泊酚1.5~2mg/kg,待患者睫毛反射消失、下颌松弛再移开面罩置入PLMA。全麻维持采用静吸复合麻醉,丙泊酚4~9mg/(kg·h)和七氟烷(浓度1%~2%)维持,如有需要,间断推注罗库溴胺(0.15mg/kg)和舒芬太尼(0.15μg/kg)。术中维持正压通气,纯氧流量1.5L/min,潮气量(VT)8ml/kg,通气频率(f)12次/min,吸呼比(I∶E)1∶2,维持SpO2>95%,PETCO2在30~45mmHg。术后送麻醉后复苏室(PACU)拔管。
1.3 喉罩置入方法 置入PLMA的操作医生为20位在麻醉科轮转的外科、急诊科住院医生,无任何喉罩使用经验,在参与本次研究后按照Ragazzi等[2]采用的方法,均先经过15min的喉罩理论培训,并在带教医生的指导下在人体模型上每种方法练习2次,熟悉了食指推送法和钢丝塑形置入法的操作步骤后再进入下一步的临床实践。食指推送法:操作者以左手打开患者口腔,右手以持笔式握住喉罩,用食指的指尖抵在喉罩的罩体与通气管的连接处,从口正中将喉罩轻柔放入口腔,罩口方向朝向下颌,在确定喉罩罩体的位置处于口腔正中且气囊平整后,在食指的指引下将喉罩沿舌正中线紧贴硬腭向下置入,直至不能再推进为止,如果置入时在口腔后部遇到阻力可以采取稍微侧入的方法,最后用手持气囊压力表(泰科109-02型)对气囊充气至套囊内压为60cmH2O。钢丝塑形置入法:首先是喉罩准备,把用于气管插管的钢丝笔直穿入PLMA引流管中,钢丝头端离引流管头端开口处留稍许距离(约0.5cm,以免置管时钢丝露出造成损伤),然后将喉罩套囊前1/3连钢丝一起折弯,使其与喉罩通气管呈约135°,见图1。置入时操作者同样以左手打开口腔,右手握住喉罩,从口正中将喉罩轻柔放入口腔,罩口方向朝向下颌。在确定喉罩罩体的位置处于口腔正中后右手持喉罩沿舌正中线紧贴硬腭向下置入,当在口腔后部遇到阻力时,左手握住引流管尾部的钢丝往上拔,同时右手持喉罩向下置入,直至不能再推进为止,最后将钢丝完全拔出,充气同上。

图1 钢丝塑形后PLMA外观
20位操作医生每人随机对6例患者置入PLMA(改良组3例,对照组3例)。改良组患者使用钢丝塑形置入法置入PLMA,对照组使用食指推送法,PLMA的型号根据患者体重选择(30~50kg选3号,50~70kg选4号,>70kg选5号)。所有患者在喉罩置入时均采取仰卧位,枕部垫高7cm,头部后仰成嗅物位,喉罩套囊置入前均完全放气,套囊背面及尖端用水解润滑剂润滑。置入后行机控通气(VT=8ml/kg,f=12次/min,I∶E=1∶2)。PLMA置入成功的标准是能够建立有效通气:胸廓运动正常,无漏气(颈部听诊无漏气声,皂膜试验[3]监测引流管无漏气),PETCO2波形正常且维持在30~45mmHg。如不能建立有效通气则把套囊完全放气并由操作者轻柔的上下调整置入深度,若还不能改善通气,就宣告失败一次,拔出喉罩重新置入。操作医生共有3次机会可以尝试,每次失败后均面罩通气后再继续,如果3次均失败则由带教医生完成喉罩置入。整个过程中如果患者出现SpO2<90%则中断研究,面罩通气后由带教医生完成喉罩置入,该患者不计入统计。计时从喉罩套囊距离患者门齿上方1cm处开始,到出现第一个有效的PETCO2波形结束。术中患者若出现反流误吸或喉罩漏气经调整后不能改善则换气管插管。
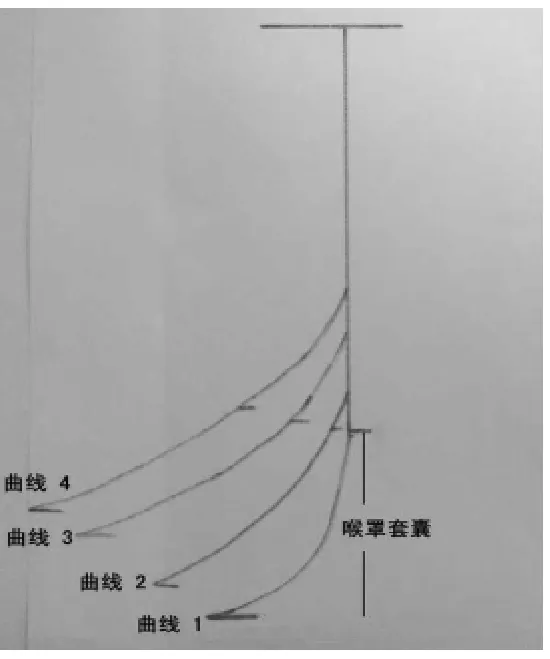
图2 拔出钢丝时PLMA形状变化趋势(注:随着钢丝导芯拔出,PLMA弧度逐渐从曲线1变化至曲线4)
1.4 观察指标 观察两组患者尝试置入喉罩次数、置入时间、喉罩置入后操作医生对该方法难易度的评价(简单/中等/困难)、置入前后1min的心率(HR)和平均动脉压(MAP)。待有效通气建立后,监测套囊内压为60cmH2O时的口咽漏气压[OLP,为在右上颈部第1次听到喉罩周围溢气声的压力,是在关闭溢气阀门,新鲜气保持流量3.0L/min时听到声音的气道峰压(PIP)],用14号胃管润滑后插入引流管看是否能顺利插入食管,用纤维支气管镜(FOB)观察声门和会厌的暴露程度,并按照Keller等[4]提出的标准行FOB定位评分:4分:只显露声带,3分:显露声带和会厌后部,2分:显露声带和会厌前部,1分:未见声带(≥3分表示位置理想)。记录气腹前PIP、气腹后PIP、术中有无漏气及反流误吸,术后记录患者喉罩拔出后喉罩有无沾血、有无咽喉疼痛,其中咽喉疼痛用视觉模拟法(VAS)评分。
1.5 统计学处理 应用SPSS19.0统计软件,计量资料以表示,组内比较采用配对t检验,组间比较采用独立样本t检验;计数资料组间比较采用χ2检验和两独立样本非参数检验。
2 结果
改良组置入喉罩首次成功率及总成功率均高于对照组(P<0.05或0.01),置入时间明显少于对照组(P<0.01),操作医生认为改良组喉罩置入较简单(P<0.01)。两组患者置入喉罩前后1min的HR和MAP比较均无统计学差异(均P>0.05)。两组患者胃管顺利插入例数、OLP、FOB评分≥3分例数、气腹前PIP、气腹后PIP、术中漏气更换气管插管例数上的比较均无统计学差异(均P>0.05),术中均未发生反流误吸。改良组喉罩沾血例数和术后咽喉痛例数均少于对照组(P<0.05或0.01),见表2。
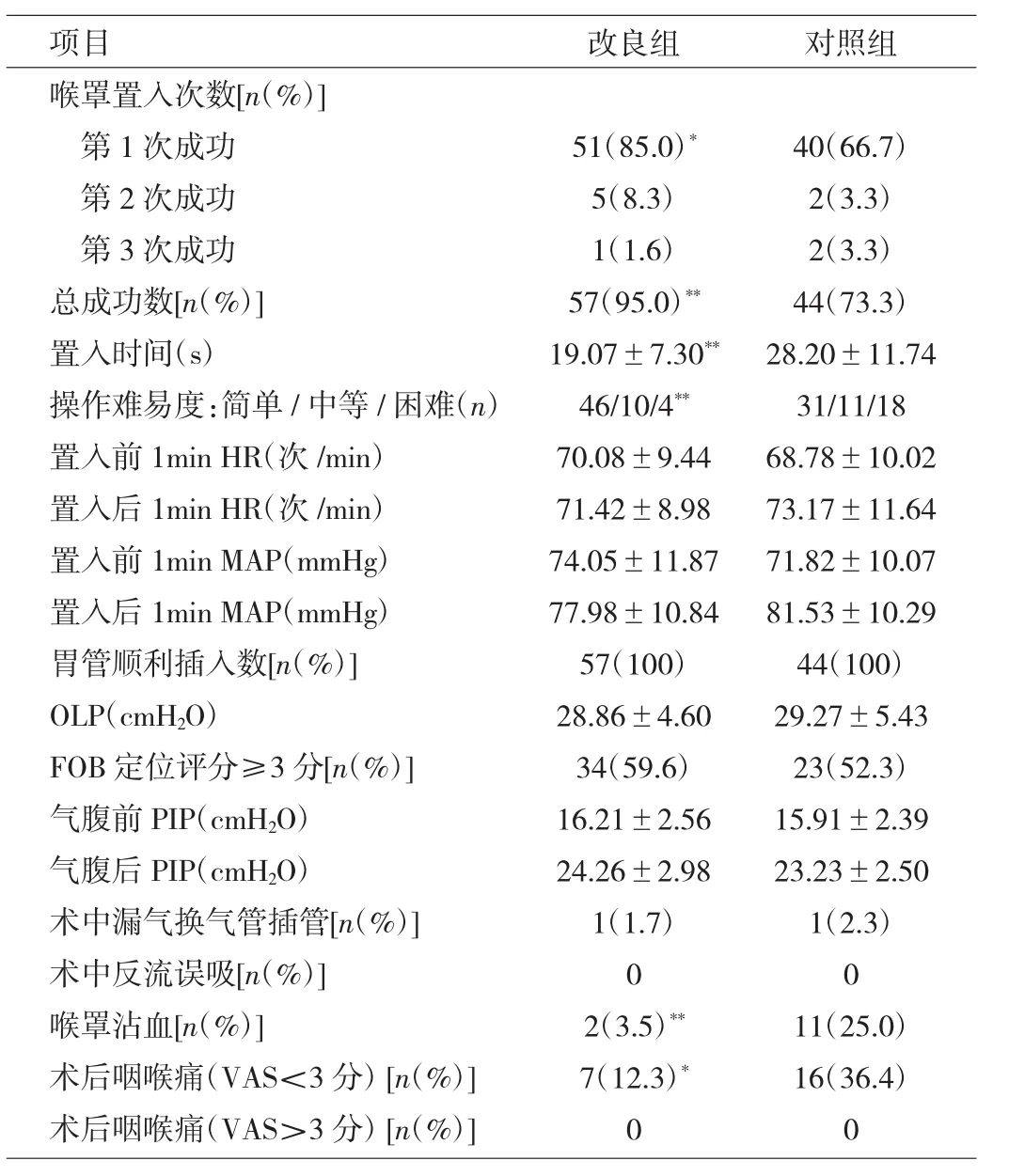
表2 两组患者喉罩置入成功率、术中情况及术后并发症比较
3 讨论
喉罩是介于气管导管与面罩之间的上呼吸道通气装置。早在1994年Verghese等[5]研究证实,在急诊室接受心肺复苏的患者,急诊室人员可在麻醉医生赶来行气管插管前用喉罩建立紧急气道,有61%的患者恢复了自主循环,为进一步的生命复苏争取了宝贵时间。经过不断的实践发展,喉罩目前已成为可靠的上呼吸道处理方法之一,ASA已将其列为“无法通气,无法插管”即困难气道管理的急救方法[6]。国内喉罩除了临床麻醉也被广泛用于急救及心肺苏复。但是相比麻醉医生,非麻醉专业的临床医生显然在喉罩熟练程度上有较大差距,那么如何提高临床医生置入喉罩的成功率,使其能更方便的使用喉罩是一个亟待解决的问题。
目前临床上PLMA使用较广,有很多种置入方法,最常见的是传统的食指推送法,沿袭于普通喉罩。除了食指推送法外较常见的有专用引导柄置入法和喉镜直视下探条导引法。Joseph Brimacombe等[7]对比了以上3种方法,研究显示引导柄法与食指推送法首次成功率相似(84%vs 88%),喉镜直视下探条导引法首次成功率较高(100%),但是探条导引法因为需要使用喉镜且可能对食道黏膜产生刺激和损伤,故不作为首选。此外还有一些改良方法见于报道,比如Hwang等[8]认为PLMA旋转90°置入法比食指推送法有着更高的首次成功率(100%vs 85%)。以上研究的操作医生均是有着丰富喉罩使用经验的麻醉医生,这些方法对于非麻醉专业的临床医生是否也能有着较高的成功率尚未可知。Mohr等[9]观察了工作第1年的麻醉住院医生学习使用食指推送法置入PLMA的情况,他们最初5例的首次成功率和总成功率只有72%和74%,而经历了40例喉罩置入后首次成功率和总成功率稳定提升到86% 和96%。Brimacombe等[10]观察了麻醉医生在使用了200次普通喉罩和PLMA后得出结论:较高的成功率(>98%)与大量的使用经验(>200次)密切相关。可见使用传统的方法置入PLMA需要通过足够的练习才能使成功率达到较高的水平。
本次研究特地选择了没有喉罩使用经验的在麻醉科轮转的外科、急诊科住院医生来学习置入PLMA。两种方法对比结果显示,使用钢丝塑形置入法的首次成功率及总成功率均高于食指推送法(P<0.05或0.01),而且耗时更少(P<0.01),操作评价更为简单(P<0.01)。究其原因可能与其钢丝拔出后喉罩变形有关。引起PLMA置入失败的主要原因是喉罩套囊在口腔后部遇到了阻力[11]。而使用钢丝塑形置入法置入PLMA,当把钢丝从引流管中拔出时,钢丝弯曲的头部会使喉罩发生变形,喉罩的弧度会从几乎笔直的曲线1逐渐弯曲成曲线4,从而接近人体口腔后部的生理曲线,同时上抬的喉罩套囊会把下坠的舌根逐渐抬起,这些变化可能会减少喉罩在口腔后部遇到的阻力,使其以更自然的弧度进入到下咽部。另外,钢丝的支撑也使得喉罩在口腔中不易发生左右移位和折返,提高了成功率。钢丝塑形置入法另一个优点是完全不需要伸手指进入口腔,既简化操作,又减少了手指不必要的污染和损伤。
喉罩术后并发症与喉罩置入时创伤和喉罩套囊对咽部黏膜和肌肉压迫有关[12-13]。考虑到改良组采用钢丝塑形增加了PLMA的硬度,有可能在置入喉罩时对软组织额外造成损伤,在实际操作时均会提醒操作医生,当置入PLMA到达口腔后部舌根处遇到阻力时,严禁连钢丝带喉罩一起往下硬插,而是一手往上拔出钢丝,一手握住喉罩向下置入,真正进入下咽部的是柔软的喉罩套囊,与对照组相比并不会因为钢丝塑形而增加软组织的创伤。在研究中笔者观察到改良组患者术后喉罩沾血例数和咽喉痛例数均少于对照组(P<0.05或0.01)。这可能因为改良组用钢丝塑形置入法置入PLMA时,随着钢丝的拔出PLMA发生了弧度变化,上抬的喉罩套囊把下坠的舌根抬起,减少了PLMA通过口咽部夹角遇到的阻力,从而减轻了PLMA对患者口咽部黏膜的刺激,也可能因为改良组使用钢丝塑形置入法置入PLMA成功率高,减少了尝试次数,从而减少了损伤机会。但是置入PLMA前后1min的HR和MAP比较无统计学差异,这可能因为患者此时已处于麻醉状态,两种方法置入PLMA对人体的刺激较轻,不足以引起显著的血流动力学变化。
喉罩用于腹腔镜下胆囊切除术等气腹压力增加的手术,必须严格监测气道压力变化,预防漏气和反流误吸。本次研究中,两组患者均顺利放置胃管,术中无反流误吸,OLP、FOB评分≥3分例数、气腹前PIP、气腹后PIP、术中漏气更换气管插管例数比较均无统计学意义,说明钢丝塑形置入法与食指推送法置入PLMA在喉罩定位准确性、气道密封性上没有差异,均能满足腹腔镜下胆囊切除术需求。
综上所述,钢丝塑形置入法能使没有喉罩使用经验的非麻醉医生通过简单练习就能为全麻患者迅速、有效的置入PLMA,成功率高,大大减少了学习训练时间,节省了宝贵的教学资源,而且对患者刺激小,并发症少,能满足手术需要,可作为临床医生使用PLMA的常规置入方法。
[1] Brain AI J,Verghese C,Strube P J.The LMA Proseal-a laryngeal mask with an oesophageal vent[J].Br J Anaesth,2000,84(5): 650-654.
[2] RagazziR,FinessiL,FarinelliI,et al.LMASupremeTMvs i-gelTM-a comparison of insertion success in novices[J].Anaesthesia, 2012,67(4):384-388.
[3] 管剑峰,朱俊.ProSeal喉罩在小儿全麻中的临床应用[J].临床麻醉学杂志,2008,24(9):744-745.
[4] Keller C,Brimacombe J,Puehringer F.A fibreoptic scoring system to assess the position of laryngeal mask airway devices.Interobserver variability and a comparison between the standard, flexible and intubating laryngeal mask airways[J].Anaesthesiologie Intensivmedizin Notfalmedizin Schmerztherapie,2000,35(11): 692-694.
[5] Verghese C,Prior Willeard P F,Baskett P J.Immediate management of the airway during cardiopulmonary resuscitation in a hospital without a resident anesthesiologist[J].Eur J Emerg med, 1994,1(3):123-125.
[6] Barata I.The laryngeal mask airway:prehospital and emergency department use[J].Emerg Med Clin North Am,2008,26(4):1069-1083.
[7] Joseph Brimacombe,Christian Keller,Dana Vosoba Judd.Gum Elastic Bougie-guided Insertion of the ProSealTMLaryngeal Mask Airway Is Superior to the Digital and Introducer Tool Techniques [J].Anesthesiology,2004,100(1):25-29.
[8] Hwang Jung-won,Park Hee-Pyoung,Lim Young-Jin,et al. Comparison of Two Insertion Techniques of ProSeal?Laryngeal Mask Airway:Standard versus 90-degree Rotation[J].Anesthesiology,2009,110(4):905-907.
[9] Mohr S,Weigand M A,Hofer S,et al.Developing the skill of laryngeal mask insertion:Prospective single center study[J]. Anaesthesist,2013,62(6):447-452.
[10] Brimacombe J,Keller C,Fullekrug B,et al.A multicenter study comparing the ProSeal with classic laryngeal mask airway in anesthetized,nonparalyzed patients[J].Anesthesiology,2002, 96(2):289-295.
[11] Brimacombe J,Keller C.The ProSeal laryngeal mask airway:A randomized,crossover study with the standard laryngeal mask airway in paralyzed,anesthetized patients[J].Anaesthesiology, 2000,93(1):104-109.
[12] Burgard G,Molhoff T,Prien T.The effect of laryngeal mask cuff pressure on postoperative sore throat incidence[J].ClinAnesth, 1996,8(3):198-201.
[13] 陈鹭,张传汉.喉罩通气的并发症及其影响因素[J].临床麻醉学杂志,2010,26(6):547-548.
Comparison of two insertion techniques of proseal laryngeal mask airway performed by non-anesthesiologists in general anesthesia
YING Jing,WU Jin,HUANG Zisheng,et al.Department of Anesthesiology,Ningbo First Hospital,Ningbo 315010,China
Proseal laryngeal mask airway Nonanesthetists Improved Insertion technique
2016-02-05)
(本文编辑:严玮雯)
315010 宁波市第一医院麻醉科
吴晋,E-mail:doctorwj@126.com
【 Abstract】 Objective To compare the efficacy and safety of two insertion techniques of proseal laryngeal mask airway (PLMA)performed by Non-anesthesiologists in general anesthesia. Methods One hundred and twenty patients undergoing elective laparoscopic cholecystectomy were randomly allocated in the study group or control group (n=60 in each group).The PLMA were inserted by 20 non-anesthesiologists under the supervision of experienced anesthesiologists,all the operators had no previous experience laryngeal mask airway insertion.Each operator randomly performed on 6 randomly chosen patients (3 in study group and 3 in control group).In the study group,PLMA was inserted by the wire shaped technique,while in the control group,PLMAwas inserted by the index finger manipulation.The success rate and insertion time were documented.Heart rate(HR) and mean arterial pressure(MAP)were measured 1 min before and after insertion.The success rate of inserting the gastric tube, score of fiberoptic bronchoscope(FOB)location,oropharyngeal leak pressure(OLP)and peak airway pressure(PIP)before and after pneumoperitoneum were also documented.Intraoperative and postoperative complications were observed. Results The success rate ofinsertion at the first attempt and the overallsuccess rate was higher in study group(P<0.05 or 0.01).The time taken for insertion in the study group was significantly less than that in the controlgroup(P<0.01).There were no significant differences in HR and MAP 1 min before and after insertion between two groups(P>0.05).The gastric tubes were inserted smoothly in all patients.There were no significant differences in OLP,numbers of FOB score>3,PIP before and after pneumoperitoneum, numbers of patients exchanged with endotracheal tube during operation between the two group (P>0.05).There was no regurgitation and aspiration during operation in both groups.The incidence of blood staining(P<0.01)and sore throat(P<0.05) was lower in the study group.Conclusion Compared to the traditionalindex finger manipulation,non-anesthesiologists can insert PLMA safely and effectively by using wire shaped technique with higher success rate,shorter time taken and less postoperative complications.
