术前严重紫绀对法乐四联症根治术后早期恢复的影响
2017-06-27潘沱王晓峰王旭鲁中原杨菊先李胜利
潘沱,王晓峰,王旭,鲁中原,杨菊先,李胜利
术前严重紫绀对法乐四联症根治术后早期恢复的影响
潘沱,王晓峰,王旭,鲁中原,杨菊先,李胜利
目的:探讨法乐四联症(TOF)患儿术前伴发严重紫绀与根治术后早期恢复之间的关系。
方法:采用回顾性队列研究方法。选取2010-03-01至2013-03-01我院行外科根治术的TOF患儿271例作为研究对象。以术前血红蛋白浓度≥180 g/L为分组标准,将患儿分为严重紫绀组(n=48)和非严重紫绀组(n=223)。采取单因素分析法,比较两组之间的差异性。将单因素分析中具有一定差异的(P<0.1)的变量纳入二元Logistic模型,用以分析变量的显著性差异。
结果:单因素分析显示,与非严重紫绀组相比,严重紫绀组术后其他并发症的发生率更高(P<0.001),到达负平衡时间(P=0.006)和机械通气时间更长(P=0.001);术后急性肾损伤发病率差异无统计学意义(P=0.360)。二元Logistic分析显示:严重紫绀组术后需要更长的机械通气时间(比值比:3.432,95%可信区间:1.014~5.978,P=0.015),达到负平衡的时间延长(比值比= 4.823, 95%可信区间:2.586~8.941,P=0.002),术后并发症发生率更高(比值比=14.322,95%可信区间: 7.114~26.251,P<0.001)。
结论:TOF患儿术前伴发严重紫绀会显著增加术后早期各类并发症的发生率,延长机械通气时间和到达液体负平衡的时间,从而导致术后恢复延迟。
法乐四联症;紫绀;心脏外科手术
(Chinese Circulation Journal, 2017,32:603.)
受中国各地区经济水平和医疗救治水平差异的影响,我国先天性心脏病(先心病)患儿接受手术治疗时间相对较晚[1]。对于紫绀型先心病患儿,较晚的手术时间导致较长时间的器官缺氧,引起红细胞数量及血液粘稠度的异常增加[2],当血红蛋白浓度超过180 g/L[3,4],即可诊断为严重紫绀。法乐四联症(TOF)是紫绀型先天性心脏病中最为常见的类型。严重紫绀型TOF患儿接受根治术后是否会导致围术期预后不良,目前尚少见相关报道。本研究针对TOF根治手术的特定人群,探讨术前严重紫绀与术后早期恢复之间的关系。
1 资料与方法
研究对象:回顾性纳入2010-03-01至2013-03-01在我院行TOF根治术的患儿821例。研究患儿的入选标准:⑴年龄小于3岁;⑵入选典型TOF患儿;⑶所有患儿均需行TOF根治手术。排除标准如下:⑴同时合并其他复杂畸形(如肺动脉闭缩,心内膜垫缺、右心室双出口等);⑵选择姑息手术者。最终入选患儿271例,以术前血红蛋白浓度≥180 g/L为分组标准,即严重紫绀组(血红蛋白浓度≥180 g/L)48例,非严重紫绀组(血红蛋白浓度<180 g/L)223例 。
资料收集与变量定义:本研究采取AKIN作为急性肾损伤的诊断标准[5,6],即:急性肾损伤Ⅰ级:术后最高血清肌酐和术前血肌酐之差与术前血清肌酐之比处于150%~200%,最高血清肌酐和术前血肌酐之差绝对值大于等于26.4 μmol/L,术后6 h尿量小于0.5 ml/(kg·h)。急性肾损伤Ⅱ级:术后最高血清肌酐和术前血肌酐之差与术前血清肌酐之比处于200%~300%,术后12 h尿量小于等于0.5 ml/ (kg·h)。急性肾损伤Ⅲ级:术后最高血清肌酐和术前血肌酐之差与术前血清肌酐之比大于300%,最高血清肌酐绝对值大于等于354 μmol/L,术后24 h尿量小于等于0.3ml/(kg·h)。
术后48 h内选取最高血肌酐用于和术前血肌酐进行比较。正性肌力药物评分[7]VIS)={多巴胺[μg/(kg·min)] + 多巴酚丁胺[μg/(kg·min) ]+ 100 × 肾上腺素[μg/(kg·min)] + 10 × 米力农[μg/(kg·min)] + 10 000 × 加压素[ U/(kg·min)]+ 100 × 去甲肾上腺素 [μg/(kg·min)] };术后容量超负荷按大于等于10 %定义[8]。
统计学方法:该研究的统计学分析采用统计学软件进行分析(IBM SPSS Statistics for Windows,version 22,IBM Corporation,Armonk,NY,USA)。连续性变量若符合正态分布则以)进行报告;若不符合正态分布则采用中位数(P25,P75)进行报告;分类变量采用进行报告。单因素分析:分类变量采用卡方检验或者秩合检验;符合正态分布且方差齐的连续性变量采用t检验,不符合正态分布或方差不齐的连续性变量采用秩合检验。具有一定显著性的变量(P<0.1)的分类变量则纳入二元Logistic分析模型,进行显著性分析。
2 结果
两组患儿的围术期基线资料比较(表1):单因素分析显示,严重紫绀组和非严重紫绀组相比,患儿年龄较大,术前氧饱和度、Nakata指数、McGoon指数和左心室舒张末期容积指数(LVEDVI)均较小,差异均有统计学意义(P<0.05)。心肺转流时间、主动脉阻断时间、跨环补片率差异均无统计学意义(P>0.05)。
两组患儿术后及住院期间的临床资料比较(表2):与非严重紫绀组相比,严重紫绀组术后其他并发症的发生率更高(P<0.001),到达负平衡时间(P=0.006)和机械通气时间更长(P=0.001);术后急性肾损伤发病率差异无统计学意义(P=0.360)。
与紫绀相关的二元Logistic分析(表3):二元Logistic分析显示,严重紫绀患儿术后需要更长的机械通气时间(比值比:3.432,95%可信区间:1.014~5.978,P=0.015),达到负平衡的时间延长(比值比= 4.823,95%可信区间:2.586~8.941,P=0.002),术后其他并发症发生率更高(比值比=14.322,95%可信区间: 7.114~26.251,P<0.001)。
表1 两组患儿的围术期基线资料比较()
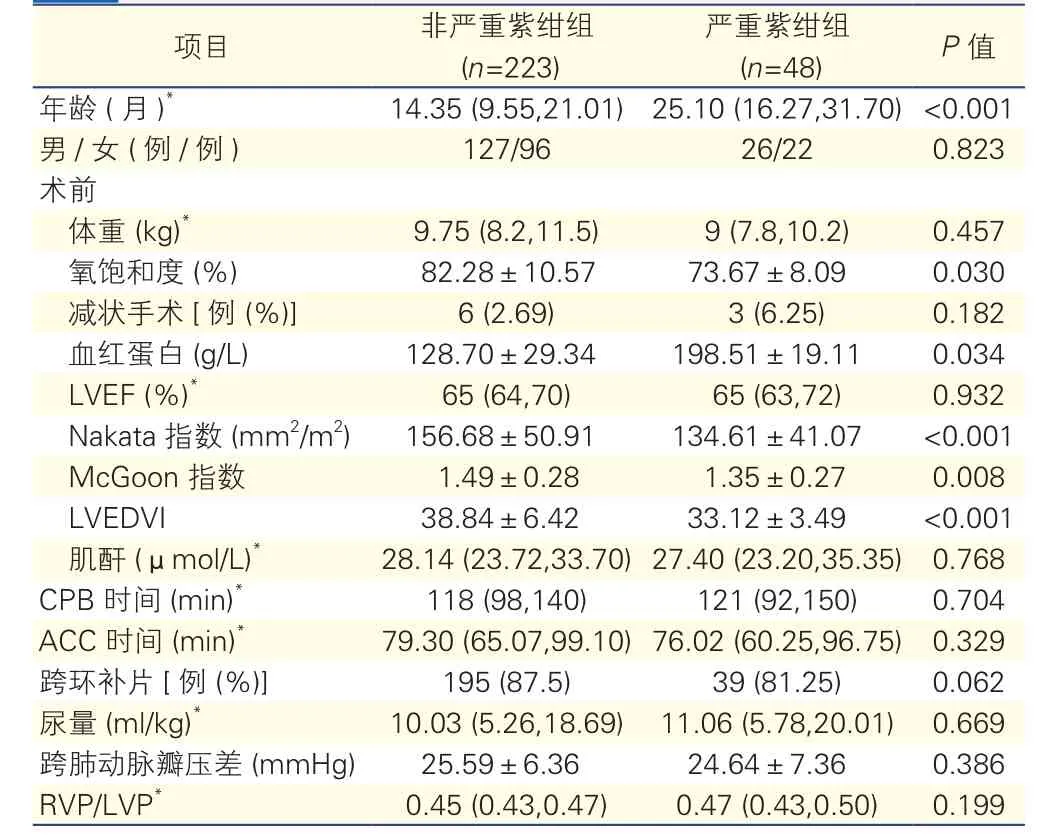
表1 两组患儿的围术期基线资料比较()
注:*中位数 (P25,P75);CPB: 心肺转流;ACC: 主动脉阻断;LVEDVI: 左心室舒张末期容积指数;LVEF: 左心室射血分数;RVP/LVP:右心室压/左心室压。1 mmHg=0.133 kPa
项目非严重紫绀组(n=223)严重紫绀组(n=48)P值年龄 (月)*14.35 (9.55,21.01)25.10 (16.27,31.70)<0.001男/女 (例/例)127/9626/220.823术前体重 (kg)*9.75 (8.2,11.5)9 (7.8,10.2)0.457氧饱和度 (%)82.28±10.5773.67±8.090.030减状手术[例 (%)]6 (2.69) 3 (6.25)0.182血红蛋白 (g/L)128.70±29.34198.51±19.110.034 LVEF (%)*65 (64,70)65 (63,72)0.932 Nakata指数 (mm2/m2)156.68±50.91134.61±41.07<0.001 McGoon 指数1.49±0.281.35±0.270.008 LVEDVI38.84±6.4233.12±3.49<0.001肌酐 (μmol/L)*28.14 (23.72,33.70)27.40 (23.20,35.35)0.768 CPB 时间 (min)*118 (98,140)121 (92,150)0.704 ACC 时间 (min)*79.30 (65.07,99.10)76.02 (60.25,96.75)0.329跨环补片[例 (%)]195 (87.5)39 (81.25)0.062尿量 (ml/kg)*10.03 (5.26,18.69)11.06 (5.78,20.01)0.669跨肺动脉瓣压差 (mmHg)25.59±6.3624.64±7.360.386 RVP/LVP*0.45 (0.43,0.47)0.47 (0.43,0.50)0.199

表2 两组患儿术后及住院期间的临床资料比较(±s)

表3 与紫绀相关的二元Logistic分析
3 讨论
紫绀型先心病患儿术前经历较长时间的氧缺乏,机体各重要器官和系统均会出现一定程度的受损[9]。再此情况下,这些患儿在经历体外循环后可能会加剧机体各器官的缺血再灌注损伤,导致术后低心输出量状态[5],从而可能会造成术后恢复不良。但目前尚少有术前严重紫绀型先心病与术后早期恢复之间关系的研究。本研究显示:TOF患儿术前伴发的严重紫绀显著可延长到达液体负平衡时间,并延长机械通气时间,同时增加了其他并发症的发生率,但未增加术后早期急性肾损伤的发生率。
严重紫绀会导致先心病患儿的血液系统呈现红细胞异常增多,血液粘滞度增高,低蛋白血症等异常的病理生理改变[2]。这些改变会加重体外循环心脏手术后出血、毛细血管渗漏、组织水肿和肺水肿[10]。有研究显示[8]:液体超负荷会显著增加先心病患儿术后的病死率,而液体负平衡可促进先心病患儿术后的早期恢复。TOF患儿达到负平衡时间越长,先心病患儿的预后越差。本研究表明:严重紫绀TOF患儿到达负平衡时间较长,同时术后不良并发症较多,这与相关研究的结论一致。
机械通气时间是衡量预后的良好指标,它的延长本身就代表着患儿恢复延迟[11]。Nakata指数和McGoon指数可提示患儿肺动脉发育不良好[12],Nakata指数和McGoon指数越小,则患儿术后恢复的时间越长[11]。我们的研究显示:与非严重紫绀患儿相比,严重紫绀患儿年龄更大、Nakata指数和McGoon指数更小。越晚接受医疗干预措施的患儿肺动脉发育越差,其紫绀程度越重,根治术后更容易发生恢复延迟。这提示:TOF患儿应尽早行根治性手术,若不能及时行根治手术,可先行姑息性促进肺动脉发育的手术,减轻根治术前的紫绀症状。如此才能更有利于TOF患儿的早期康复。
严重紫绀型TOF红细胞异常增多,血液粘滞度增高,凝血因子缺乏,可能会有有较大术后出血,毛细血管渗漏风险和术后低心输出量综合征的风险,由此所造成的液体超负荷、低心输出量综合征可明显增加患者的院内死亡率[13]。本研究显示:除急性肾损伤外,严重紫绀组的二次开胸手术、ECMO、术后气管切开、再次气管插管、腹膜透析等术后并发症发生率明显增高。这些并发症大多与患儿术后循环不稳定,液体超负荷有关。所以,严重紫绀的患者由于术前的异常病理生理条件可能更容易发生这些不良并发症,从而影响患儿的早期预后。这再一次提示我们,对肺血管发育不良的TOF患儿尽早实施医疗干预,从而促进根治手术后的早期恢复。
有研究显示:急性肾损伤是小儿先天性心脏病手术后常见的并发症之一[5],且严重可显著增加术后ICU滞留时间,增加院内死亡率[5]。先心病围术期急性肾损伤发病危险因素的研究显示,心肺转流时间和主动脉阻断时间延长[14]预示着术后早期急性肾损伤的发病率增高。然而,近年来复杂先心病外科操作技术及围术期管理水平的提高,保证了心肺转流时间和主动脉阻断时间均控制在相对安全的范围内[15],本研究证明:严重紫绀型先心病和非严重紫绀型先心病TOF患儿的心肺转流时间、主动脉阻断时间无统计学差异。同时,我们对高危TOF患儿,采取更为积极液体管理措施(强化利尿,积极腹透)可以明显降低液体超负荷对肾脏的不良影响[16,17]。这也许是术前严重紫绀未增加术后急性肾损伤发生率的原因。
综上所述,TOF患儿术前伴发严重紫绀会显著增加各类不良并发症发生率,延长机械通气时间,延长到达液体负平衡时间,导致恢复延迟。对肺血管发育不良的TOF患儿尽早实施增加肺血流的姑息性手术(如体肺分流或右室肺动脉连接术)有助于促进肺血管发育,减轻紫绀症状,从而促进根治手术后的早期恢复。
[1] Wu KH, Lü XD, Liu YL. Recent progress of pediatric cardiac surgery in China. Chin Med J, 2006, 119: 2005-2012.
[2] Goldschmidt B. Blood coagulation and platelet abnormalities in cyanotic congenital heart-disease. Lancet, 1973, 1: 607.
[3] Wang XY, Sheng-Hui BI, Wang XW, et al. Operative effects of patients with hemoglobin above 200 g/l in cyanotic congenital heart disease. Progress in Modern Biomedicine, 2014, 14: 1308-1311.
[4] 王显悦. 紫绀型先天性心脏病患者血红蛋白增高的临床意义. 西北国防医学杂志, 2014, 326-328.
[5] Blinder JJ, Goldstein SL, Lee VV, et al. Congenital heart surgery in infants: Effects of acute kidney injury on outcomes. J Thorac Cardiovsur, 2012, 143: 368-374.
[6] Lopes JA, Fernandes P, Jorge S, et al. Acute kidney injury in intensive care unit patients: a comparison between the RIFLE and the Acute Kidney Injury Network classifications. Crit Care, 2008, 12: 1-8.
[7] Gaies MG, Gurney JG, Yen AH, et al. Vasoactive-inotropic score as a predictor of morbidity and mortality in infants after cardiopulmonary bypass. Pediatr Crit Care Med, 2010, 11: 234-238.
[8] Hazle MA, Gajarski RJ, Blatt NB, et al. Fluid overload in infants following congenital heart surgery. Pediatr Care Med, 2013, 6: 14: 44-49.
[9] Shian WJ, Chi CS, Chen JW, et al. Hypoxic-ischemic effect on infants and children with cyanotic congenital heart disease: clinical assessment of neurological examination and brain magnetic resonance images. Chin Med J, 1994, 53: 154-157.
[10] Seghaye MC, Grabitz RG, Duchateu J, et al. Inflammatory reaction and capillary leak syndrome related to cardiopulmonary bypass in neonates undergoing cardiac operation. J Thorac Cardiovasc Surg, 1996, 112: 687-697.
[11] Li SL, Zhang YJ, Li SJ, et al. Risk factors associated with prolonged mechanical ventilation after corrective surgery for tetralogy of Fallot. Congenit Heart Dis, 2015, 10: 254-262.
[12] van Dongen EI, Glansdorp AG, Mildner RJ, et al. The influence of perioperative factors on outcome in children aged less than 18 months after repair of tetralogy of Fallot. J Thorac Cardiovasc Surg, 2003, 126: 703-710.
[13] Doyle RA, Dhir AK, Moors AH, et al. Treatment of perioperative low cardiac output syndrome. Ann Thorac Surg, 1995, 59: S3-11.
[14] Güvener M, Korun O, Demirtürk OS. Risk factors for systemic inflammatory response after congenital cardiac surgery. J Card Surg, 2015, 30: 92-96.
[15] 陈求名, 李守军, 花中东, 等. 双心室矫治术治疗完全型房室间隔缺损合并法洛四联症. 中国循环杂志, 2015, Zl: 110.
[16] 曾敏, 李守军, 王旭, 等. 先心病术后危重患儿的早期腹膜透析治疗. 中华胸心血管外科杂志, 2013, 29: 73-75.
[17] 曾敏. 先天性心脏病术后危重患儿早期腹膜透析治疗的临床研究.中国循环杂志, 2013, Zl: 124.
Impact of Severe Cyanosis on Early Post-operative Recovery in Pediatric Patients With Corrective Operation of Tetralogy of Fallot
PAN Tuo, WANG Xiao-feng, WANG Xu, LU Zhong-yuan, YANG Ju-xian, LI Sheng-li.
Department of Pediatric Cardiac Surgery, Cardiovascular Institute and Fu Wai Hospital, CAMS and PUMC, Beijing (100037), China
WANG Xu, Email: fwpicu@163.com
Objective: To explore the relationship between pre-operative severe cyanosis (SC) and the early post-operative recovery in pediatric patients with corrective operation of Tetralogy of Fallot (TOF)
Methods: A retrospective cohort study was conducted in 271 pediatric TOF patients who received corrective operation in our hospital from 2010-03-01 to 2013-03-01. Based on pre-operative hemoglobin≥180g/L, the patients were divided into 2 groups: SC group, n=48 and Non-SC group, n=223. Univariate analysis was performed to compare the differences between 2 groups; binary Logistic regression analysis was carried out to identify significant changes which was defined by P<0.01 in univariate analysis.
Results: Univariate analysis indicated that compared with Non-SC group, the patients in SC group had the higher incidence of post-operative complications, P<0.001, longer time to reach negative fluid balance, P=0.006 and prolonged mechanical ventilation time, P=0.001; while the post-operative kidney injury was similar between 2 groups, P=0.036. Binary Logistic analysis presented that the patients in SC group needed prolonged mechanical ventilation time (OR=3.432, 95% CI 1.014-5.978, P=0.015), longer time to reach negative fluid balance (OR=4.823, 95% CI 2.586-8.941, P=0.002), the higher incidence of post-operative complications (OR=14.322, 95% CI 7.114-26.251, P<0.001).
Conclusion: Pediatric TOF patients with pre-operative SC had the higher incidence of early post-operative complications, prolonged mechanical ventilation time and longer time to reach negative fluid balance those resulting delayed post-operative recovery.
Tetralogy of Fallot; Cyanosis; Cardiac surgery
2017-01-17)
(编辑:曹洪红)
100037 北京市,北京协和医学院 中国医学科学院 国家心血管病中心 阜外医院 小儿外科中心(潘沱、王晓峰、鲁中原、杨菊先),小儿重症监护室(王旭、李胜利)
潘沱 硕士研究生 主要从事小儿心脏围术期重症临床研究 Email: pan_tuo@126.com 通讯作者:王旭 Email: fwpicu@163.com
R541
A
1000-3614(2017)06-0603-04
10.3969/j.issn.1000-3614.2017. 06.017
