ABO血型与急性心肌梗死患者梗死相关动脉自发再通的相关性研究
2017-06-27林衔亮孙静李莎朱成刚郭远林吴娜琼徐瑞霞高莹崔传珏李小林卿平张彦刘庚董倩罗助荣李建军
林衔亮,孙静,李莎,朱成刚,郭远林,吴娜琼,徐瑞霞,高莹,崔传珏,李小林,卿平,张彦,刘庚,董倩,罗助荣,李建军
ABO血型与急性心肌梗死患者梗死相关动脉自发再通的相关性研究
林衔亮*,孙静**,李莎,朱成刚,郭远林,吴娜琼,徐瑞霞,高莹,崔传珏,李小林,卿平,张彦,刘庚,董倩,罗助荣,李建军
目的:探讨ABO血型与急性心肌梗死(AMI)患者梗死相关动脉自发再通的相关性。
方法:连续入选1 209例AMI患者,根据心肌梗死溶栓治疗临床试验(TIMI)血流程度将患者分为非自发再通组(TIMI 0~1级,n=442)和自发再通组(TIMI 2~3级,n=767),分析研究ABO血型与自发再通发生的关系。
结果:本研究显示,与非自发再通组相比,自发再通组中O型血较常见(32.3% vs 24.7%),A型血者较为少见(31.7% vs 24.9%)。同时,我们发现O型血患者的致动脉粥样硬化性胆固醇包括总胆固醇和低密度脂蛋白胆固醇明显低于非O型血患者(P<0.05)。多因素回归分析表明,校正年龄、性别、体重指数、高血压、糖尿病、吸烟、低密度脂蛋白胆固醇及C反应蛋白、血沉、纤维蛋白原、D-二聚体、内皮心肌功能等因素后,O型血可独立预测AMI患者自发再通的发生[比值比(OR)=1.49, 95%可信区间(CI):1.10~2.05)],A型血则不利于自发再通的发生(OR=0.65,95%CI:0.48~0.80)。
结论:ABO血型与AMI患者自发再通的发生有关。其中,O型血有利于患者自发再通的发生,而A型血不利于自发再通的发生。
ABO血型系统;心肌梗死;血管再通
(Chinese Circulation Journal, 2017,32:564.)
冠心病因其高死亡率,被认为是影响人类健康最严重的疾病之一,而急性心肌梗死(AMI)是冠心病最危急的表现形式[1,2]。众所周知,AMI的发生受许多因素影响[3],如ABO血型等遗传因素与之明显相关[4-7],某些血型已被证实与冠心病包括AMI的患病风险增加有关[4,6,8]。研究表明,AMI梗死相关动脉自发再通有利于患者的临床预后,且自发再通程度可预测AMI患者预后的良好趋势。目前认为,梗死相关动脉自发再通的可能机制有:(1)血栓自溶,心肌梗死发生后,凝血系统和纤溶系统被激活,当凝血/纤溶以纤溶为主时,血栓开始溶解。(2)血管痉挛,并无器质性病变。(3)炎症反应、内皮功能、血脂状况、吸烟等多种其他因素影响了梗死动脉自发再通[9,10]。我们推测,ABO血型与AMI梗死相关动脉自发再通的相关性研究具有一定临床意义。在本研究中,我们证实了ABO血型与AMI冠状动脉通畅程度相关,且明确了各血型对自发再通发生的影响。
1 资料与方法
研究对象:连续选取2012-01至2015-02在我院心内科就诊的确诊为新发ST段抬高AMI的患者。排除标准:(1)年龄大于75岁[11];(2)未进行冠状动脉造影术、无血脂指标及ABO血型数据;(3)已知死亡和恶性肿瘤;(4)心脏衰竭(左心室射血分数<45%)、严重肝和(或)肾功能不全、严重感染、溶栓治疗的患者。最终1 209例患者纳入研究。
临床资料收集:收集全部入选患者基线指标,包括心电图、超声心动图和冠状动脉造影等结果。
实验室检测方法:所有患者入院后于次晨抽取空腹静脉血,ABO血型及相关生化指标包括总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)以及高敏C反应蛋白(hs-CRP)、血沉等均按阜外医院检验科标准流程进行检测。
诊断标准及分组:入选患者均行冠状动脉造影术,由至少2位专业介入医师对造影结果进行判定。冠心病严重程度根据血管病变支数(>70%管腔狭窄)的多少分为单支,双支,三支病变。由至少两名心脏专家对患者经皮冠状动脉介入治疗(PCI)的结果解读,评估梗死相关动脉血流情况并依据心肌梗死溶栓治疗临床试验(TIMI)血流程度分为0~3级[12],根据分级结果将患者分为非自发再通组(TIMI 0~1级,n=442)和自发再通组(TIMI 2~3级,n=767)。
统计学方法:全部数据采用SPSS版本19.0软件进行分析。正态分布计量资料以均数±标准差和百分比表示,组间差异采用卡方检验、t检验和单因素方差分析。AMI和自发再通的相关性分析采用单因素和多因素Logistic回归分析,对年龄、性别、体重指数、高血压、糖尿病、高脂血症、左心室射血分数等梗死相关动脉自发再通的相关因素进行校正。P<0.05认为差异有统计学意义。
2 结果
2.1 基线特征
本研究共纳入1 209例AMI患者,基线资料总结见表1。
两组间对比观察可见,梗死相关动脉的位置与自发再通发生有相关性,左前降支(LAD)为最常见的梗死动脉(56.3%,P<0.001),其次为右冠状动脉(RCA)(26.6%,P<0.001)和左回旋支(LCX)(17.1%,P<0.001)。非自发再通组和自发再通组中都可见三支病变比单支病变及双支病变患病率显著增高(P<0.001),差异有统计学意义。
在非自发再通组患者中,其血TC、 LDL-C、hs-CRP等指标较之自发再通组患者增高(P<0.05)。体重指数也表现为非自发再通组患者高于自发再通组(P<0.001)。此外,自发再通组患者服药率包括阿司匹林、氯吡格雷和他汀类药物都高于非自发再通组患者(79.5% vs 74.7%、 70.1% vs 64.5%和69.4% vs 59.5%; P均<0.05),差异均有统计学意义。
2.2 ABO血型与梗死相关动脉自发再通发生率的关系
本研究显示,与非自发再通组相比,自发再通组中O型血较常见(32.3% vs 24.7%),A型血者较为少见(31.7% vs 24.9%),差异均有统计学意义(P<0.01);而B型血和AB型血患者在两组间均无显著差异(表2)。同时,我们也观察了常见的冠心病危险因素在不同ABO血型间的差异,发现O型血患者的致动脉粥样硬化性胆固醇(TC和LDL-C)明显低于非O型血患者(P<0.05)。(表3)
多因素回归分析表明,校正年龄、性别、体重指数、高血压、糖尿病、吸烟、LDL-C、hs-CRP等自发再通相关的因素后,O型血仍然可独立预测AMI患者自发再通的发生[比值比(OR)=1.49, 95%可信区间(CI):1.10~2.05)],A型血则与自发再通的发生呈独立负相关(OR=0.65,95%CI:0.48~0.80)。(表2)
表1 1 209例患者的基线资料()
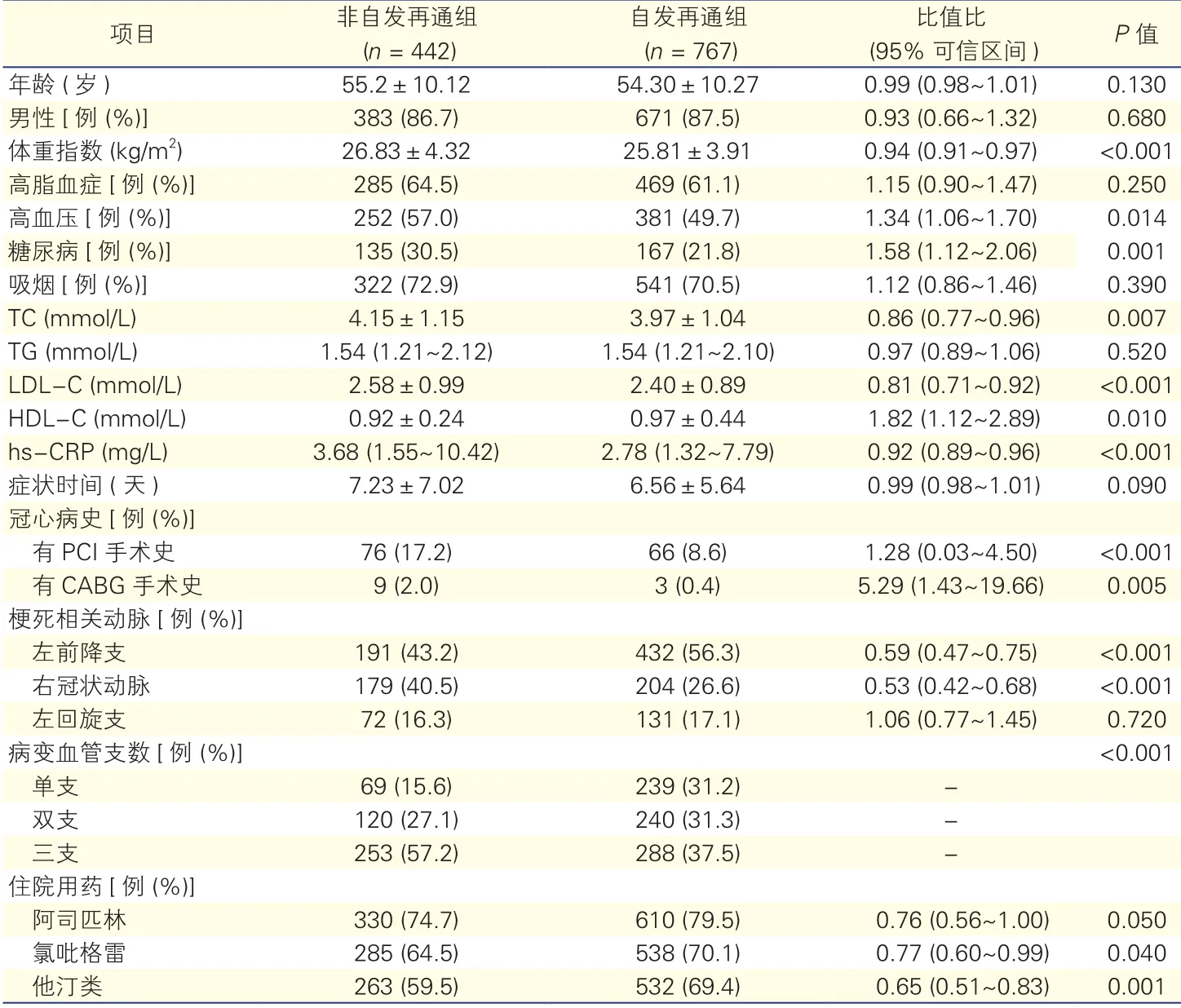
表1 1 209例患者的基线资料()
注: TC:总胆固醇; HDL-C:高密度脂蛋白胆固醇; LDL-C :低密度脂蛋白胆固醇; TG:甘油三酯; hs-CRP:高敏C反应蛋白; PCI:经皮冠状动脉介入治疗; CABG:冠状动脉旁路移植术。-:无
项目非自发再通组自发再通组比值比P值(n = 442)(n = 767)(95%可信区间)年龄 (岁)55.2±10.1254.30±10.270.99 (0.98~1.01)0.130男性 [例 (%)]383 (86.7)671 (87.5)0.93 (0.66~1.32)0.680体重指数 (kg/m2)26.83±4.3225.81±3.910.94 (0.91~0.97)<0.001高脂血症[例 (%)]285 (64.5)469 (61.1)1.15 (0.90~1.47)0.250高血压[例 (%)]252 (57.0)381 (49.7)1.34 (1.06~1.70)0.014糖尿病[例 (%)]135 (30.5)167 (21.8)1.58 (1.12~2.06)0.001吸烟[例 (%)]322 (72.9)541 (70.5)1.12 (0.86~1.46)0.390 TC (mmol/L)4.15±1.153.97±1.04 0.86 (0.77~0.96)0.007 TG (mmol/L)1.54 (1.21~2.12)1.54 (1.21~2.10) 0.97 (0.89~1.06)0.520 LDL-C (mmol/L)2.58±0.992.40±0.89 0.81 (0.71~0.92)<0.001 HDL-C (mmol/L)0.92±0.240.97±0.44 1.82 (1.12~2.89)0.010 hs-CRP (mg/L)3.68 (1.55~10.42)2.78 (1.32~7.79) 0.92 (0.89~0.96)<0.001症状时间 ( 天)7.23±7.026.56±5.64 0.99 (0.98~1.01)0.090冠心病史[例 (%)]有PCI手术史76 (17.2)66 (8.6)1.28 (0.03~4.50)<0.001有CABG手术史9 (2.0)3 (0.4)5.29 (1.43~19.66)0.005梗死相关动脉 [例 (%)]左前降支191 (43.2)432 (56.3)0.59 (0.47~0.75)<0.001右冠状动脉179 (40.5)204 (26.6)0.53 (0.42~0.68)<0.001左回旋支72 (16.3)131 (17.1)1.06 (0.77~1.45)0.720病变血管支数[例 (%)]<0.001单支69 (15.6)239 (31.2)-双支120 (27.1)240 (31.3)-三支253 (57.2)288 (37.5)-住院用药[例 (%)]阿司匹林330 (74.7)610 (79.5) 0.76 (0.56~1.00)0.050氯吡格雷285 (64.5)538 (70.1) 0.77 (0.60~0.99)0.040他汀类263 (59.5)532 (69.4) 0.65 (0.51~0.83)0.001
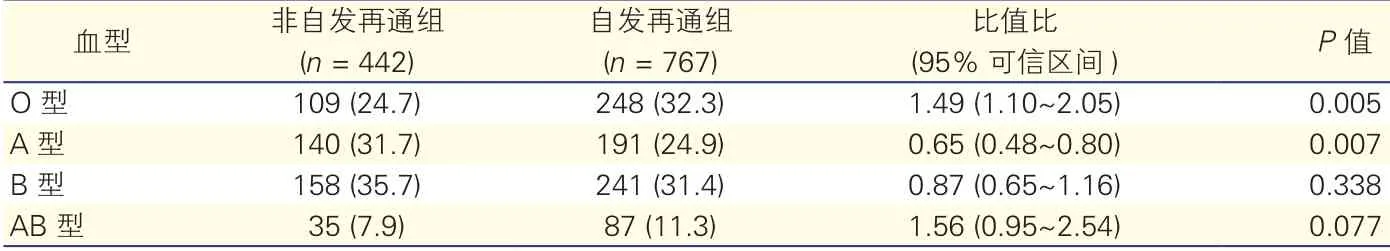
表2 ABO血型与血管自发再通相关性的Logistic回归分析[例(%)]
表3 本组不同血型冠心病危险因素的比较分析()
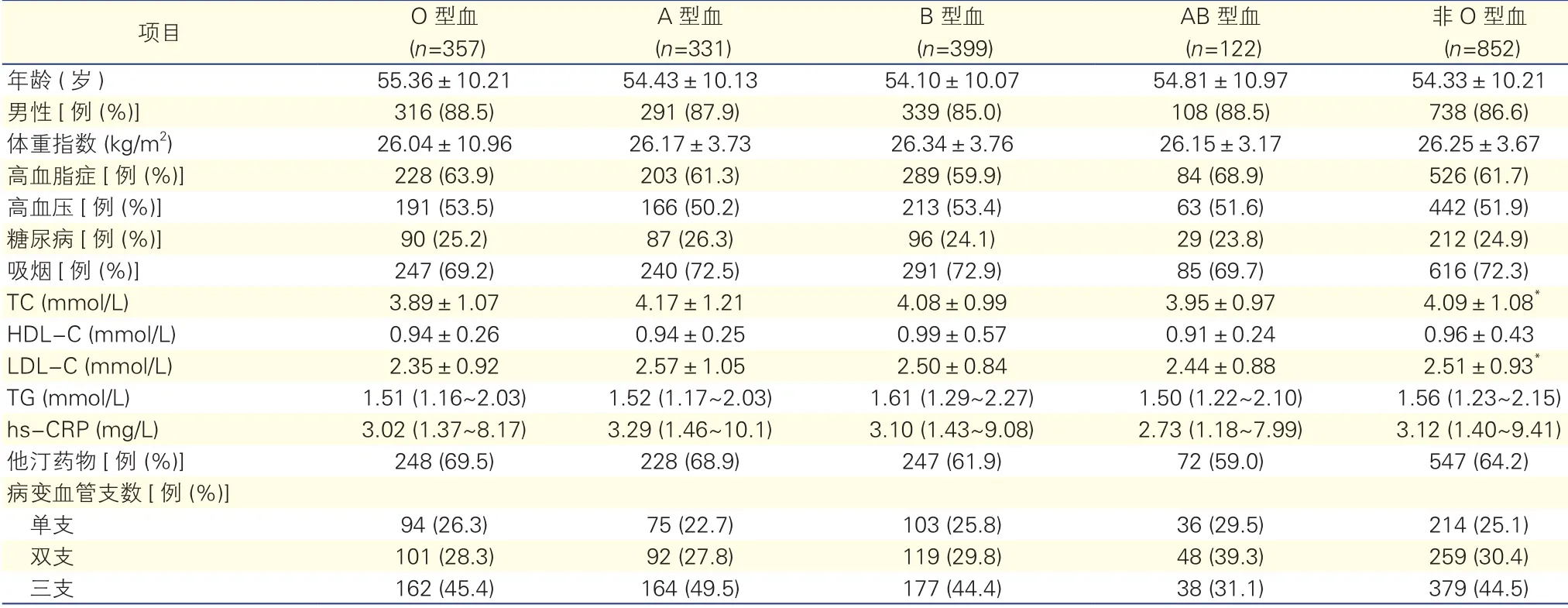
表3 本组不同血型冠心病危险因素的比较分析()
注:TC:总胆固醇; HDL-C:高密度脂蛋白胆固醇; LDL-C :低密度脂蛋白胆固醇; TG:甘油三酯; hs-CRP:高敏C反应蛋白。与O型血比*P<0.01
项目O型血A型血B型血AB型血非O型血(n=357)(n=331)(n=399)(n=122)(n=852)年龄 (岁)55.36±10.2154.43±10.1354.10±10.0754.81±10.9754.33±10.21男性 [例 (%)]316 (88.5)291 (87.9)339 (85.0)108 (88.5)738 (86.6)体重指数 (kg/m2)26.04±10.9626.17±3.7326.34±3.7626.15±3.1726.25±3.67高血脂症[例 (%)]228 (63.9)203 (61.3)289 (59.9)84 (68.9)526 (61.7)高血压[例 (%)]191 (53.5)166 (50.2)213 (53.4)63 (51.6)442 (51.9)糖尿病[例 (%)]90 (25.2)87 (26.3)96 (24.1)29 (23.8)212 (24.9)吸烟[例 (%)]247 (69.2)240 (72.5)291 (72.9)85 (69.7)616 (72.3) TC (mmol/L)3.89±1.074.17±1.214.08±0.993.95±0.97 4.09±1.08*HDL-C (mmol/L)0.94±0.260.94±0.250.99±0.570.91±0.240.96±0.43 LDL-C (mmol/L)2.35±0.922.57±1.052.50±0.842.44±0.88 2.51±0.93*TG (mmol/L)1.51 (1.16~2.03)1.52 (1.17~2.03)1.61 (1.29~2.27)1.50 (1.22~2.10)1.56 (1.23~2.15) hs-CRP (mg/L)3.02 (1.37~8.17)3.29 (1.46~10.1)3.10 (1.43~9.08)2.73 (1.18~7.99)3.12 (1.40~9.41)他汀药物[例 (%)]248 (69.5)228 (68.9)247 (61.9)72 (59.0)547 (64.2)病变血管支数[例 (%)]单支94 (26.3)75 (22.7)103 (25.8)36 (29.5)214 (25.1)双支101 (28.3)92 (27.8)119 (29.8)48 (39.3)259 (30.4)三支162 (45.4)164 (49.5)177 (44.4)38 (31.1)379 (44.5)
3 讨论
目前,心血管疾病特别是AMI已经成为人类健康面临的最大挑战之一。对于AMI患者,在行PCI时,我们通常发现梗死相关动脉的自发再通现象,该现象发生率在4%~57%之间[13]。自发再通与无自发再通患者相比,前者表现为良性预后过程,梗死相关动脉自发再通程度对心血管病患者的住院治疗和预后判断有重要临床意义。既往研究证实,行PCI患者梗死相关动脉自发再通安全、保护心脏功能、降低心脏事件的发生,并改善短期预后[14,15]。AMI患者梗死相关动脉自发再通的预测对于确定AMI后下一步治疗策略至关重要。目前其发生机制并不完全明确,包括梗死前心绞痛、高血压、糖尿病、血脂异常、吸烟、血管造影和年龄在内的许多因素已被确认影响自发再通的发生率[3,9]。
在本研究中,我们对AMI患者发生梗死相关动脉自发再通的情况分析基于其PCI的结果[9,11]。据既往文献报道,对AMI患者梗死相关动脉自发再通的研究仍不深入,其影响因素、发生机制和对患者预后的影响研究仍不完全。事实上,ABO血型与心血管疾病的研究由来已久。早已有研究包括我们的研究证实,ABO血型与动脉粥样硬化严重程度以及冠心病患者未来的心血管事件发生风险存在关联[16],非O型血与动脉粥样硬化和缺血性心脏病包括AMI的风险增加有关[17]。研究表明,ABO血型基因的表达与AMI发生风险有关。非O型较之O型血患者,AMI的梗死面积大,PCI术前血栓体积大[18]。然而,ABO血型与AMI梗死动脉相关自发再通尚少见报道。本研究旨在探讨ABO血型与AMI患者梗死相关动脉自发再通的关联,我们分析1 209例AMI患者,结果表明AMI患者梗死后自发再通与O型血显著呈正相关,而与A型血呈负相关。该发现进一步表明O型血是自发再通的一个有利因素,对于研究AMI危险因素的遗传机制提供了有益的视角,对更新AMI与血型关系的认识、改善患者预后的科学思路有一定的临床意义。
大量研究数据表明,非O型血的患者心肌梗死、外周血管疾病、静脉栓塞的患病率和死亡率明显高于O型血患者[19-21]。研究人员认为非O型血者VⅢ因子、VWF因子、凝血酶原片段1þ2水平增高和凝血酶原活动度(APTT)不足导致血栓增加的趋势[22-25]。Framingham研究和其他一些研究亦表明,A型血患者的缺血性心脏病发病率显著增高[17,26,27]。类似还有Lee等[8]研究认为,A型血是台湾地区45岁以下男性和55岁以下女性发生冠心病和心肌梗死的独立危险因素。The Northwick Park心脏中心研究显示AB型血比其他血型者患病风险更高[28]。也有相反的研究结果报道。Mitchell[29]提出O型血者的心血管疾病发病率较高。还有几份研究报告称ABO血型与心肌梗死发病无关[30,31]。此外有报道称ABO血型与患者接受冠状动脉旁路移植术情况无关[31]。
本研究首次探讨了AMI患者ABO血型与梗死相关动脉自发再通的相关性。但尚存在一定的局限性。首先,该研究为横断面研究,结果仅能说明ABO血型和自发再通之间有关联性但不是因果关系;其次,我们没有调查ABO血型的临床结局,仍需进一步增大样品量进行前瞻性对照研究以证实该关联及其临床价值;最后,ABO血型与AMI梗死相关动脉自发再通的发生及其预后的关系仍需要进一步的机制探讨。
综上所述,在对1 209例AMI住院患者的研究中,我们的结果显示,非O型血型的AMI患者自发再通率较低,提示了O型血对自发再通发生具有潜在的有利价值及在短期预后中可能的获益。
[1] DeWood MA, Spores J, Notske R, et al. Prevalence of total coronary occlusion during the early hours of transmural myocardial infarction. N Engl J Med, 1980,303: 897-902.
[2] 陈伟伟, 高润霖, 刘力生,等. 《中国心血管病报告2014》概要. 中国循环杂志,2015,30: 617-622.
[3] 高晓津, 杨进刚, 杨跃进, 等. 中国急性心肌梗死患者心血管危险因素分析. 中国循环杂志, 2015,30: 206-210.
[4] Hara M, Sakata Y, Sato H. Genetic factors in myocardial infarction. Rinsho Byori, 2013,61: 176-183.
[5] Wu O, Bayoumi N, Vickers MA, et al. ABO(H) blood groups and vascular disease: a systematic review and meta-analysis. J Thromb Haemost, 2008,6: 62-69.
[6] He M, Wolpin B, Rexrode K, et al. ABO blood group and risk of coronary heart disease in two prospective cohort studies. arterioscler. Thromb Vasc Biol, 2012,32: 2314-2320.
[7] Reilly MP, Li M, He J, et al. Identification of adamts7 as a novel locus for coronary atherosclerosis and association of abo with myocardial infarction in the presence of coronary atherosclerosis: two genomewide association studies. Lancet, 2011,377: 383-392.
[8] Lee HF, Lin YC, Lin CP, et al. Association of blood group A with coronary artery disease in young adults in Taiwan. Intern Med Tokyo Jpn, 2012,51: 1815-1820.
[9] Lee CW, Hong MK, Lee JH,et al. Determinants and prognostic significance of spontaneous coronary recanalization in acute myocardial infarction. Am J Cardiol, 2001,87: 951-954.
[10] 胡盛寿, 高润霖, 杨跃进, 等. 中国冠状动脉血运重建适宜性标准的建议(试行). 中国循环杂志, 2016,31: 313-317.
[11] Kim JW, Seo HS, Suh SY, et al. Relationship between lipoprotein(a) and spontaneous recanalization of infarct-related arteries in the early phase of acute myocardial infarction. Clin Cardiol, 2008,31:211-216.
[12] 中华医学会心血管病学分会, 中华心血管病杂志编辑委员会. 急性ST段抬高型心肌梗死诊断和治疗指南. 中华心血管病杂志, 2015,43: 380-393.
[13] Christian TF, Milavetz JJ, Miller TD, et al. Prevalence of spontaneous reperfusion and associated myocardial salvage in patients with acute myocardial infarction. Am Heart J, 1998,135: 421-427.
[14] Linoff AM, Topol EJ. Illusion of reperfusion. Does anyone achieve optimal reperfusion during acute myocardial infarction?. Circulation, 1993, 88: 1361-1374.
[15] Zijlstra F, Hoorntje JC, de Boer MJ, et al. Long-term benefit of primary angioplasty as compared with thrombolytic therapy for acute myocardial infarction. N Engl J Med, 1999, 341: 1413-1419.
[16] Gong P, Luo SH, Li XL, et al. Relation of ABO blood groups to the severity of coronary atherosclerosis: an Gensini score assessment. Atherosclerosis, 2014,237: 748-753.
[17] Garrison RJ, Havlik RJ, Harris RB, et al. ABO blood group and cardiovacular disease: the Framingham study. Atherosclerosis, 1976,25: 311-318.
[18] Ketch TR, Turner SJ, Sacrinty MT, et al. ABO blood types: influence on infarct size, procedural characteristics and prognosis. Thromb Res, 2008, 123: 200-205.
[19] Nydegger UE, Wuillemin WA, Julmy F, et al. Association of ABO histo-blood group B allele with myocardial infarction. Eur J Immunogenetics, 2003,30: 201-206.
[20] Carpeggiani C, Coceani M, Landi P, et al. ABO blood group alleles: A risk factor for coronary artery disease. An angiographic study. Atherosclerosis, 2010,211: 461-466.
[21] Franchini M, Capra F, Targher G, et al. Relationship between ABO blood group and von Willebrand factor levels: from biology to clinical implications. Thromb J, 2007,5:14.
[22] Ridker PM, Vaughan DE. Hemostatic factors and the risk of myocardial infarction. N Engl J Med, 1995,333: 389; author reply 389-390.
[23] O’Donnell J, Laffan MA. The relationship between ABO histo-blood group, factor VIII and von Willebrand factor. Transfus Med Oxf Engl, 2001,11: 343-351.
[24] Souto JC, Almasy L, Muñiz-Diaz E, et al. Functional effects of the ABO locus polymorphism on plasma levels of von Willebrand factor, factor VIII, and activated partial thromboplastin time. Arterioscler Thromb Vasc Biol, 2000,20: 2024-2028.
[25] Gill JC, Endres-Brooks J, Bauer PJ, et al. The effect of ABO blood group on the diagnosis of von Willebrand disease. Blood, 1987,69: 1691-1695.
[26] Whincup PH, Cook DG, Phillips AN, et al. ABO blood group and ischaemic heart disease in British men. BMJ, 1990, 300:1679-1682.
[27] Rosenberg L, Miller DR, Kaufman DW, et al. Myocardial infarction in women under 50 years of age. JAMA, 1983,250: 2801-2806.
[28] Meade TW, Cooper JA, Stirling Y, et al. Factor VIII, ABO blood group and the incidence of ischaemic heart disease. Br J Haematol, 1994,88: 601-607.
[29] Mitchell JR. An association between abo blood-group distribution and geographical differences in death-rates. Lancet Lond Engl, 1977,1: 295-297.
[30] Amirzadegan A, Salarifar M, Sadeghian S, et al. Correlation between ABO blood groups, major risk factors, and coronary artery disease. Int J Cardiol, 2006, 110: 256-258.
[31] Biancari F, Satta J, Pokela R, et al. ABO blood group distribution and severity of coronary artery disease among patients undergoing coronary artery bypass surgery in Northern Finland. Thromb Res, 2002,108: 195-196.
Relationship Between ABO Blood Type and Spontaneous Re-canalization in Patients With Acute Myocardial Infarction
LIN Xian-liang***, SUN Jing, LI Sha, ZHU Cheng-gang, GUO Yuan-lin, WU Na-qiong, XU Rui-xia, GAO Ying, CUI Chuan-jue, LI Xiao-lin, QING Ping, ZHANG Yan, LIU Geng, DONG Qian, LUO Zhu-rong, LI Jian-Jun.
State Key Laboratory of Cardiovascular Disease, Cardiovascular Institute and Fu Wai Hospital, CAMS and PUMC, Beijing (100037), China
Co-corresponding Authors: LI Jian-Jun, Email: lijianjun938@126.com and LUO zhu-rong, Email: lxliang1531@163.com
Objective: To study the relationship between ABO blood type and spontaneous re-canalization (SR) in patients with acute myocardial infarction (AMI).
Methods: A total of 1209 consecutive AMI patients were enrolled. Based on TIMI grade, the patients were divided into 2 groups: Non-SR group, the patients with TIMI grade 0-1, n=442 and SR group, the patients with TIMI grade 2-3, n=767. The relationship between ABO blood type and SR was investigated.
Results: Compared with Non-SR group, SR group had more patients with blood type O (32.3% vs 24.7%) and less blood type A (31.7% vs 24.9%). Meanwhile, we found that a lower cholesterol level was related to patients with O blood type and SR occurrence, both P<0.05. Multi regression analysis indicated that with adjusted age, gender, BMI, hypertension, diabetes, smoking, LDL-C and C-reactive protein, ESR, fibrinogen, D-dimmer, endothelial cardiac function, blood type O may independently predict SR occurrence in AMI patients (OR=1.49, 95% CI 1.10-2.05), while blood type A may have disadvantage for SR (OR=0.65, 95% CI 0.48-0.80).
Conclusion: ABO blood type has been related to SR in AMI patients, blood type O is in favor of SR, while blood type A has disadvantage for SR occurrence.
ABO blood type; Myocardial infarction; Re-canalization
2016-06-27)
(编辑:漆利萍)
100037 北京市,北京协和医学院 中国医学科学院 国家心血管病中心 阜外医院 心血管疾病国家重点实验室 血脂异常与心血管病诊治中心(林衔亮、孙静、李莎、朱成刚、郭远林、吴娜琼、徐瑞霞、高莹、崔传珏、李小林、卿平、张彦、刘庚、董倩、李建军);南京军区福州总医院 心内科(罗助荣)
林衔亮 主治医师 硕士 主要从事心血管病相关研究 Email:fw8839@126.com 通讯作者:李建军 Email:lijianjun938@126.com;罗助荣 Email: lxliang1531@163.com*访问学者,现在南京军区福州总医院 心内科**为共同第一作者***Now working in Department of Cardiology, Fuzhou General Hospital of Nanjing Command, PLA, GuLou District, Fuzhou (350025), China
R54
A
1000-3614(2017)06-0564-05
10.3969/j.issn.1000-3614.2017.06.009
