不同促排卵方案对多囊卵巢综合征患者IVF-ET疗效的影响
2017-06-05赵磐琳庞春元
赵磐琳 童 英 庞春元
中国人民解放军空军总医院妇产科(北京, 100142)
·临床研究·
不同促排卵方案对多囊卵巢综合征患者IVF-ET疗效的影响
赵磐琳 童 英 庞春元
中国人民解放军空军总医院妇产科(北京, 100142)
目的:探讨不同促排卵方案对多囊卵巢综合征(PCOS)患者行体外受精-胚胎移植(IVF-ET)的影响。方法:选取2011年5月~2015 年6月本院行IVF-ET治疗的PCOS不孕症患者390例,根据患者治疗方案的不同分为下丘脑促性腺激素释放激素(GnRH)拮抗剂组、促性腺激素释放激素激动剂(GnRH-a)短效组及GnRH-a长效组。其中拮抗剂组126例,短效组135例,长效组129例。比较3组临床指标。结果:Gn用量和时间以及子宫内膜厚度在3组间两两比较存在差异(P均<0.05),其中Gn用量、时间及子宫内膜厚度长效组最高,短效组最低。人绒毛膜促性腺激素(hCG)日血清黄体生成素(LH)水平拮抗剂组高于另外两组;而E2水平拮抗剂组低于另外两组,且短效组低于长效组(P均<0.05)。卵巢过度刺激综合征(OHSS)发生率、周期取消率及妊娠率拮抗剂组低于长效组(P<0.05),长效组OHSS发生率高于短效组(P<0.05)。结论:短效GnRH-α长方案的促排卵方案具有用药量少、用药时间短等优点,可减少治疗时间和费用,且能保证较满意的妊娠结局,降低OHSS发生风险,是PCOS患者行IVF-ET治疗的一种较理想选择。
多囊卵巢综合征; 体外受精-胚胎移植;控制性促排卵;卵巢过度刺激综合征
多囊卵巢综合征(PCOS)是一种导致育龄期妇女不孕的内分泌紊乱性疾病[1],患者在经过多种促排卵方案后通常需借助体外受精-胚胎移植(IVF-ET)技术获得妊娠[2]。控制性促排卵(COS)可获取适当数量的高质量成熟卵母细胞,但目前临床常规采用的长方案降调节在针对PCOS异常的内分泌水平治疗仍存在不足,且治疗易产生卵巢过度刺激综合征(OHSS)等并发症[3]。因此,保证妊娠率并降低OHSS的发生风险成为临床关注的重点,选择最佳的COS方案对于PCOS患者促排卵治疗意义重大。本研究以行IVF-ET治疗的PCOS不孕症患者为研究对象,对比分析不同促排卵方案对IVF-ET治疗结局指标影响,为临床方案选择提供理论依据。
1 资料与方法
1.1一般资料
选取2011年5月-2015 年6月本院行IVF-ET治疗的PCOS不孕症患者390例,年龄23~42岁,不孕年限1~20 年。PCOS临床诊断参照2003年鹿特丹会议提出的PCOS诊断标准[4]。本研究经本院伦理委员会批准,均征得患者知情同意。根据患者治疗方案的不同分为拮抗剂组126例、短效组135例及长效组129例。其中拮抗剂组接受促性腺激素释放激素(GnRH)拮抗剂方案,短效组接受短效促性腺激素释放激素激动剂(GnRH-a)长方案,长效组接受长效GnRH-a长方案。
1.2 纳入与排除标准
患者纳入标准:①确诊PCOS不孕;②年龄<45岁,体重是指数(BMI)18~27 kg/m2;③经人工授精(AIH)3个周期以上未成功;④依从性好能积极配合治疗;⑤无心、脑、肝肾等严重器质性疾病及精神疾病。排除标准:①临床资料不全或未能遵医嘱用药;②伴子宫内膜异位症、子宫畸形及子宫器质性病变等;③促排卵方案无效。
1.3 方法
1.3.1 促排卵方案 ①拮抗剂组:患者经期第2~3天时肌内注射促性腺激素(Gn)75~225 IU/L(果那芬,瑞士Merck Serono公司),连续5d后监测性激素变化与卵泡发育情况,并检测血清黄体生成素(LH)、血清雌二醇(E2),待优势卵泡直径达14 mm 后注射GnRH拮抗剂(思则凯,德国Baxter Oncology GmbH)0.25 mg/d,持续至hCG诱发排卵日。②短效组:于IVF-ET前1周期的黄体中期,皮下注射短效GnRH-a(达菲林, 法国Ipsen Pharma Biotech)0.1mg/d,经期第3天采用B超监测并检测患者血清,待子宫内膜厚度<5 mm,且血清指标卵泡刺激素(FSH)<10 U/L,黄体生成素(LH)<5 U/L,E2<20ng/L时,达菲林减量为0.05 mg/d,同时予以Gn 75~300U/d(剂量据卵泡生长情况调整)至hCG注射日。③长效组:于IVF-ET前一周期的黄体中期,肌肉注射长效GnRH-a(达菲林 法国Ipsen Pharma Biotech)3.75mg/d,注射后28~30天采用B超监测,并检测患者血清,待子宫内膜厚度<5 mm,且血清指标FSH<10 U/L,LH<5 U/L,E2<20ng/L时,予以Gn 150~300U/d。以上3种促排卵方案中,若有3个主导卵泡平均直径≥18 mm时停用Gn。
1.3.2 IVF-ET 停用Gn后注射重组hCG 250μg,36~38 h后取卵行黄体支持,行常规IVF,培养72h后行胚胎移植。对具有OHSS倾向患者(注射hCG日的E2值>3000ng/L和/或获卵数≥16个),择期行胚胎移植。移植后12~14 d查血hCG判断是否妊娠,妊娠后继续黄体支持;移植后28 d行B超检查,判断临床妊娠后继续黄体支持2~4周。
1.4 观察指标
3组患者实验室指标和临床指标,包括Gn用量、Gn使用时间及注射hCG日血清E2、促性腺激素LH水平、子宫内膜厚度、平均获卵数、卵母细胞成熟率、受精率、卵裂率、优质胚胎率、胚胎种植率,OHSS发生率、周期取消率、妊娠率和流产率。OHSS诊断标准参照参考文献[5]。
1.5 统计分析

2 结果
2.1 3组对象一般情况
3组患者一般情况比较差异无统计学意义(P>0.05)。见表1。
2.2 3组对象Gn使用及临床检测指标比较
结果显示,Gn用量、时间,子宫内膜厚度在3组间两两比较存在差异(P均<0.05),长效组最高,短效组最低。hCG日血清LH值拮抗剂组高于另外两组; E2水平拮抗剂组低于另外两组,且短效组低于长效组(P均<0.05)。见表2。
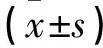
表1 3组患者一般情况比较

表2 3组Gn及临床检测指标比较
*与长效组比较P<0.05#与短效组比较P<0.05
2.3 3组对象卵泡发育及获取情况
各组在平均获卵数、卵母细胞成熟率、受精率、卵裂率及优质胚胎率方面无统计学差异(P>0.05),而胚胎种植率长效组高于拮抗剂组(χ2=12.737,P=0.001),见表3。
2.4 3组对象临床结局指标比较
拮抗剂组OHSS发生率、周期取消率及妊娠率均低于长效组(χ2=5.25、5.29、4.40,P<0.05),而短效组OHSS发生率低于长效组(χ2=4.57,P=0.03)。见表4。

表3 3组卵泡及种植情况比较 (%)
*与长效组比较P<0.05

表4 3组临床结局指标比较(%)
*与长效组比较P<0.05
3 讨论
PCOS是一种导致育龄期妇女不孕的内分泌紊乱性疾病,在经过多种促排卵方案后通常需借助IVF-ET获得妊娠。但由于PCOS患者内分泌紊乱,使卵子质量欠佳,子宫内膜容受性欠佳,妊娠成功率较低[6]。目前临床上对PCOS患者最佳IVF治疗方案一直存在争议。其中常规长方案降调节在临床应用较广,疗效较为肯定,但治疗过程中易产生OHSS等并发症。因此,在使用药物促排卵同时降低OHSS等并发症发生风险,是临床辅助PCOS患者成功妊娠的研究热点[7-8]。为了得到一种改善PCOS患者排卵功能的最佳方案,本研究中将拮抗剂方案、长效长方案和短效长方案进行比较,分析各自优缺点。
本次研究中,短效GnRH-a长方案组患者在获卵数量、受精率及优质胚胎率上与长效GnRH-a长方案组无明显差异,而使用Gn的时间和用量均少。说明短效GnRH-a长方案可在减少用药量及用药时间同时,能够获得与长效GnRH-a降调方案相当的助孕指标。同时OHSS发生率也均较低,而且临床妊娠率差异不明显,表明短效GnRH-a长方案能达到与长效GnRH-a长方案相近水平的临床妊娠率,且降低了OHSS发生风险。此外,拮抗剂组OHSS发生率及妊娠率均较长效GnRH-a长方案组低,表明拮抗剂方案可以提高用药安全性,但同时降低了妊娠成功率。
本研究中短效GnRH-a长方案是利用PCOS患者卵泡募集窗较窄的特点,根据患者的具体情况用药以获得稳定数量的卵泡,避免过度刺激卵巢,降低OHSS的发生率[9]。而长效GnRH-a长方案由于采用单次给药,易造成垂体过度抑制而增加Gn的用药量和OHSS风险。此外,拮抗剂组的hCG日血LH水平、E2水平均较长效GnRH-a长方案组高,而子宫内膜厚度、种植率均低于GnRH-a长方案组;种植率方面长效和短效GnRH-a长方案组未见明显差异。该结果可能与高水平的血 LH降低了子宫内膜受容性有关,进而影响到种植率与妊娠率[10]。 以往研究表明,血管内皮细胞生长因子(VEGF)是造成OHSS的重要因素之一[11-12]。而长效GnRH-a长方案的降调节会大幅度升高PCOS患者体内的E2水平,促进VEGF生成,进而增加OHSS发生率,最终影响到PCOS 患者种植率与妊娠率[13]。
综上所言,以上几种促排卵方案均有一定优缺点,其中短效GnRH-α长方案的 Gn用药量、用药时间相对较低,而胚胎种植率和妊娠率与长效方案相近,该促排卵方案减少了治疗时间和费用,且能保证较满意妊娠结局,降低 OHSS发生风险,是PCOS患者行IVF-ET治疗的一种较理想选择。
[1] Fauser BCJM, Tarlatzis BC, Rebar RW, et al. Consensus on women's health aspects of polycystic ovary syndrome (PCOS): the Amsterdam ESHRE/ASRM-Sponsored 3rd PCOS Consensus Workshop Group[J]. Hum Reprod, 2012, 97(1):28-38.
[2] Yang F, Ruan YC, Yang YJ, et al. Follicular hyperandrogenism downregulates aromatase in luteinized granulosa cells in polycystic ovary syndrome women.[J]. Reproduction, 2015, 150(4):289-296.
[3] 李元, 龚斐. IVF/ICSI发生中-重度卵巢过度刺激综合征的产科结局探讨[J]. 实用妇产科杂志, 2014, 30(10):797-789.
[4] Fauser B, Chang J, Azziz R, et al. The Rotterdam ESHRE/ASRM-Sponsored PCOS consensus workshop group. Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome(PCOS)[J]. Hum Reprod, 2004, 19(1):41-47.
[5] Humaidan P, Quartarolo J, Papanikolaou EG. Preventing ovarian hyperstimulation syndrome: guidance for the clinician.[J]. Fertil Steril, 2010, 94(2):389-400.
[6] 张婧, 李荔, 陈文芬,等. 多囊卵巢综合征发病机制研究进展[J]. 实用医学杂志, 2014, 30(02):323-325.
[7] 林微, 李书艳, 冯卫群. 二甲双胍联合炔雌醇环丙孕酮片治疗多囊卵巢综合征的疗效及对相关激素分泌水平的影响[J]. 广东医学, 2014, 35(05):763-764.
[8] 李尚为. 多囊卵巢综合征的促排卵治疗[J]. 中国计划生育和妇产科, 2014(06):12-15.
[9] 罗小欢, 夏薇, 苏宁,等. 不同促排卵方案用于PCOS患者宫腔内人工授精的临床效果分析[J]. 中国计划生育学杂志, 2015, 23(04):246-251.
[10] 王秀虹, 徐岚, 何成. hCG、LH对子宫内膜白血病抑制因子和整合素β3表达的影响[J]. 实用妇产科杂志, 2012, 28(04):308-310.
[11] Nouri K, Haslinger P, Szabo L, et al. Polymorphisms of VEGF and VEGF receptors are assiated with the currence of ovarian hyperstimulation syndrome (OHSS)-a retrospective case-control study[J]. J Ovarian Res, 2014, 7(236):1-7.
[12] 林继慧, 吕映频, 祁秀娟,等. 控制性超促排卵患者卵泡液中SDF-1及VEGF水平测定及其与OHSS发病的相关性分析[J]. 现代妇产科进展, 2016, 25(3):195-198.
[13] 卢燕琼,蒋斯,张洁清,等.雌二醇诱导子宫内膜癌细胞产生的VEGF和bFGF对MAPK通路的影响[J].中华妇产科杂志,2014,49(12):925-931.
[责任编辑:董 琳]
Effect of using different ovulation regimens on assisted reproduction of women with polycystic ovary syndrome
ZHAO Panlin, TONG Ying, PANG Chunyuan
DepartmentofObstetricsandGynecology,ChineseAirForcePLAGeneralHospital,Beijing, 100142
Objective: To analyze the effect of using different ovulation regimens on women with polycystic ovary syndrome who experienced In Vitro Fertilization and Embryo Transfer (IVF-ET). Methods: From May 2011 to June 2015, in Chinese Air Force PLA General Hospital,390 patients with polycystic ovary syndrome experienced IVF-ET were included and divided into the GnRH antagonist group (group A), the short-acting GnRH-a of long down regulation protocol (group B) and the long-acting GnRH-a of long down regulation protocol (group C) according to different treatment regimen. Women in group A (126 cases)
gonadotropin-releasing hormone antagonist (GnRH-ant) protocol, women in Group B (135 cases) received short-acting GnRH-a of long down regulation protocol and women in Group C (129 cases) received long-acting GnRH-a of long down regulation protocol. The clinical parameters of women in the three groups were compared. Results: There were significant different on using dosage and time of Gn, and endometrial thickness among three groups (P<0.05). Using dosage and time of Gn, or endometrial thickness of women in group C were the highest and those of women in group B were the lowest. The serum LH and HCG of patients in the group A were significant higher than those of patients in the group B and the group C, but E2level was significant lower than that of women in the group B or group C, and the level of E2of women in group B was significant lower than that of women in group C (P<0.05). The rate of OHSS, cycle cancellation and pregnancy of women in group A were significant lower than those of women in group C (P<0.05). And the rate of OHSS of women in group C was significant higher than that of women in group B (P<0.05). Conclusion: Ovulation induction short acting GnRH- alpha long scheme has some advantages, such as less dosage, shorter treatment time, which can reduce the time, as well as ensuring the satisfactory outcome of pregnancy, and reducing the risk of OHSS, so it is an ideal choice for women with PCOS for IVF-ET.
Polycystic ovary syndrome; In vitro fertilization and embryo transfer; Controlled ovarian stimulation; Ovarian hyperstimulation syndrome
2016-09-19
2016-10-13
10.3969/j.issn.1004-8189. 2017.02
