膜性肾病的临床及病理特点分析
2017-05-18刘冉冉郑亚莉
刘冉冉,鄂 静,郑亚莉
·临床研究·
膜性肾病的临床及病理特点分析
刘冉冉1,鄂 静2,3,郑亚莉2,3
目的 探讨膜性肾病的临床及病理特点。方法 回顾性分析行肾穿刺活检诊断为膜性肾病53例患者的临床及病理资料,并根据不同性别、年龄、24 h蛋白尿、eGFR、病理类型进行分组,比较不同组间患者临床资料及病理特点。结果 53例膜性肾病患者年龄为(49.6±15.3)岁,男37例,女16例,男女性别比为2.31∶1。原发膜性肾病46例(86.79%),其中Ⅰ期、Ⅱ期、Ⅰ~Ⅱ期、不典型膜性肾病分别为18例(39.13%)、10例(21.74%)、4例(8.70%)、14例(30.43%),Ⅲ期及Ⅳ期均未收集到。继发膜性肾病7例(13.21%),以乙肝相关性膜性肾病最为多见,为6例(85.71%);1例狼疮性肾炎(14.29%)。免疫荧光以IgG和IgM沉积为主,分别为53例(100%)和50例(94.34%)。以浮肿为主诉者最为多见,为39例(73.58%);临床表现主要为肾病综合征45例(84.91%)。性别、年龄、高血压、肾病综合征、血尿、24 h尿蛋白、白蛋白、血肌酐、eGFR、总胆固醇在不同性别组及病理分期中差异无统计学意义(P>0.05)。eGFR<90 mL/(min·173 m2)组者具有年龄大、血肌酐水平高的特点。老年组比青年组有较高的高血压患病率及较低的eGFR;随尿蛋白定量的增加,血清白蛋白水平下降。结论 膜性肾病好发于中老年男性患者,浮肿为就诊的最主要原因,临床表现以肾病综合征多见,病理分期以Ⅰ期、Ⅱ期为主。
膜性肾病;临床表现;病理特点
膜性肾病(MN)是我国常见引起肾病综合征(NS)的病理类型之一,近年来膜性肾病的发病率逐渐增加,并且越来越呈年轻化趋势,成为继IgA肾病后又一高发病理类型[1-2]。依据发病原因不同,膜性肾病可分为原发性膜性肾病(IMN)和继发性膜性肾病(SMN)。前者病因未明者称为IMN,约占MN的2/3;后者由继发性因素引起,约占MN的1/3,包括自身免疫性疾病、感染、肿瘤、药物及毒物等。MN的预后差异大,约30%可自发缓解,约30%可呈持续性蛋白尿且肾功能保持稳定,另30%可在5~10年内进展至终末期肾脏病或死于相关并发症[3-5]。通过对我院53例膜性肾病患者的临床及病理资料进行回顾性分析,旨在探讨其临床与病理特征。
1 资料与方法
1.1 一般资料:2011年11月-2016年8月收集肾穿刺活检患者227例,其中病理诊断为MN者53例,约占所有肾穿刺活检者的23.35%。53例膜性肾病中男37例,女16例,男女性别比为2.31∶1。进行肾穿刺时的平均年龄为(49.6±15.3)岁,男性为(49.8±15.1)岁,女性为(48.9±16.0)岁(P>0.05)。53例患者中,汉族47例,回族6例。发病至肾活检时间0.17~240个月,中位数为1个月,其中<1个月21例,1个月~21例,6个月~2例,≥12个月9例。主诉以浮肿最为多见,39例(73.58%),其次为无症状尿检异常8例(15.09%)。临床表现为肾病综合征者45例(84.91%),肾炎综合征8例(15.09%),其中IMN中肾病综合征38例(82.60%),肾炎综合征8例(17.39%);继发性膜性肾病均表现为肾病综合征,伴血尿49例(92.45%),其中1例表现为肉眼血尿,伴高血压13例(25.50%),肾功能不全6例(11.32%)。
1.2 分组:根据不同性别、年龄、蛋白尿、eGFR及病理类型进行分组。按发病年龄可分为<30岁(青年组)、30~60岁(中年组)、≥60岁(老年)3组。按是否为肾病综合征范围内蛋白尿,分为尿蛋白定量<3.5 g/24 h和尿蛋白定量≥3.5 g/24 h 2组。依据不同的eGFR,可分为肾功能正常组[(eGFR≥90 mL/(min·173 m2)]和肾功能下降组[(eGFR<90 mL/(min·173m2)],其中根据肾功能下降的程度不同,肾功能下降组又可分为轻度降低组[(60≤eGFR<90 mL/(min·173 m2)],中度降低组[(30 mL/(min·173 m2)][≤eGFR<60 mL/(min·173 m2)]和重度降低组[(eGFR<30 mL/(min·173 m2)]。分析不同组间膜性肾病患者的临床及病理特点。
1.3 临床资料:统计患者性别、年龄、民族、血压、尿常规、24 h尿蛋白、肾功能、血脂、免疫球蛋白、补体、肝炎全套、梅毒、艾滋病病毒、自身抗体谱、抗核抗体、抗中性粒细胞胞浆抗体等资料。采用简化的MDRD公式计算肾小球滤过率(eGFR)[mL/(min·173 m2)]=186×[Pcr(μmol/L)/88.4]-1.154×年龄-0.203(女性×0.742)。
1.4 病理资料:所有肾活检标本均进行常规光镜,包括HE、PAS、Masson染色、免疫荧光及电镜检查。
1.5 诊断标准
1.5.1 原发性膜性肾病:肾活检病理诊断为膜性肾病,且临床除外继发因素,如系统性红斑狼疮、乙型病毒性肝炎、药物性肾损害、重金属及肿瘤等[6]。
1.5.2 继发性膜性肾病:乙肝病毒相关性膜性肾病诊断标准:①血清乙肝病毒抗原阳性;②病理显示为膜增生性肾炎或膜性肾病,可除外系统性红斑狼疮等继发肾小球疾病;③肾病理切片组织中找到HBV抗原[7]。狼疮性肾炎诊断:依据美国风湿病学会拟定的标准,除外其他如干燥综合征等继发因素。病理分析:膜性肾病的病理分型按Ehrenreich-Churg分为5期[8],Ⅰ期:光镜下GBM无明显病变,仅肾小球GBM空泡变性和少量嗜复红蛋白沉积于上皮下,电镜下可见少量电子致密物沉积。Ⅱ期:GBM增厚,电镜下电子致密物增多,GBM钉突状增生。Ⅲ期:GBM高度增厚,电子致密物沉积呈双轨征或链环状结构。Ⅳ期:GBM重度增厚,管腔缩小,肾小管硬化,电镜可见电子致密物溶解吸收后的虫噬样空白。V期:增厚的GBM逐渐恢复,免疫病理示免疫球蛋白IgG和补体C3沿基底膜外侧呈颗粒状高强度沉积,后期减弱。临床上常对伴有明显系膜增生、多种免疫荧光阳性、电镜多部位电子致密物沉积的膜性肾病称为不典型膜性肾病(AMN)。对于不典型膜性肾病目前国际上还没有确切的分类,部分学者倾向于原因不明确的继发性膜性肾病,我们在此将其归类于特发性膜性肾病进行分析[9-11]。
2 结果
2.1 不同性别组患者临床及病理资料的比较:入选患者中男37例,女16例,男女性别比2.31∶1。2组患者在年龄、高血压、肾病综合征、血尿水平、24 h尿蛋白、白蛋白、血肌酐、eGFR、总胆固醇、各病理分期所占比例、系膜增生、肾小球硬化、新月体形成、肾小管萎缩/纤维化、肾小管间质炎性细胞浸润、免疫荧光沉积(IgG、IgM、IgA、C3、C1q)比较,差异无统计学意义(P>0.05),见表1。
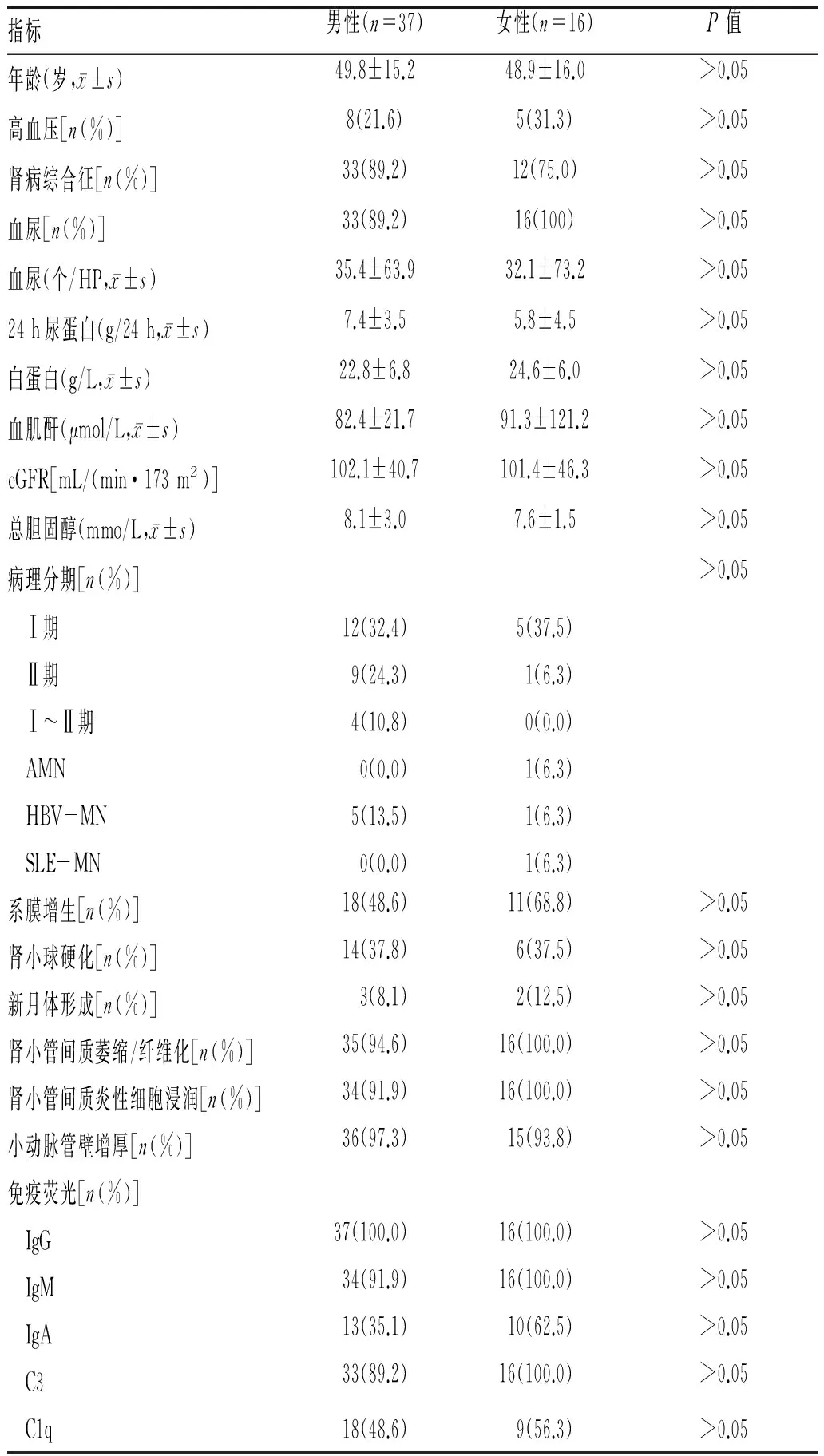
表1 不同性别患者临床及病理资料的比较
2.2 不同年龄组患者临床及病理资料比较:入选的MN患者,按照<30岁(青年组)、30~60岁(中年组)、≥60岁(老年组)分为3个年龄段,各年龄段发病例数分别为8例(15.1%)、34 例(64.2%)、11例(20.7%)。各年龄组均以男性发病多见;青年组与中年组及老年组相比,具有较高的eGFR,差异有统计学意义(P<0.05);老年组比青年组及中年组有较高的高血压患病率,差异有统计学意义(表2)。血尿、24 h尿蛋白、白蛋白、血肌酐及总胆固醇在各年龄组间差异无统计学意义。各组均有2/3以上的患者出现血尿,1例为肉眼血尿,其余均为镜下血尿,可见血尿在膜性肾病各年龄段患者中并不少见。不同年龄段的病理分型、系膜增生、肾小球硬化、新月体、肾小管间质萎缩/纤维化、肾小管间质炎性细胞浸润、小动脉管壁增厚及免疫荧光沉积间比较差异无统计学意义。
2.3 不同尿蛋白定量患者临床及病理资料比较:本研究中所有患者均存在不同程度蛋白尿,尿蛋白定量<3.5 g/24 h患者8例(17.0% ),尿蛋白定量≥3.5 g/24 h者44例(83.0% )。随尿蛋白定量的增加,血清白蛋白水平下降,差异有统计学意义,这与肾病综合征的临床表现一致。不同程度蛋白尿组间的性别、年龄、高血压、血尿、血肌酐、eGFR、总胆固醇、病理分型、系膜增生、肾小球硬化、新月体、肾小管间质萎缩/纤维化、肾小管间质炎性细胞浸润、小动脉管壁增厚及免疫荧光沉积间差异无统计学意义,见表3。
2.4 不同eGFR组各临床及病理资料的比较:入选患者按照eGFR≥90 mL/(min·173 m2)、eGFR 60~90 mL/(min·173 m2)、30 mL/(min·173 m2)≤eGFR<60 mL/(min·173 m2)、eGFR<30 mL/(min·173 m2)分为4组,但因eGFR<30 mL/(min·173 m2)患者仅有1例,在此分析时未将其列入比较。eGFR<90 mL/(min·173 m2)的患者有23例(43.4%),该组年龄和血肌酐水平与eGFR≥90 mL/(min·173 m2)组相比差异有统计学意义,发病年龄偏大,血肌酐水平偏高。各组间在血尿、性别、高血压、肾病综合征、24 h尿蛋白、总胆固醇及病理分型、免疫沉积方面差异无统计学意义(P>0.05)。
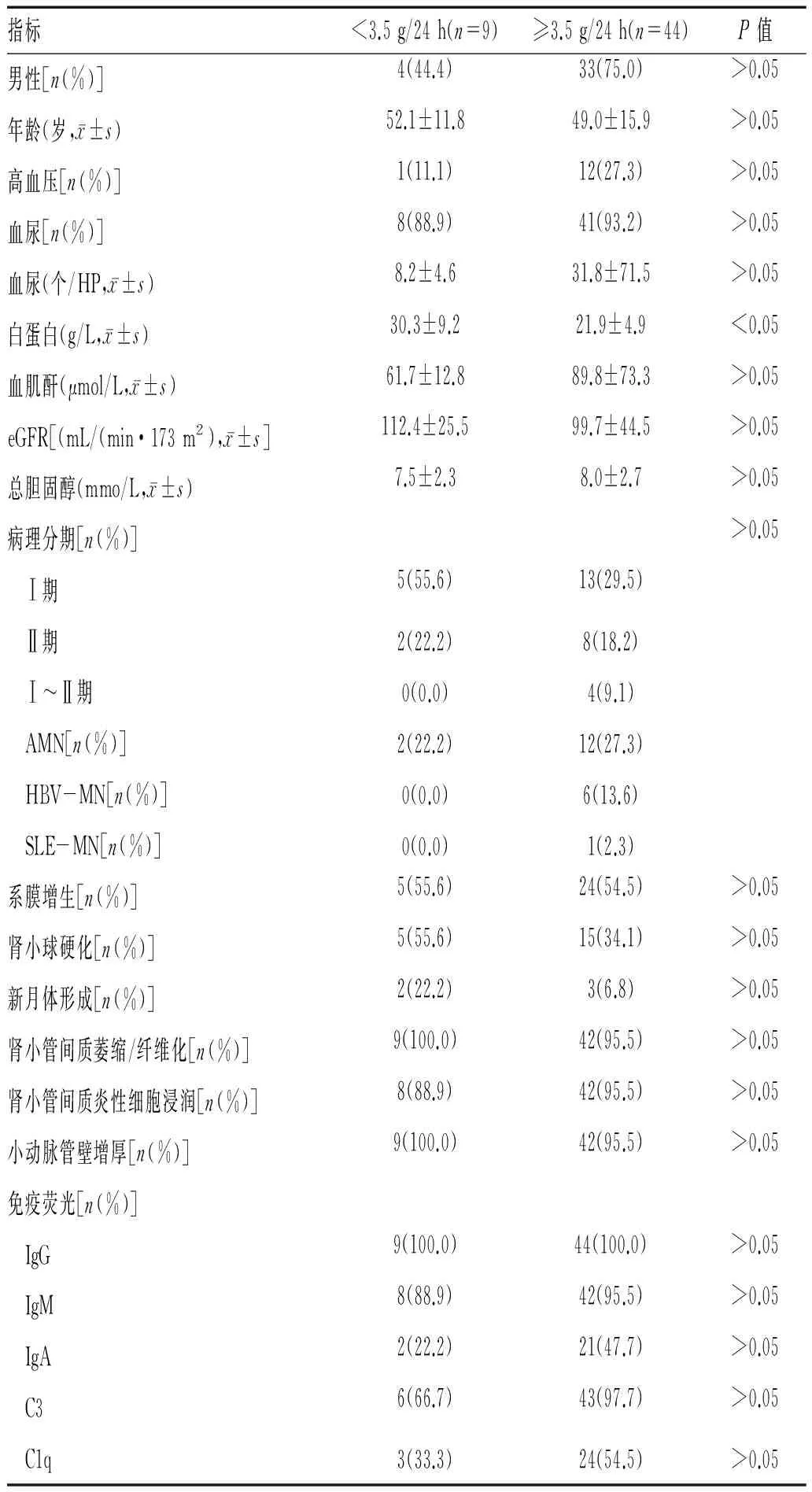
表3 不同尿蛋白定量患者临床及病理资料的比较

表4 不同eGFR组各临床及病理资料的比较
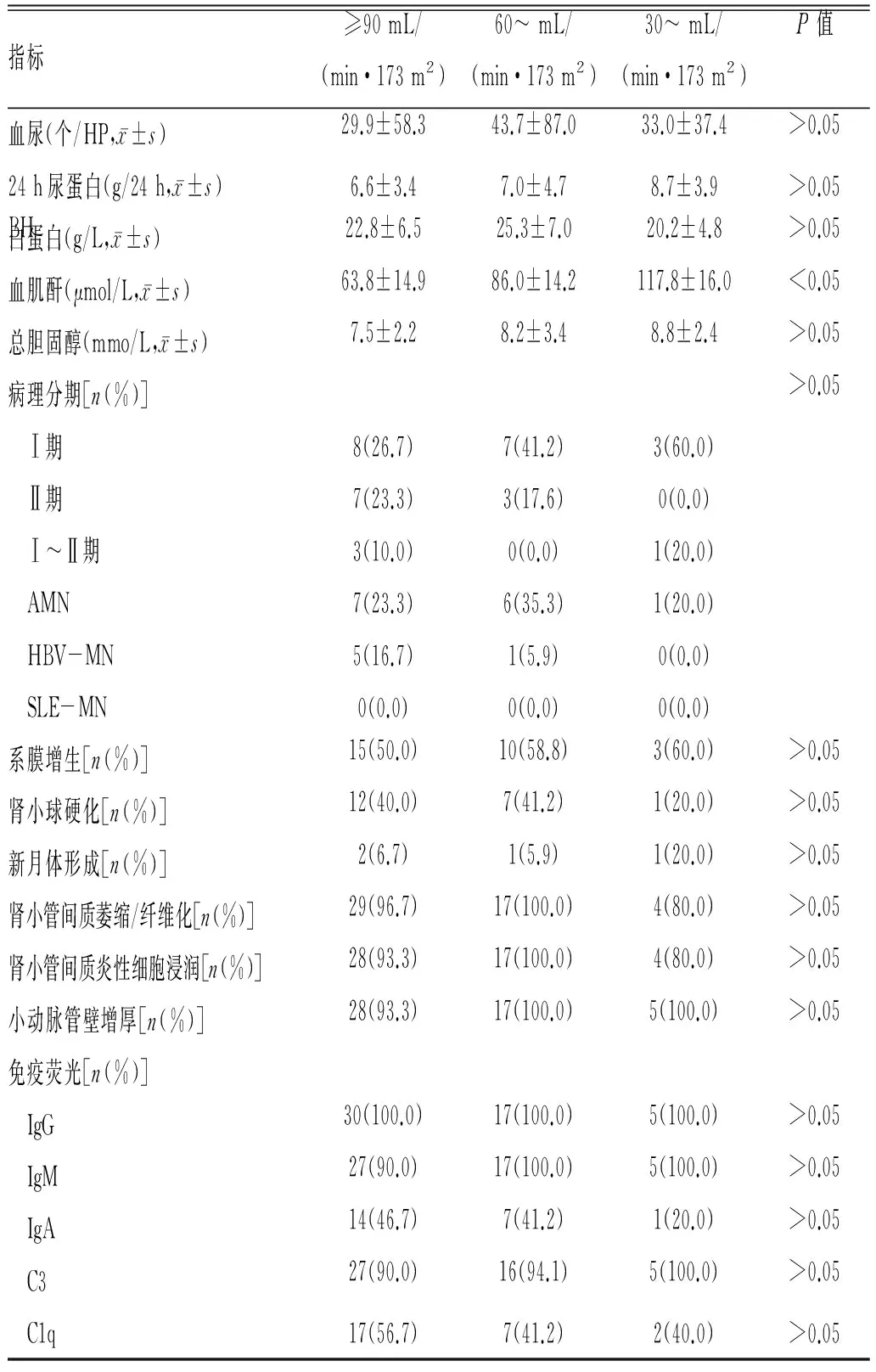
指标≥90mL/(min·173m2)60~mL/(min·173m2)30~mL/(min·173m2)P值血尿(个/HP,x±s)29.9±58.343.7±87.033.0±37.4>0.0524h尿蛋白(g/24h,x±s)6.6±3.47.0±4.78.7±3.9>0.05白蛋白(g/L,x±s)22.8±6.525.3±7.020.2±4.8>0.05BH血肌酐(μmol/L,x±s)63.8±14.986.0±14.2117.8±16.0<0.05总胆固醇(mmo/L,x±s)7.5±2.28.2±3.48.8±2.4>0.05病理分期[n(%)]>0.05 Ⅰ期8(26.7)7(41.2)3(60.0) Ⅱ期7(23.3)3(17.6)0(0.0) Ⅰ~Ⅱ期3(10.0)0(0.0)1(20.0) AMN7(23.3)6(35.3)1(20.0) HBV-MN5(16.7)1(5.9)0(0.0) SLE-MN0(0.0)0(0.0)0(0.0)系膜增生[n(%)]15(50.0)10(58.8)3(60.0)>0.05肾小球硬化[n(%)]12(40.0)7(41.2)1(20.0)>0.05新月体形成[n(%)]2(6.7)1(5.9)1(20.0)>0.05肾小管间质萎缩/纤维化[n(%)]29(96.7)17(100.0)4(80.0)>0.05肾小管间质炎性细胞浸润[n(%)]28(93.3)17(100.0)4(80.0)>0.05小动脉管壁增厚[n(%)]28(93.3)17(100.0)5(100.0)>0.05免疫荧光[n(%)] IgG30(100.0)17(100.0)5(100.0)>0.05 IgM27(90.0)17(100.0)5(100.0)>0.05 IgA14(46.7)7(41.2)1(20.0)>0.05 C327(90.0)16(94.1)5(100.0)>0.05 C1q17(56.7)7(41.2)2(40.0)>0.05
2.5 病理资料
2.5.1 光镜:53例膜性肾病中,原发膜性肾病46例(86.8%),其中Ⅰ期膜性肾病18例(39.1%),Ⅱ期膜性肾病10例(21.7%),Ⅰ~Ⅱ期膜性肾病4例(8.7%),不典膜性肾病(AMN)14例(30.5%),Ⅲ期及IV期均未收集到。继发膜性肾病7例(13.2%),其中乙肝相关性膜性肾病6例(85.7%),狼疮性肾炎V期 1例(14.3%)。伴系膜增生者29例(54.7%),肾小球硬化者20例(37.7%),伴新月体形成者5例(9.4%),肾小管间质萎缩/纤维化者51例(96.2%),肾小管间质炎性细胞浸润者50例(94.3%),肾小动脉管壁增厚者51例(96.2%)。
2.5.2 免疫荧光:免疫复合物沉着主要为IgG和IgM,分别为53例(100%)和50例(94.3%);其次,补体C3 49例(92.5%),补体C1q 27例(50.9%),其中IgA 23例(43.4%)。因狼疮性膜性肾病仅1例,故在此未纳入病理分期的比较中。各病理分期在性别、年龄、高血压、肾病综合征、血尿、24 h蛋白尿、白蛋白、血肌酐、eGFR、总胆固醇上比较差异无统计学意义,见表5。

表5 不同病理分期各临床资料的比较
3 讨论
膜性肾病是以肾小球基底膜上皮细胞下免疫复合物沉积伴基底膜增厚为特征的一组疾病,是一个病理学诊断,约占我国原发性肾小球疾病的10%[12-13]。该疾病预后差异较大,部分患者可自发缓解,然而也有一般分患者对治疗的反应性差,最终进展为终末期肾脏病,是成人常见的难治性肾脏疾病之一。近几年国内外均有报道膜性肾病的患病率越来越高,考虑与人口老龄化、肾活检技术的普及和提高、肾活检指征开放、生活方式改变、环境污染的因素有关[14]。本研究中,膜性肾病约占所有肾穿刺活检者的23.35%,与陈楠等研究相似[1]。膜性肾病的发病年龄主要在40~60岁(约占49.06%),男女比例为2.31∶1,与文献报道相一致[15-16]。
本研究显示,原发性及继发性膜性肾病的临床表现均主要为肾病综合征,差异无统计学意义,这与国内刘志红[17]的研究相一致。有研究[18]显示,30%~50%的膜性肾病可出现血尿,多表现为镜下血尿,肉眼血尿罕见;老年膜性肾病患者中,30%~90%可表现为镜下血尿[19]。本研究的血尿发生率为92.45%,高于文献报道,考虑与检验方法灵敏度的提高及血尿确定的标准不同等因素有关。
本研究显示,与青年组及中年组相比,老年组患者具有较高的高血压患病率,这可能与老年人血管弹性差、多合并原发性高血压有关。老年组较青年组有较低的eGFR,且在eGER<90 mL/(min·173 m2)的患者中,具有发病年龄偏大、血肌酐水平偏高的特点,考虑可能与高龄患者肾功能代偿差,出现生理性的肌酐清除率下降有关,并且老年合并高血压者较多,更易导致肾脏损害,也可能与疾病本身的进展有关。年龄对肾功能的影响,国内外研究提示肾功能损害、疾病危险程度方面均随着年龄的增长而增高,更有研究显示年龄是肾功能下降的独立危险因素,特别是对于高龄者应予以足够重视[20]。
本资料中特发性膜性肾病46例,占86.79%;继发膜性肾病7例,占13.21%;与国内报道[21-22]相比,IMN的比例较高,考虑原因可能是我们将原因不明的不典型膜性肾病归类于IMN,导致遗漏某些继发因素引起的SMN,特别是肿瘤相关性肾病,因肿瘤相关性肾病早期可表现为原发性膜性肾病[23]。有报道[24]称,不典型膜性肾病随诊3年后个别病例修订诊断为狼疮性肾炎。因此,在临床工作中遇到不典型膜性肾病的病理报告应积极查找继发因素,原因不明者需注意随诊观察,排除继发性肾脏病的可能。本研究中膜性肾病患者以Ⅰ期、Ⅱ期为主,说明大多数患者在早期到医院就诊,这可能与临床表现为大量蛋白尿,水肿明显,易引起患者重视及早就诊有关。继发性膜性肾病以乙肝病毒相关性膜性肾病多见,这与文献报道不一致[25]。乙肝病毒相关性膜性肾病的升高与乙型病毒性肝炎的发病率升高有关,而我国西部地区乙肝表面抗原携带者较多,有易感因素。狼疮肾炎往往早期到风湿免疫科就诊,多数患者不做肾活检就给予治疗,在肾内科诊疗病例减少。值得注意的是一些不典型膜性肾病继发因素不明,部分随访中发现肿瘤,因此,在临床上应注意筛查肿瘤,随访观察。IgG和补体C3沿肾小球毛细血管壁呈细颗粒状、高强度沉积,是膜性肾病的典型表现。本研究资料显示,所有患者中均有不同程度的IgG沉积(100%),除了IgG和C3(92.45%)沉积外,相当一部分患者合并IgM沉积(94.34%),这与丛日华[26]等报道的不一致,考虑与本研究样本量少,不典型膜性肾病所占比例较高有关。
综上所述,不同年龄段膜性肾病患者的临床特点与病理特征有相似之处,也有一定差异,老年膜性肾病患者高血压患病率高,eGFR偏低。不同病理分型与各临床表现特征无显著相关性,故不能仅根据临床表现判断肾脏病理损伤程度。肾活检仍是明确诊断的必要手段,无穿刺禁忌,尽可能行肾穿刺明确诊断,同时倡导在人群中定期开展尿常规普查。一旦发现尿检异常,连续观察,应做到早发现、早诊断、早治疗,将临床与病理紧密结合,做出正确的诊断,有的放矢,制定出合适患者的个体化治疗方案,延缓肾功能恶化。本研究因为单中心回顾性研究,收集的病例数少,存在一定的局限性,未来可通过扩大样本量、多中心进行临床病理及预后的随访工作。
[1] Pan Xiaoxia,Xu Jing,Ren Hong,et al.Changing spectrum of biopsy-proven primary glomerular diseases over the past 15 years:a single-center study in China[J].Contributions to Nephrology,2013,181:22-30.
[2] 王明军,莫晓露.1616例肾脏疾病的临床病理类型探讨[J].广西医科大学学报,2012,29(5):735-737.
[3] Howman A,Chapman T,Langdon M,et al.Immunosuppression for progressive membranous nephropathy:a UK randomised controlled trial[J].Lancet,2013,381(9868):744-751.
[4] Nachman PH,Jennette JC,Falk RJ.Membranous Glomerulopathy[M].Brenner BM.Brenner and Rector’s The Kidney.9thed.Boston,USA:Saunders,2012:1121-1131.
[5] Ponticelli C.Membranous nephropathy[J].Journal of Nephrology,2007,20(3):268-287.
[6] Van Den Brand JA,Van Dijk PR,Hofstra JM,et al.Long-term outcomes in idiopathic membranous nephropathy using a restrictive treatment strategy[J].Journal of the American Society of Nephrology,2014,25(1):150-158.
[7] Li Ping,Wei Ribao,Tang Li,et al.Clinical and pathological analysis of hepatitis B virus-related membranous nephropathy and idiopathic membranous nephropathy[J].Clinical Nephrology,2012,78(6):456-464.
[8] Zeng Caihong,Chen Huimei,Wang Ruishi,et al.Etiology and clinical characteristics of membranous nephropathy in Chinese patients[J].American Journal of Kidney Diseases,2008,52(4):691-698.
[9] 陈惠萍,朱茂艳,曾彩虹.膜性肾病[J].肾脏病与透析肾移植杂志,1998,7(4):389-393.
[10] 江罗佳,冯益宇,房向东,等.他克莫司与环磷酰胺比较治疗特发性膜性肾病的系统评价[J].实用医学杂志,2014,30(1):121-126.
[11] 王缨,胡贵荣,赵青.不同年龄特发性膜性肾病临床及病理分析[J].南昌大学学报(医学版),2015,55(3):58-61.
[12] Li LS,Liu ZH.Epidemiologic data of renal diseases from a single unit in China:analysis based on 13,519 renal biopsies[J].Kidney International,2004,66(3):920-923.
[13] 张庆娟,朱江,弓玉祥.508例肾活检资料的流行病学特点及病理类型与免疫荧光之间的关系[J].实用临床医药杂志,2012,16(23):59-61.
[14] 杨柳,刘东伟,刘章锁.膜性肾病流行病学研究进展[J].中华肾脏病杂志,2016,32(3):229-232.
[15] Ponticelli C,Passerini P.Can prognostic factors assist therapeutic decisions in idiopathic membranous nephropathy[J].Journal of Nephrology,2010,23(2):156-163.
[16] Zeng Caihong,Chen Huimei,Wang Ruishi,et al.Etiology and clinical characteristics of membranous nephropathy in Chinese patients[J].American Journal of Kidney Diseases,2008,52(4):691-698.
[17] 刘志红.膜性肾病:发病机制的新进展,治疗方法的新贡献[J].肾脏病与透析肾移植杂志,2009,18(4):301-302.
[18] Zeng Caihong,Chen Huimei,Wang Ruishi,et al.Etiology and clinical characteristics of membranous nephropathy in Chinese patients[J].American Journal of Kidney Diseases,2008,52(4):691-698.
[19] Mak S,Lo K,Wong C,et al.Treatment with cyclophosphamide in elderly-onset nephrotic syndrome[J].Nephron Clinical Practice,2005,101(1):25-32.
[20] 徐丹,陆晨.241例特发性膜性肾病患者临床与病理特点及相关性分析[J].临床肾脏病杂志,2015,15(12):734-738.
[21] 陈薪薪,吕吟秋,陈朝生,等.三种不同类型膜性肾病的临床病理分析[J].中国中西医结合肾病杂志,2012,13(5):423-425.
[22] 杨小娟,李娟,程延娜,等.膜性肾病60例临床与病理分析[J].陕西医学杂志,2013,42(12):1646-1647.
[23] 王丽华,倪力军,徐傲.单中心179例肾活检临床病理分析[J].中外医学研究,2015,13(18):60-62.
[24] 章友康.特发性膜性肾病的诊断治疗进展[J].内科急危重症杂志,2012,18(2):118-119.
[25] Schlumberger W,Hornig N,Lange S,et al.Differential diagnosis of membranous nephropathy with autoantibodies to phospholipase A2 receptor 1[J].Autoimmunity Reviews,2014,13(2):108-113.
[26] 丛日华,靳蕊霞.69例膜性肾病临床特点与病理资料分析[J].解放军医学院学报,2014,35(10):996-999.
The analysis on features of clinic and pathology in patients with membranous nephropathy
LIURanran1,EJing2,3,ZHENGYali2,3.
1.NingxiaMedicalUniversity,Yinchuan750004,China;2.DepartmentofNephrology,NingxiaPeople’sHospital,Yinchuan750002,China;3.TheFirstClinicalMedicalCollege,NorthwestUniversityforNationalities,Yinchuan750004,China
ZHENGYali,Email: 424570556@qq.com
Objective To investigate the clinical and pathological features of membranous nephropathy.Methods Clinical and pathological data were collected from 53 patients who were diagnosed as membranous nephropathy admitted and the data were retrospectively analyzed.Patients were divided into different groups according to the different gender,age,24-hour proteinuria,eGFR and pathological types.The comparison between different groups of patients were analyzed in both clinical data and pathological characteristics.Results The mean age of 53 patients was (49.6±15.3 )years old,with a ratio of male to female 2.31∶1.Idiopathic membranous nephropathy (IMN/PMN) accounted as 46 cases (86.79%),including phase I 18 cases (39.13%),phase Ⅱ 10 cases (21.74%),Ⅰ~Ⅱ 4 cases (8.70%).There were14 cases (30.43%) in atypical membranous nephropathyare.There was no the phase Ⅲ and IV.Secondary membranous nephropathy (SMN) accounted for 7 cases (13.21%),hepatitis B related membranous nephropathy wasis the most common,accounted for 6 cases (85.71%),and 1 case of Type V lupus nephritis (14.29%).Immunofluorescence wereis given priority to with IgG and IgM deposition: 53 cases (100%),and 50 cases (94.34%),respectively.The edema was the most common complaint,39 cases (73.58%).45 cases (84.91%) performed as nephritic syndrome (NS).Between different gender groups and pathological staging,there was no significant difference in gender,age,hypertension,nephrotic syndrome,blood in urine,24 hours urinary protein,albumin,serum creatinine,eGFR and total cholesterol (P>0.05).The age was older (P<0.05),and serum creatinine level is higher (P<0.05) in the eGFR<90 mL/(min·173 m2) group than that in the eGFR>90 mL/(min·173m2) group.There was a higher prevalence of hypertension (63.6% vs 14.3%,P<0.05) and a lower prevalence of eGFR (P<0.05) in elderly group than young group.With the increase of urinary albumin quantitative,serum albumin levels dropped.Conclusion Membranous nephropathy often occurs in middle and old aged men.The edema is the most common complaint,and the nephrotic syndrome is clinically the most common manifestations.The main pathological stages are in phase I and phaseⅡ.
Membranousnephropathy;Clinicalmanifestations;Pathologicalcharacteristics
10.13621/j.1001-5949.2017.03.0233
国家自然科学基金资助项目(81460161)
1.宁夏医科大学,宁夏,银川 750004 2.宁夏人民医院肾脏内科,宁夏 银川 750002 3.西北民族大学第一临床医学院,宁夏 银川 750002
郑亚莉,Email:424570556@qq.com
http://kns.cnki.net/kcms/detail/64.1008.R.20170313.0935.030.html
R277
A
2016-09-29 [责任编辑]李 洁
