应用角膜接触镜联合中医托里消毒法治疗角膜溃疡穿孔3例
2017-05-09陈向东宋焰颜家朝吴权龙谢鹤刘晓清艾慧刘志敏
陈向东 ,宋焰 ,颜家朝 ,吴权龙 ,谢鹤 ,刘晓清 ,艾慧 ,刘志敏
角膜炎是一类常见眼表疾病,若失治或误治常可发展为角膜溃疡,甚至穿孔,治疗难度大,有时需行手术治疗。近年来我科采用角膜接触镜联合中医托里消毒法治疗角膜溃疡穿孔取得了良好的疗效,现将3例病例报告如下。
1 病例报告
病案1
蒋某某,女,23岁,因左眼红肿、疼痛、视力下降2周,于2015年6月28日入院。曾于当地医院治疗,使用过复方妥布霉素地塞米松眼药水、阿昔洛韦眼药水滴眼。检查:视力右眼0.8,左眼0.2,眼压右眼 15 mm Hg(1 mm Hg=0.133 kPa),左眼 5 mm Hg,右眼检查无明显异常,左结膜充血(+++),左眼五点钟方向瞳孔区与角膜缘之间可见一溃疡穿孔,穿孔面直径约2 mm,虹膜嵌顿、隆起,溃疡边缘有浸润,KP(-),左眼下方虹膜见炎性渗出,前房深浅不一,未见前房积脓,瞳孔不规则,直径约3 mm,对光反射迟钝。舌淡,苔少,脉弦细。中医诊断:1.聚星障(左眼);2.蟹睛(左眼);3.瞳神紧小(左眼);4.能近怯远(双眼),辨证为气虚邪陷证。西医诊断:1.病毒性角膜炎(左眼);2.角膜溃疡并穿孔(左眼);3.继发性虹膜睫状体炎(左眼);4.屈光不正(双眼)。中医治以托里解毒,益气明目,方用托里消毒散加减。西医局部予更昔洛韦眼用凝胶抗病毒,盐酸左氧氟沙星眼用凝胶抗细菌,复方托吡卡胺滴眼液散瞳,噻吗心安滴眼液减少房水分泌;全身予阿昔洛韦注射液抗病毒、小牛血清去蛋白注射液改善眼部微循环,并左眼日夜连续配戴角膜接触镜。治疗后第6 d,患者左眼红肿、疼痛基本消失,视物较前清晰,畏光、异物不适感基本消退,视力:左眼0.4,治疗后第9 d患者出院,出院时左眼无明显疼痛不适,视物较前清晰。检查:视力:左眼 0.4,左眼眼压 8 mm Hg,结膜充血(+),角膜接触镜在位,穿孔面明显缩小,溃疡面变平,浸润减轻,下方虹膜炎性渗出已吸收,瞳孔不规则,直径5 mm,对光反射迟钝。患者出院3个月后复查,左眼无不适,视力:左眼 0.6,眼压14 mmHg,左眼角膜接触镜在位,溃疡面修复,左眼下方虹膜前粘连。予以取出角膜接触镜,角膜无浸润,荧光染色(-)。
病案2
蔡某某,女,72岁,因左眼红痛半月余于2015年1月29日入院,患者半月前无明显诱因出现左眼红痛,曾于当地医院行抗病毒、消炎、散瞳及糖皮质激素类眼药水滴眼等治疗,效果不佳。来我院就诊时症见左眼红痛,视物模糊,畏光、流泪,右眼球缺如。检查左眼:视力0.15,眼压6 mmHg,结膜混合性充血(+++),角膜中央偏下方可见圆形较深溃疡并穿孔,穿孔面积约1 mm,虹膜嵌顿,角膜内皮水肿明显,溃疡穿孔区周边角膜浸润变质,房水混浊,KP(+),前房深浅不一,未见前房积脓,前房闪辉(+),虹膜后粘连,瞳孔不圆,直径约4 mm,对光反射迟钝,晶状体在位,呈皮质型混浊,眼底不清。辅助检查:眼科B超:左眼玻璃体混浊,视网膜脱离。舌淡,苔少,脉细弱。 中医诊断:1.聚星障(左眼);2.蟹睛(左眼);3.瞳神紧小(左眼);4.视衣脱离(左眼);5.圆翳内障(左眼),辨证为气虚邪陷证。西医诊断为:1.病毒性角膜炎(左眼);2.角膜溃疡并穿孔(左眼);3.葡萄膜炎(左眼);4.视网膜脱离(左眼);5.老年性白内障(左眼);6.眼球内容物剜除术后(右眼)。中医治以托里解毒,益气明目,方用托里消毒散加减。西医局部予更昔洛韦眼用凝胶抗病毒,盐酸左氧氟沙星眼用凝胶抗细菌,硫酸阿托品眼用凝胶散瞳,噻吗心安滴眼液减少房水分泌;全身予阿昔洛韦注射液抗病毒、舒血宁注射液改善眼部微循环,并左眼日夜连续配戴角膜接触镜。治疗第9d,患者左眼红痛较前减轻,左眼:视力 0.12,眼压 10 mmHg,结膜混合性充血(+),角膜接触镜在位,角膜内皮水肿较前好转,房水混浊减轻,虹膜嵌顿已解除,前房中深。治疗后第15天,患者带药出院,左眼红痛减轻,左眼:视力 0.15,眼压10 mmHg,结膜混合性充血(-),角膜接触镜在位,角膜中央偏下方的圆形溃疡面变平,浸润面缩小,虹膜无前后粘连。2015年2月26日患者来门诊复查,予以取出角膜接触镜,左眼溃疡面消失,角膜浸润消退,荧光染色(-)。2017年3月9日回访,患者左眼角膜仍有遗留混浊,KP(-),前房闪辉(-)。
病案3
王某某,男,65岁。因左眼红痛、视力下降10年余,加重1周于2017年1月25日入院。患者10余年前出现左眼红痛,视力下降,反复发作,多次在外院治疗,使用过糖皮质激素类滴眼液滴眼。近1周症状不断加重,遂来我院就诊。既往甲亢4年,现未治疗。入院时查:右眼球缺如,左眼睑闭合可,下方露白,左眼视力数指/15 cm,左眼眼压15 mmHg,混合充血(+++),角膜水肿,周边大量新生血管,角膜八点钟方向瞳孔缘可见一黄白色溃疡灶,颞下方大片角膜混浊,前房积脓,液平高度约1 mm,虹膜可见新生血管,瞳孔圆形,直径4 mm,对光反射迟钝,晶状体在位,眼底窥不清(如图1A)。舌淡,苔少,脉濡细。辅助检查:甲状腺三项:正常。中医诊断:1.聚星障(左眼);2.凝脂翳(左眼);3.鹘眼凝睛(左眼);4.瘿病,辨证为气虚邪陷证。西医诊断为:1.病毒性角膜炎合并细菌感染(左眼);2.角膜溃疡(左眼);3.甲状腺相关性眼病(左眼);4.眼球摘除术后(右眼);5.甲亢。中医治以托里解毒,益气明目,方用托里消毒散加减。西医局部予阿昔洛韦滴眼液抗病毒,左氧氟沙星眼用凝胶抗细菌,普南扑灵滴眼液抗炎,复方托吡卡胺滴眼液散瞳;全身予阿昔洛韦注射液、病毒唑注射液抗病毒,吉他霉素注射液抗细菌,并予血栓通注射液改善微循环。治疗后第3 d患者左眼红痛明显减轻,视物较前清晰。查左眼:视力数指/30 cm,眼压正常,球结膜混合充血(++),角膜水肿较前减轻,周边大量新生血管,溃疡灶好转,前房无明显积脓。治疗后第 5 d,查:左眼视力 0.02,混合充血(+)。治疗后第16 d患者症状好转,要求出院,查左眼:视力0.03,球结膜混合充血(+),角膜水肿减轻,周边大量新生血管,溃疡灶边缘干净,前房无积脓,予以带药出院。患者出院后因前述症状复发,于2017年2月12日再次入住我科。专科检查:右眼球缺如,左眼:视力数指/50 cm,眼压 15 mmHg,球结膜混合充血(+++),角膜水肿,周边可见大量新生血管,角膜八点钟方向近瞳孔缘可见一溃疡面,周边有浸润,颞下方大片角膜混浊,前房积脓,液平高度约0.5 mm,虹膜可见新生血管,瞳孔圆形,直径3 mm,对光反射迟钝,晶状体在位,眼底窥不清。舌淡,苔少,脉濡细。中西医诊断及治疗基本同前,因溃疡面难愈合,试戴角膜接触镜予以保护。治疗后第5 d,患者左眼红痛减轻,左眼:视力 0.02,眼压 16 mmHg,混合充血(+++),角膜水肿,角膜接触镜在位,溃疡面长入部分新生血管。治疗后第11 d,患者左眼稍有疼痛,仍有发红,左眼:视力0.15,眼压17 mmHg,球结膜混合充血(++),角膜水肿,角膜接触镜在位,溃疡面长入部分新生血管(如图1B)。治疗后第19 d角膜接触镜自行脱落,患者无特殊不适,予以重新配戴新的角膜接触镜后,第二天仍脱落,故不再配戴。治疗后第34 d,患者左眼无红痛,左眼视力维持在0.2,眼压11mmHg,结膜充血(-),溃疡面缩小,新生血管变细,角膜仍有水肿(如图1C)。
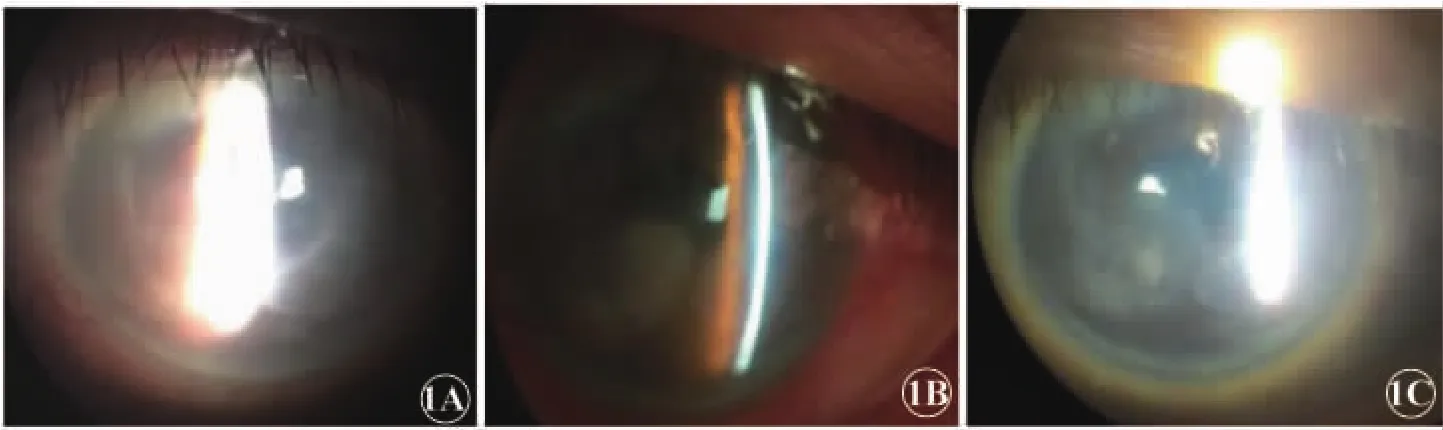
图1 左眼角膜溃疡前节像(病案3)。1A.治疗前,角膜水肿,周边大量新生血管,角膜八点钟方向瞳孔缘可见一黄白色溃疡灶,颞下方大片角膜混浊,前房积脓,液平高度约1 mm,虹膜可见新生血管;1B.角膜接触镜并中药治疗后第11天,角膜水肿,角膜接触镜在位,溃疡面长入部分新生血管;1C.治疗后第34天,溃疡面缩小,新生血管变细,角膜仍有水肿
2 讨论
以上3例患者入我院前均在其他医院使用过糖皮质激素类滴眼液。激素具有抗炎作用,但也有免疫抑制作用,可诱发或加重感染,糖皮质激素还可抑制葡胺聚糖和胶原合成的能力,增加发生角膜溶解的危险性,导致角膜溃疡加重,甚至发展为角膜穿孔,使病情迁延,增大治疗难度,故在治疗原因不明的角膜炎时应慎用激素,且需严密监控治疗效果,如出现角膜浸润加重,必须立即停用并加强抗感染处理。
3例患者从症状和舌脉象来看,均辨证为气虚邪陷证。病因病机系失治误治损伤人体正气,使病情迁延难愈,正气无力抗邪,正虚邪恋,最终导致邪气内陷,溃面难收,中医谓之翳陷难敛。《疡医纲要》:“外疡既溃,其势已衰,用药之法,清其余毒,其尤要者,则扶持胃气,使纳谷旺而正气自充,虽有大疡,生新甚速。”外科疮疡后期强调补托之法,陷翳后期亦然也[1],《银海指南》:“治翳常用补虚、解郁、活血诸法”,故此3例患者治以托里解毒,益气明目,方用托里消毒散加减,具体方药如下:黄芪20 g,白及15 g,当归 10 g,党参 12 g,白术 10 g,赤芍 10 g,桃仁 10 g,金银花 20 g,黄连 5 g,木贼 10 g,石决明 20 g,甘草5 g。方中黄芪为“疮家之要药”,与白及合用,托里排毒,消肿敛疮,同为君药;党参、白术、当归、赤芍、桃仁益气活血,散瘀止痛,合黄芪气血双补,以扶正托毒,共为臣药;佐以黄连、金银花、木贼、石决明清热解毒,明目退翳;甘草益气解毒,调和诸药,兼为佐使。诸药相伍,共奏托里解毒,益气明目之功。
3例患者在外院治疗后并未定期复查,仍继续使用糖皮质激素类滴眼液,导致角膜有不同程度的溃疡穿孔。来我院后嘱患者立即停用激素,并拟施手术,但因家庭条件等原因,3例患者均拒绝手术,故我们采用中西医结合方法并日夜连续配戴角膜接触镜以求保守治疗。患者角膜溃疡逐渐愈合,眼部疼痛不适等症状缓解,说明对患者的病情判断准确,治疗可行。对3例患者进行常规的抗病毒、抗细菌、改善微循环、内服中药等治疗的同时,我们均让其配戴了角膜接触镜,因角膜接触镜对于溃疡穿孔的角膜具有封闭、防止球内感染、阻止溃疡扩散、促进溃疡愈合、减轻角膜水肿、储存并缓释药物等多种作用[2],近年来,角膜接触镜在角膜溃疡穿孔的保守治疗中已得到广泛应用。连续日夜配戴21 d,避免了每日戴镜、摘镜时对眼睛造成的伤害,有利于角膜上皮细胞的修复,也方便了不会戴镜、摘镜的患者。角膜接触镜对穿孔的角膜有压迫绷带作用,可以及时封闭穿孔,防止房水外渗,有利于前房形成[3-4]。然而长期配戴角膜接触镜,使角膜长时间处于缺氧、干燥等状态,可引起眼部炎症[5]。缺氧亦可导致角膜无氧代谢增加,乳酸浓度增高,使眼部出现充血、干涩、异物感、视物模糊等不适,因此在选择角膜接触镜时就要求其具有较高的透氧性和较低的含水量。普通水凝胶镜片因以水作为氧气的载体,透氧量与含水量成正比,而高含水量镜片为保持其含水量,需要从泪液中吸收水分,从而对泪膜影响较大[6]。我们所采用的角膜接触镜采用硅水凝胶材质,其含水量低,为36%,减少了眼表水分的吸收,有利于角膜上皮的修复;同时,透氧量比常规隐形眼镜高5倍,亦可降低角膜缺氧导致的角膜水肿等并发症。在配戴过程中,第三例患者的角膜接触镜自然脱落,我们分析为患者角膜修复过程中,角膜前曲面的曲率已发生变化,与接触镜后曲面的曲率不匹配所致。接触镜后曲面的曲率与角膜前曲面的曲率几乎相等是接触镜与角膜的理想配合状态[7],配戴时也应避免使用油脂类眼膏,因其会在镜片上沉积,如出现这种情况,应每周更换一次镜片。此外,连续配戴角膜接触镜要比每日配戴更容易发生微生物性角膜炎,亦有报道超期配戴角膜接触镜引起肺炎链球菌感染[8]。故用于治疗时必须进行严密的专业监控,出院后也应遵医嘱来院复查,不可超期配戴,如出现眼红充血、巨乳头性结膜炎、角膜浸润、感染等情况,应立即取出镜片并予以相应处理。
[1] 曾明葵.托里消毒散加减治疗角膜炎翳陷难敛19例[J].湖南中医药大学学报,1991,11(4):20-21.
[2] 冯金玲,贾桂芹,解士勇.软性角膜接触镜在角膜溃疡穿孔中的应用[J].中国实用眼科杂志,2003,21(12):916-917.
[3] 彭振宇,彭湘萍.软性角膜接触镜治疗角膜溃疡穿孔的临床观察[J].国际眼科杂志,2011,11(5):906-907.
[4] 王国华,王冬梅,胡志佳,等.软性角膜接触镜在治疗角膜穿孔中的应用[J].中华眼外伤职业眼病杂志,2008,30(10):781-782.
[5] 金莹.浅谈与角膜接触镜配戴相关的角结膜并发症及处理[J].生物技术世界,2015(12):82.
[6] 于静,高明宏,李鹤一,等.治疗性接触镜在表浅真菌性角膜溃疡术后的应用观察[J].临床军医杂志,2015,43(2):177-179.
[7] 谢培英.角膜接触镜[M].北京:人民卫生出版社,1991:18.
[8] 潘小涛,陆成伟,刘秀芬,等.超期配戴绷带型角膜接触镜致角膜溃疡1例[J].中国现代医学杂志,2016,26(23):143-143.
