反复发作的嗜酸粒细胞性胆管炎一例
2017-04-24吴坚芳戴彦苗徐宏伟陆喜荣许邹华
吴坚芳 戴彦苗 徐宏伟 陆喜荣 许邹华
·病例报告·
反复发作的嗜酸粒细胞性胆管炎一例
吴坚芳 戴彦苗 徐宏伟 陆喜荣 许邹华
患者男,71岁。因“巩膜及皮肤黄染1周”入院。无恶寒、发热,无腹痛、腹泻,不饮酒,无服药史。入院后实验室检查:WBC 10.2×109/L,嗜酸粒细胞(E)2.34×109/L,E%为 23.0%;凝血功能正常;ALT 915.6 U/L,AST 902.6 U/L,ALP 137.2 U/L,GGT 162.9 U/L,LDH 419.0 U/L,TB 282.8 μmol/L,DB 217.5 μmol/L,IB 65.3 μmol/L,ALB 37.9 g/L,PA 44.0 mg/L;肿瘤标志物AFP、CEA、CA153、CA724正常, CA19-9 47.64 U/ml;IgG 21.80 g/L,IgG4 0.32 g/L,IgM 2.62 g/L,IgE 896 U/ml,补体C3 0.8 g/L,抗核抗体HEP2/猴肝颗粒型(+),抗核抗体HEP2/猴肝均质型(+),AMA、AMA-M2、LKM-1、LC-1、SLA/LP均阴性;甲肝、丙肝、戊肝、CMV、EB抗体均阴性。上腹部增强CT示胆囊壁增厚,胆总管壁全程增厚并强化,肝内外胆管不扩张(图1)。上腹部增强MR+MRCP示胆囊壁增厚,胆总管管壁全程增厚并明显强化,肝门部及腹膜后见肿大淋巴结,考虑胆管癌可能。入院后给予阿拓莫兰和思美泰保肝、利胆退黄治疗后5 d复查肝功能,ALT 635.4 U/L,AST 459.1 U/L,ALP 219.5 U/L,GGT 150.4 U/L; TB 293.4 μmol/L,DB 228.1 μmol/L,IB 65.3 μmol/L,ALB 35.0 g/L,GLB 38.3 g/L,A/G 0.91。第6天给予口服强的松30 mg,qd。第10天再复查,E% 0.5%,E 0.06×109/L;ALT 100.2 U/L,AST 64.1 U/L,GGT 110.8 U/L,TB 74.9 μmol/L,DB 65.5 μmol/L。半月后复查,E正常;TBil 49.1 μmol/L,DB 45.5 μmol/L,ALT、AST均正常;IgE 553 U/ml。复查上腹部MR示胆囊壁、胆总管壁增厚强化较前明显减轻(图2)。口服强的松逐渐减量,3月后停服。14个月后无明显诱因又出现巩膜及皮肤黄染再次入院治疗。实验室检查:E%为25.4%,E 2.55×109/L;ALT1100.3 U/L,AST 1342.5 U/L,ALP 200.2 U/L,GGT 206.8 U/L,LDH 411.8 U/L,总胆汁酸245.9 μmol/L,TB 211.3 μmol/L,DB 172.2 μmol/L,IB 39.1 μmol/L,ALB 38.6 g/L。上腹增强CT、MR示胆囊壁、胆总管壁全程增厚,与上次发病时相仿,再给予口服强的松30 mg治疗5 d后,复查肝功能:ALT 239.9 U/L、AST 158.0 U/L,ALP 159.1 U/L,GGT 152.3 U/L,TB 115.0 μmol/L,DB 101.0 μmol/L;E% 0.3%,E 0.03×109/L。1月后再查肝功能:ALT 52.2 U/L,AST 38.9 U/L,ALP 277.4 U/L,GGT 77.8 U/L, TB 34.7 μmol/L,DB 28 μmol/L,IB 6.7 μmol/L。强的松逐渐减量2月后以强的松5 mg维持,但患者服用4月后自行停服强的松,1月后再次出现黄疸,TB 升至200 μmol/L,再给予口服强的松后TB下降,嘱患者需长期服用强的松,随访半年肝功能均正常。
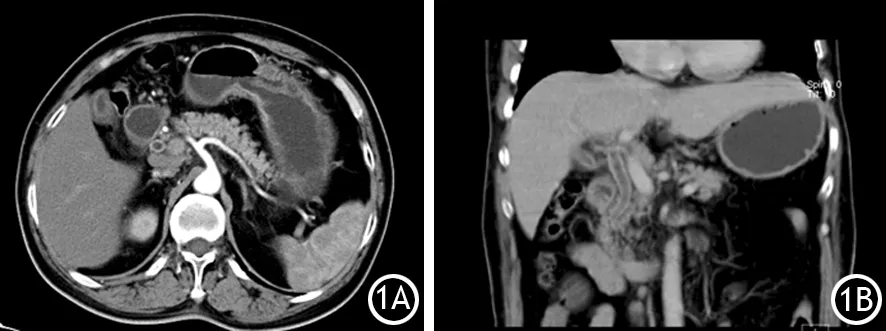
图1 CT(1A)及MR(1B)示肝外胆管壁明显增厚伴强化
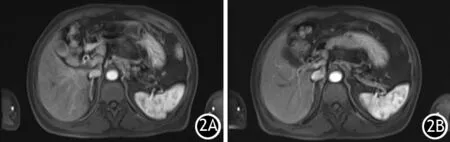
图2 激素治疗前(2A)后(2B)的MR征象
讨论 嗜酸粒细胞性胆管炎是一种临床罕见的疾病,为嗜酸粒细胞浸润胆管所致,其发病率不详,文献中多见个案报道。因其临床表现无特异性,容易被误诊。
自1980年Leegaard[1]首次报道了1例嗜酸粒细胞性胆管炎,迄今共约有30余篇个案报道[2]。此病发病原因尚不清楚,因部分患者合并存在嗜酸性胃肠炎,故曾认为它是嗜酸性胃肠炎的一种亚型[3]。部分患者可同时检出高IgG4血症,也有学者认为它可能与IgG4相关性疾病有着相同的发病机制[4]。有报道认为Hp感染可能与嗜酸性疾病有关,但相应报道较少[5]。Nashed等[6]回顾分析了以往报道的23例嗜酸粒细胞性胆管炎的临床特征,认为它多见于年轻男性,男女比例为1.6∶1,平均发病年龄39岁,最常见的临床表现是腹痛、黄疸。影像学表现以胆管节段性或弥漫性狭窄、管壁增厚为主要特征,可伴有明显强化[7]。这可能与嗜酸粒细胞产生TGF-β,进而引起纤维化有关[8]。由于该病的影像学表现与胆道恶性肿瘤相似,术前鉴别极其困难,临床上患者多被诊断为胆道恶性肿瘤而接受手术治疗,最后通过病理确诊。Rodgers等[9]称它为“乔装成恶性肿瘤”的一类良性疾病。
外周血嗜酸粒细胞升高对该病有一定的指示意义,但不是所有的患者都存在这一表现。文献统计,约69.6%的患者外周血嗜酸粒细胞升高,个别患者的血嗜酸粒细胞比例可高达70%[4]。Song等[7]认为,对胆管狭窄伴显著胆管壁增厚患者,若外周血嗜酸粒细胞升高要高度怀疑此病。Matsumoto等[10]提出该病的诊断依据:(1)胆管系统管壁增厚或狭窄;(2)组织学发现有嗜酸粒细胞浸润;(3)胆管的异常可自行好转或经激素治疗后好转。由于该病存在自限性及复发性的特征,建议对患者长期随访观察。
同其他嗜酸性疾病一样,激素是该病治疗的首选药物,多数患者可在短期激素治疗后即获得临床、生物化学及影像学的改善。为避免不必要的手术创伤,有学者建议,当怀疑该病时可先予诊断性激素治疗[11]。目前对激素的使用剂量、疗程等无统一的建议,多数文献采用40~60 mg强的松起始治疗,以后逐渐减量,是否需小剂量长期维持以减少复发尚需进一步研究。如激素治疗无效或存在禁忌者,可考虑使用免疫抑制剂(如硫唑嘌呤、羟基脲等)治疗。
本例为老年患者,以黄疸为主要临床表现,外周血嗜酸粒细胞升高,影像学(CT、MRCP)提示肝外胆管全程增厚、强化,与文献报道类似,当时放射科考虑胆管癌可能大。但胆管癌累及整个肝外胆管临床少见,同时也未看到明显占位性病变,故当时笔者考虑嗜酸粒细胞性胆管炎的可能性大,给予激素治疗后短期内黄疸症状减轻,外周血嗜酸粒细胞明显下降,半月后复查影像学提示胆管壁增厚强化好转,进一步证实了嗜酸粒细胞性胆管炎的诊断。患者治疗3个月后停用激素,其后症状复发两次,再次予激素治疗后好转,符合该病易复发的特征。长期小剂量激素维持治疗对这类患者的复发是必要的。
[1] Leegaard M. Eosinophilic cholecystitis[J]. Acta Chir Scand, 1980, 146(4): 295-296.
[2] 郝庆, 刘宝海, 李岩. 嗜酸性粒细胞性胆管炎一例[J]. 中华肝胆外科杂志, 2011, 17(11): 875. DOI: 10.3760/cma.j.issn.1007-8118.2011.11.002.
[3] Kroemer A, Sabet-Baktach M, Doenecke A, et al. Eosinophilic cholangitis and wirsungitis as cause of simultaneous bile duct obstruction and pancreatitis[J]. Z Gastroenterol, 2012, 50(8): 766-770.
[4] Iwamuro M, Yamamoto K, Kawamoto H, et al. Eosinophilic cholangitis with initial clinical features indistinguishable from IgG4-related cholangitis[J]. Intern Med, 2009, 48(13): 1143-1147.
[5] Hokuto D, Yamato I, Nomi T, et al. Eosinophilic cholangitis coexisted with idiopathic thrombocytopenic purpura: Report of a case[J]. Hepatol Res, 2015, 45(5): 595-600. DOI: 10.1111/hepr.12380.
[6] Nashed C, Sakpal SV, Shusharina V, et al. Eosinophilic cholangitis and cholangiopathy: a sheep in wolves clothing[J]. HPB Surg, 2010, 2010: 906496.DOI: 10.1155/2010/906496.
[7] Song HH, Byun JY, Jung SE, et al. Eosinophilic cholangitis: US, CT, and cholangiography findings[J]. J Comput Tomogr, 1997, 21(2): 251-253.
[8] Chen WH, Yu CC, Wu CC, et al. Eosinophilic cholangitis with obstructive jaundice mimicking bile duct carcinoma[J]. J Hepato-biliary Pancreat Surg, 2009, 16(2): 242-245.
[9] Rodgers MS, Allen JP, Koea JB, et al. Eosinophilic cholangitis: a case of ‘malignant masquerade’[J]. HPB(Oxford), 2001, 3(3): 235-239.DOI: 10.1080/136518201753242280.
[10] Matsumoto N, Yokoyama K, Nakai K, et al. A case of eosinophilic cholangitis: imaging findings of contrast-enhanced ultrasonography, cholangioscopy, and intraductal ultrasonography[J]. World J Gastroenterol, 2007, 13(13): 1995-1997.
[11] Seow-En I, Chiow AK, Tan SS, et al. Eosinophilic cholangiopathy: the diagnostic dilemma of a recurrent biliary stricture. Should surgery be offered for all?[J]. BMJ Case Rep, 2014, 2014.DOI: 10.1136/bcr-2013-202225.
(本文编辑:吕芳萍)
10.3760/cma.j.issn.1674-1935.2017.02.019
215300 江苏昆山,南京中医药大学附属昆山市中医医院消化内科
吴坚芳,Email: wjf0007@163.com
2016-01-18)
