剖宫产切口瘢痕妊娠的超声表现及影响因素分析
2017-04-06张茂春王琦张红薇郭媛媛陈娇周洪贵
张茂春,王琦,张红薇,郭媛媛,陈娇,周洪贵
(川北医学院附属医院妇产超声科,四川 南充 637000)
剖宫产切口瘢痕妊娠的超声表现及影响因素分析
张茂春,王琦,张红薇,郭媛媛,陈娇,周洪贵
(川北医学院附属医院妇产超声科,四川 南充 637000)
目的:总结剖宫产切口瘢痕妊娠超声图像特征,分析诊断准确性影响因素。方法:选择接受超声检查且经手术病理证实为剖宫产切口妊娠的44例患者,收集所有患者的临床资料与影像学资料,分析剖宫产切口瘢痕妊娠的超声特点及影响因素。结果:本组44例患者,经阴道超声检出剖宫产切口瘢痕37例,符合率为84.09%,误诊7例,占15.91%。分为单纯孕囊型与不均质包块型,其中单纯孕囊型27例,检出20例,检出率为74.07%;不均质包块型17例,全部检出;阴道超声共误诊7例,均为单纯孕囊型,患者无特异性症状,4例误诊为宫内早孕,2例误诊为难免流产,1例误诊为宫颈妊娠。超声显示孕囊距剖宫产切口瘢痕超过2.5 mm,认为孕囊距剖宫产切口瘢痕距离可能为影响超声诊断准确率的相关因素。结论:采用经阴道超声诊断剖宫产切口瘢痕妊娠,操作简单,无创,诊断准确率高,而孕囊距剖宫产切口瘢痕距离则为影响超声诊断准确性的相关因素。
瘢痕妊娠;剖宫产;超声;影响因素
剖宫产切口瘢痕妊娠(CSP)为剖宫产术后潜在并发症,指子宫下段切口妊娠,归于特殊性异位妊娠的范畴,病理特点表现为受精卵、滋养叶细胞在剖宫产切口子宫瘢痕处着床,并被纤维瘢痕组织肌层包绕。部分患者或因合并人工流产、胎盘植入而作子宫切除术,生育能力丧失[1]。近年来,流行病学资料均显示剖宫产率有所上升,剖宫产术后切口瘢痕妊娠的发病率也逐渐升高[2-3]。一般CSP患者早期缺乏典型临床特点,多依靠患者停经后阴道非规则流血、腹部疼痛等表现及联合辅助检查来诊断,通常误诊率、漏诊率比较高。而随妊娠周期延长,患者子宫破裂风险增大,对其生命安全产生威胁[4]。为探讨诊断剖宫产切口瘢痕妊娠的有效方案,我院对收治的44例患者展开了回顾性分析,总结报道如下。
1 资料与方法
1.1 临床资料
选取川北医学院附属医院自2012年5月至2015年5月收治的经手术及病理证实为剖宫产切口瘢痕妊娠的44例患者的研究对象,均接受手术治疗。年龄(31.9±5.2)岁;均有子宫下段剖宫产史,单次剖宫38例,2次6例;前次剖宫产距本次妊娠时间1.5~10年,平均(3.5±1.2)年;妊娠时间40~63 d,平均(49.8±6.1)d;44例患者均有停经史,其中40例停经后阴道伴不规则流血,4例有大出血表现且伴休克,37例合并下腹部疼痛症状。
1.2 超声检查方法
所有患者均已接受彩超检查。受检前排空膀胱,膀胱截石位,采用彩色多普勒超声检查仪,超声探头上套入无菌避孕套,置入阴道后侧壁或阴道穹窿处,设定探头频率6.5 MHz,作常规妇科检查,观察孕囊或团块着床位置,测定其大小,观察孕囊内部是否存在胎心搏动、胎芽、有无卵黄囊,观察病灶距剖宫产切口位置,观察切口子宫肌层回声,测定切口与包块外侧、孕囊、子宫峡部浆膜层厚度,观察血流分布,记录动脉血管阻力指数、流速及峰值等血流动力学参数变化状况。若确定孕囊着床于子宫前壁下段瘢痕区域,且孕囊、膀胱间子宫肌层有变薄表现则视为剖宫产切口瘢痕妊娠。
1.3 统计学分析
采用SPSS 16.0统计学软件分析本组研究数据。
2 结果
2.1 诊断结果
本组44例患者,经阴道超声检出剖宫产切口瘢痕37例,符合率为84.09%,误诊7例,占15.91%。分为单纯孕囊型与不均质包块型,其中单纯孕囊型27例,检出20例,检出率为74.07%,不均质包块型17例,检出17例,检出率为100.00%。不均质包块型中,16例合并阴道出血、腹部疼痛;1例无特异性症状。单纯孕囊型中,14例可见阴道出血、腹部疼痛,其余6例均无明显症状,阴道超声检出单纯孕囊型、不均质包块型符合率见表1。

表1 阴道超声诊断剖宫产切口瘢痕妊娠结果[n(%)]
*P<0.05(χ2=5.2412),与不均质包块型诊断符合率对比。
2.2 超声声像图表现
2.2.1 单纯孕囊型 本组超声检出单纯孕囊型20例,孕囊着床于子宫峡部前壁区域,阴道超声检查可见患者子宫下段切口处存在完整孕囊,11例可见卵黄囊,6例可见胚芽或心管搏动;4例孕囊距剖宫产切口瘢痕距离在2.5~7.0 mm之间,16例距离低于2.5 mm,患者宫颈形态基本正常,孕囊附近肌层回声均匀,宫颈管内无孕囊回声,内外口均闭合,部分子宫前壁下侧有局部突起表现。彩超可见环状滋养或条索状血流信号,见图1。
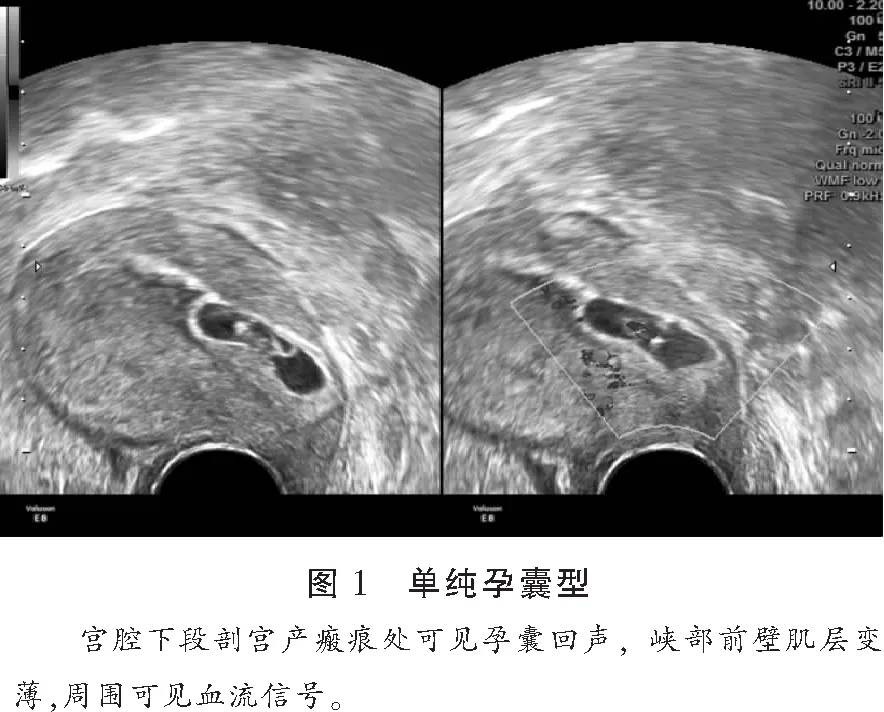
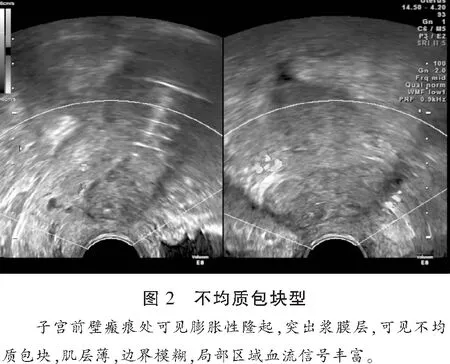
2.2.2 不均质包块型 本组超声检查不均质包块型17例,患者宫颈管、宫腔内均未见孕囊回声,而子宫前壁下端有显著膨胀、隆起表现,内部结构紊乱,可见非均匀混合团块,直径26.1~43.6 mm,内有低回声夹杂高回声、无回声表现,且与前壁峡部肌层分界模糊,有一部分肌层甚至消失,朝膀胱区域突出,超声图像显示内部血流信号丰富,曲线呈高速低阻型。见图2。
2.3 误诊分析
本组阴道超声共误诊7例,全部为单纯孕囊型,患者均无明显症状。1例误诊为宫颈妊娠,2例误诊为难免流产,4例误诊为宫内早孕。3例患者在清宫术后因阴道持续流血再次作超声检查,可见宫腔内絮状物自前壁切口假腔内延续,3例于3周后作常规妇科超声检查中检出,1例妊娠至18周后作引产手术时,因出血量过多作剖腹探查确诊为前壁原剖宫产切口瘢痕处破裂。上述7例患者超声图像均显示孕囊距剖宫产切口瘢痕超过2.5 mm,因此认为孕囊距剖宫产切口瘢痕距离可能为影响超声诊断准确率的相关因素。
3 讨论
CSP为特殊性异位妊娠。最近几年来,剖宫产率逐年增加,临床上对剖宫产切口瘢痕妊娠报道亦日益增多。目前未完全明确剖宫产切口瘢痕妊娠的相关机制。以往多认为与剖宫产所引起子宫内膜底蜕膜缺乏或发育不良,孕卵运行速度加快,绒毛与肌层粘连,滋养细胞浸润肌层等因素有其联系[5-6]。CSP妊娠结局主要包括两类。一类妊娠囊经瘢痕进入深肌层,导致早期绒毛植入,引起大出血。另一类继续妊娠,部分形成前置胎盘或低位胎盘,可能继续生长或存活、活产,但胎盘植入风险大,部分胎盘植入较深且面积较大者可能诱发大出血,威胁患者生命安全[7]。
早期对剖宫产切口瘢痕妊娠患者常采用药物、介入干预、子宫切除术处理,但为保留患者生育能力,优化患者生活质量,多提倡尽早确诊剖宫产切口瘢痕妊娠,采取对症处理,避免切除子宫[8]。当前大部分研究者均认为阴道超声为诊断剖宫产切口瘢痕妊娠的有效手段,其操作简单,准确度高,且十分直观,具备无创优势,且可重复性强。目前已证实,在CSP患者临床诊断中,采用阴道超声方式,可清晰显示患者宫颈内口、宫腔及宫颈前壁形态、回声特点,准确测定孕囊距切口瘢痕肌层距离,显示孕囊血流,为早期确诊提供有效的影像学资料[9-10]。当前一般将宫腔、宫颈内空虚,孕囊位于前壁峡部,与膀胱间肌层消失,周围血流丰富,子宫下段前壁呈连续性中断特点作为超声诊断CSP的标准[11]。
通常通过观察超声图像联合临床资料、症状表现等确诊CSP并不困难。本组44例CSP患者,采用阴道超声诊断,其中17例不均质包块型CSP患者均被检出,准确率达100.0%,但27例单纯孕囊型CSP仅检出20例,准确率为74.07%。研究认为影响阴道超声诊断单纯孕囊型CSP患者的准确率因素包括以下两种[12]。其一,7例误诊患者均无特异性临床症状表现。其二,7例患者孕囊距离剖宫产切口瘢痕均超过2.5 mm。早期有研究者认为,一般孕囊距切口瘢痕距离低于2.5 mm者容易检出,并确诊为CSP[13-14]。本研究中,虽极大一部分患者孕囊与剖宫产切口瘢痕距离均低于2.5 mm,但同样有7例患者距离在2.5~7.0 mm之间。因此,为降低CSP患者的误诊及漏诊率,需尤其重视对孕囊与切口瘢痕距离≥2.5 mm且未合并明显、特异性症状的CSP患者的诊断。
且本组中7例患者分别被误诊为难免流产、宫颈妊娠、宫内早孕。因此还需重视CSP与上述3种疾病的鉴别诊断。宫颈妊娠患者,其子宫内口呈闭合状,胎物不通过内口,距切口瘢痕距离大,宫颈管明显膨胀,与宫体呈现沙漏状连接。超声检查可见宫颈管内存在非均匀实性或混合型团块,部分可见孕囊或胚芽变形[15-16]。而宫内孕不全流产者,其胚囊位置较低,且已变形,部分甚至排出,宫颈内口及宫颈管腔多开放,残留组织周边仅见少许血流信号或者无血流信号,而切口瘢痕妊娠,宫颈前壁下段切口处肌层有较丰富的条索状 或环状滋养血流。宫内妊娠由于停经天数长,孕早期孕囊快速发育,孕囊向宫腔内延伸,宫腔内出现妊娠物,但滋养组织仍位于瘢痕处,可见瘢痕处肌层变薄,回声紊乱, 阴道彩色多普勒超声显示该处血流丰富[17-18],故而宫腔内有妊娠物不应作为排外瘢痕妊娠的条件,对有剖宫产史者,应仔细扫查子宫下段瘢痕处,观察妊娠物与该处肌层的关系,以及肌层厚度、回声、血流情况,警惕瘢痕妊娠。因此,为提高CSP的检出率,需仔细检查确认胚囊位置,对合并剖宫产史的患者,无论是否具备CSP特异性症状表现,均需测定胚囊下端距离子宫下端切口瘢痕的距离,若位置较近者,应考虑CSP的可能性,并观察瘢痕处血流情况,然后作进一步诊断[19]。另外,对孕囊距子宫下端切口瘢痕距离≥2.5 mm者亦不容忽视,不排除CSP可能性,作进一步随访调查,并注意对CSP与宫颈妊娠、宫内妊娠、难免流产的鉴别诊断,以提高CSP诊断准确率,为患者临床治疗提供指导[20]。
综上,宫产切口瘢痕妊娠患者的临床诊断中,采用阴道超声方案,其操作简单,无创,综合诊断准确率高达84.09%,对不均质包块型CSP诊断准确率则高达100.0%,有其较高的应用价值。而孕囊距子宫下端切口瘢痕距离则为影响经阴道超声诊断准确性的相关因素,因此需重视对孕囊距子宫下端切口距离的测定,密切关注患者的临床症状表现,并注重与难免流产、宫内妊娠及宫颈妊娠等疾病的鉴别,以降低误诊率,为患者的早期治疗方案的确立提供参照。
[1] 董振花.超声对剖宫产瘢痕妊娠的临床应用价值[J].临床和实验医学杂志,2012,11(4):301,304.
[2] 段丽芬,徐虹,何萍,等.经阴道彩色多普勒超声在剖宫产术后子宫瘢痕妊娠诊治的应用[J].中国临床医学影像杂志,2014,25(4):260-262.
[3] 侯秀敏,王荣,沈培璞,等.经腹与经阴道超声在剖宫产瘢痕妊娠诊断及介入治疗中的应用[J].徐州医学院学报,2013,33(10):641-644.
[4] 罗欢,张惠芳,霍咪,等.剖宫产切口瘢痕妊娠的超声诊断及误诊分析[J].临床军医杂志,2015,43(2):206-207.
[5] 朱剑芳,周伟芳,秦军丽,等.彩色多普勒超声对高强度聚焦超声治疗剖宫产瘢痕妊娠的疗效观察[J].中国医学影像技术,2013,29(3):463-466.
[6] 张耀,郭道宁,李燕华,等.阴道彩超对剖宫产子宫瘢痕妊娠的监测价值[J].西部医学,2015,27(3):443-445.
[7] 林莉,赵旭东.不同途径彩色多普勒超声诊断剖宫产瘢痕妊娠44例比较分析[J].实用妇产科杂志,2014,30(9):690-692.
[8] 刘洪军,袁振茂,陈健,等.超声在剖宫产切口瘢痕妊娠早期诊断及介入治疗中的应用[J].实用临床医药杂志,2013,17(5):139-141,143.
[9] 黄利琼,赵纯全.剖宫产术后瘢痕妊娠75例的治疗及效果观察[J].重庆医学,2013,42(9):1027-1028,1034.
[10]Allornuvor GF, Xue M, Zhu X,etal.The definition,aetiology,presentation,diagnosis and management of previous caesarean scar defects[J].J Obstet Gynaecol,2013,33(8):759-763.
[11]Danielpour PJ, Layke JC,Durie N,etal.Scar endometriosis-a rare cause for a painful scar:A case report and review of the literature[J].Can J Plast Surg,2010,18(1):19-20.
[12]Rekhi B,Sugoor P, Patil A,etal.Cytopathological features of scar endometriosis mimicking an adenocarcinoma:A diagnostic pitfall[J].J Cytology,2013,30(4):280-283.
[13]Uysal F,Uysal A,Adam G,etal.Cesarean scar pregnancy:Diagnosis,management,and follow-up[J].J Ultrasound Med,2013,32(7):1295-1300.
[14]Correa VR,Mattos VS,Almeida MRA,etal.Genetic diversity of the root-knot nematode Meloidogyne ethiopica and development of a species-specific SCAR marker for its diagnosis[J].Plant Pathology,2014,63(2):476-483.
[15]Brozos C,Karagiannis I,Kiossis E,etal.Ectopic pregnancy through a caesarean scar in a ewe[J].N Z Vet J,2013,61(6):373-375.
[16]Andacoglu O,Kanbour-Shakir A,Teh YC,etal.Rationale of excisional biopsy after the diagnosis of benign radial scar on core biopsy:A single institutional outcome analysis[J].Am J Clin Oncol,2013,36(1):7-11.
[17]Timor-Tritsch IE, Monteagudo A, Santos R,etal.The diagnosis,treatment,and follow-up of cesarean scar pregnancy[J].Am J Obstet Gynecol,2012,207(1):44:e1-e13.
[18]Polat I,Alkis I,Sahbaz A,etal.Diagnosis and management of cesarean scar pregnancy[J].Clin Exp Obstet Gynecol,2012,39(3):365-368.
[19]Moschos E,Sreenarasimhaiah S,Twickler DM,etal.First-trimester diagnosis of cesarean scar ectopic pregnancy[J].J Clin Ultrasound,2008,36(8):504-511.
[20]赵新美,吴春燕.经阴道彩色多普勒超声诊断剖宫产瘢痕妊娠1例[J].中国医学影像技术,2012,28(4):726.
(学术编辑:王琦)
本刊网址:http://www.nsmc.edu.cn
作者投稿系统:http://noth.cbpt.cnki.net
邮箱:xuebao@nsmc.edu.cn
Analysis of the ultrasonic findings and influencing factors of cesarean scar pregnancy
ZHANG Mao-chun,WANG Qi,ZHANG Hong-wei,GUO Yuan-yuan,CHEN Jiao,ZHOU Hong-gui
(DepartmentofObstetricsandGynecologyUltrasound,theAffiliatedHospitalofNorthSichuanMedicalCollege,Nanchong637000,Sichuan,China)
Objective:To summarize the ultrasonic findings of cesarean scar pregnancy and to analyze the factors affecting the diagnostic accuracy.Methods:44 cases of patients who underwent uhrasonography and were confirmed with cesarean scar pregnancy by surgery and pathology in the hospital were studied. The clinical data and imaging data of all patients were collected to analyzed the ultrasonic characteristics and the influencing factors for cesarean scar pregnancy.Results:Among the 44 patients,there were 37 cases with cesarean scar pregnancy detected by transvaginal ultrasound and the coincidence rate was 84.09%.7 cases were misdiagnosed,accounting for 15.91%.The findings were divided into simplex gestational sac type and inhomogeneous mass type,including 27 cases of simplex gestational sac type of whom 20 cases were detected and the detection rate was 74.07%.17 cases of inhomogeneous massive type were detected.A total of 7 cases were misdiagnosed by transvaginal ultrasound.All were simplex gestational sac type,without specific symptoms.There were 4 cases misdiagnosed with inter-uterus early pregnancy,2 cases with inevitable abortion and 1 cases with cervical pregnancy.Ultrasound showed that the distance between gestational sacs and cesarean scar was longer than 2.5mm,indicating that the distance from the gestational sacs to cesarean incision scar may be the related factors influencing the diagnostic accuracy of ultrasound.Conclusions:To adopt transvaginal ultrasound in the diagnosis of cesarean scar pregnancy is easy to operate and noninvasive.The diagnostic accuracy is high and the distance from the gestational sacs to cesarean incision scar is the related factors influencing the diagnostic accuracy of ultrasound.
Scar pregnancy;Cesarean delivery;Ultrasound;Influencing factors
10.3969/j.issn.1005-3697.2017.01.012
四川省教育厅课题(16ZB0226)
2016-06-06
张茂春(1978-),女,硕士,主治医师。E-mail:1205912732@qq.com
时间:2017-3-6 21∶07
http://kns.cnki.net/kcms/detail/51.1254.R.20170306.2107.024.html
1005-3697(2017)01-0042-04
R714.22; R445.1
A
