食管悬吊法食管空肠吻合在完全腹腔镜全胃切除术中的应用
2017-03-23潘华黄俊罗洪亮朱正明
潘华,黄俊,罗洪亮,朱正明
(南昌大学第二附属医院 胃肠外科,江西 南昌 330006)
完全腹腔镜下全胃切除术(TLTG)相较于腹腔镜辅助全胃切除手术(LATG)具有术中出血量少,切口长度短、术后下床活动时间短,术后住院时间短等诸多优势[1-4]。TLTG消化道重建是决定该手术成败关键之一[5],随着腹腔镜下新器械的研发和吻合方式的改良,TLTG的消化道重建方式层出不穷,各种吻合方式也存在着不同的优缺点。本研究回顾性分析南昌大学第二附属医院胃肠外科成功施行的17例食管悬吊法行TLTG食管空肠手工缝合和17例TLTG传统手工缝合患者的临床资料,旨在探讨该项技术的安全、可行性。
1 资料与方法
1.1 一般资料
回顾性分析2016年1月—2017年1月南昌大学第二附属医院胃肠外科成功施行的17例食管悬吊法行T L T G食管空肠手工缝合(以下简称“悬吊组”)和1 7例T LT G传统手工缝合(以下简称“传统组”)患者的临床资料。食管悬吊组1 7例患者中,男9例,女8例;平均年龄(65.59±5.74)岁;BMI[6](21.89±2.03)kg/m2;肿瘤临床TNM分期,I期7例,II期10例;美国麻醉师协会(ASA)分级,II级12例,III级5例。传统组17例患者中,男7例,女10例;平均年龄(64.32±7.01)岁;BMI(21.74±0.62)kg/m2;肿瘤临床TNM分期,I期6例,II期11例;ASA分级,II级10例,III级7例。纳入标准:患者均由同一诊疗小组施行手术,所有34例患者均在术前行电子胃镜及病理活检明确诊断,结合全腹部CT、食管造影等影像学检查,临床诊断为食管胃结合部癌T1N0M0-T2N1M0[7];术前完善相关检查,无重大基础疾病,无上腹部手术史、外伤史;术前均未施行新辅助化疗。两组患者一般资料比较差异均无统计学意义(均P>0.05),具有可比性(表1)。
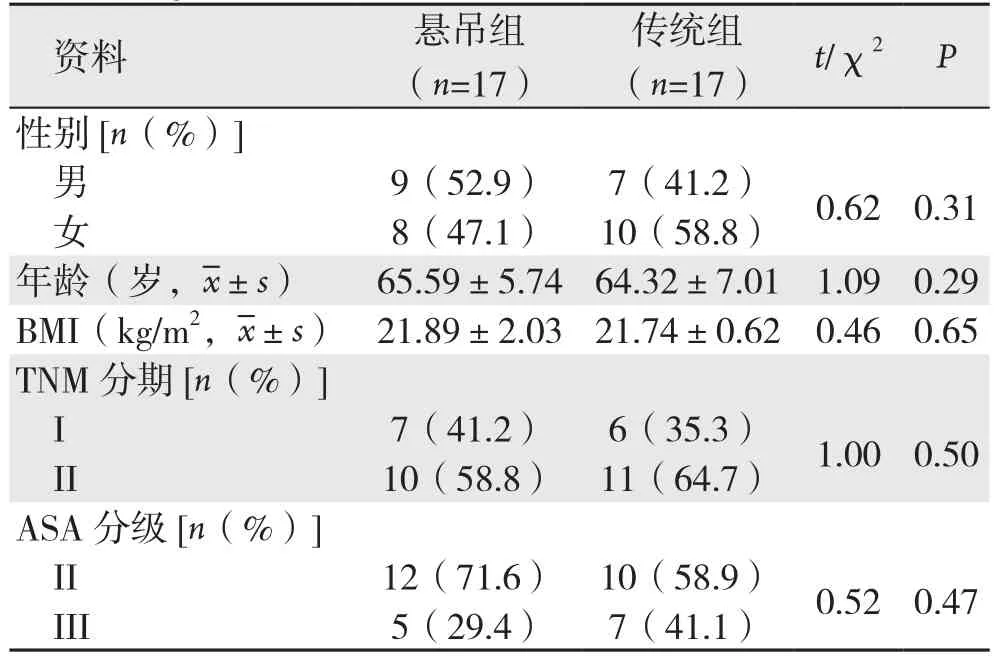
表1 两组患者一般资料比较Table 1 Comparison of the general data between the two groups of patients
1.2 术前准备及Trocar位置
所有34例患者均采用气管插管全身麻醉,术前常规置入胃管,留置导尿,妥善肠道准备。体位采取双腿分开仰卧头高脚低位。主刀站于患者左侧,第一助手站于患者右侧,扶镜手站于患者两腿之间。Trocar采用传统“五孔法”,气腹压力维持在12~15 mmHg(1 mmHg=0.133 kPa)。常规探查腹膜及盆腔,排外肿瘤腹膜种植转移及远处转移可能。
1.3 胃癌根治及手术标本切除
使用超声刀按腹腔镜胃癌根治手术要求离断胃周血管同时清扫淋巴结,使用直线切割闭合器切断十二指肠与食管,全胃标本经由脐上约3~5 cm小切口取出,术中冰冻确保切缘阴性。
1.4 消化道重建
悬吊组:将远端空肠经脐上约3~5 cm小切口脱出体外后行空肠空肠端-侧吻合,近端空肠残端3~5 cm处开切开一长约1.5 cm小口后还纳至腹腔。再次建立气腹,将食管近端左右两侧分别使用小荷包线悬吊固定至腹壁。超声刀离断近端食管残端,将远端空肠经由横结肠后上提,利用3-0倒刺线自左向右全层缝合食管空肠吻合口后壁达右侧缘,自右向左全层内翻缝合吻合口前壁,缝合完成后剪断悬吊缝线,顺利置入胃管达远端空肠,完成食管空肠吻合(图1)。
传统组:将远端空肠经脐上约3 cm小切口脱出体外后行空肠空肠端-侧吻合,近端空肠残端3~5 cm处开切开一长约1.5 cm小口后还纳至腹腔。再次建立气腹,超声刀离断远端食管残端,将远端空肠经横结肠后上提,用3-0可吸收线将食管断端左右两侧分别与远端空肠浆肌层先行缝合1针固定,利用3-0倒刺线自左向右全层缝合食管空肠吻合口后壁达右侧缘,自右向左全层内翻缝合吻合口前壁,完成缝合后剪断缝线,顺利置入胃管达远端空肠,完成食管空肠吻合(图2)。

图1 食管悬吊法食管空肠吻合 A:腹腔镜下穿入荷包缝线;B:牵拉食管残端;C:荷包线缝合左侧食管残端;D:固定左侧食管残端;E:超声刀离断远端食管残端;F:检查近端食管残端;G:倒刺线缝合食管-空肠吻合口后壁;H:倒刺线缝合食管-空肠吻合口前壁;I:食管-空肠吻合结束;J:剪断两侧荷包线;K:顺利置入胃管Figure 1 Esophageal suspension manual esophagojejunostomy A: Placement of the purse string under laparoscope; B: Pulling the esophageal stump; Figure C: Purse suturing of the left side of the esophageal stump; D: Fixation of the left side of the esophageal stump; E: Division of the distal esophageal stump by ultrasonic knife; F: Checking the proximal esophageal stump; G: Suturing the posterior wall of the esophagojejunal anastomosis with barbed suture; H: Suturing the anterior wall of the esophagojejunal anastomosis with barbed suture; I: Completion of esophagojejunostomy; J: Snipping off both sides of lines for purse suturing; K: Placement of the stomach tube
1.5 观察指标
术中指标:手术时间(从置入第1枚Trocar至关腹完成)、吻合时间(从手工缝合第1针至吻合结束剪断缝线)、术中出血量、切口长度等。术后指标:术后肛门排气时间、疼痛评分、术后并发症(包括十二指肠残端瘘、吻合口瘘、术后出血、输入输出襻梗阻、切口并发症、肺部并发症等)发生情况,是否出现围手术期死亡。疼痛评分标准统一采用数字评分法(visual analogue scale,VAS),该方法将疼痛的程度用0~10共11个数字表示,0表示无痛,10代表最痛。0分,无疼痛;3分以下,有轻微的疼痛,患者能忍受;4~6分:患者疼痛并影响睡眠,尚能忍受,应给予临床处置;7~10分:患者有渐强烈的疼痛,疼痛剧烈或难忍。记录患者术后第1天的疼痛评分。
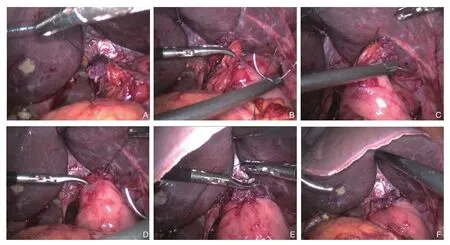
图2 传统食管空肠吻合 A:腹腔镜下行食管-空肠吻合;B:倒刺线缝合食管-空肠后壁;C:倒刺线缝合食管-空肠前壁;D:完成食管-空肠吻合;E:剪断缝线;F:检查吻合口Figure 2 Traditional manual esophagojejunostomy A: Laparoscopic anastomosis between esophagus and jejunum; B: Suturing the posterior wall of the esophagojejunal anastomosis with barbed suture; C: Suturing the anterior wall of the esophagojejunal anastomosis with barbed suture; D: Completion of esophagojejunostomy; E: Snipping off the sutures; F: Checking the anastomosis
2 结 果
2.1 悬吊组和传统组术中情况比较
34例患者手术过程均顺利。与传统组比较食管悬吊组的手术时间和吻合时间明显缩短(均P=0.000)、术中出血量明显减少(P=0.001);两组患者手术切口长度比较差异无统计学意义(P=0.142)(表2)。
表2 两组患者术中指标比较(n=17,±s)Table 2 Comparison of the intraoperative variables between the two groups of patients (n=17, ±s)

表2 两组患者术中指标比较(n=17,±s)Table 2 Comparison of the intraoperative variables between the two groups of patients (n=17, ±s)
组别 手术时间(m i n)吻合时间(m i n)术中出血量(m L)切口长度(c m)悬吊组 1 9 8.3 5±1 1.3 0 2 7.8 2±2.5 3 4 9.6 8±3.9 7 3.7 5±0.3 2传统组 2 1 1.6 5±1 1.0 5 4 8.7 4±2.6 7 5 0.8 5±4.0 8 3.7 9±0.2 7 t 6.4 8 3 2.5 6 3.8 5 1.5 0 P 0.0 0 0 0.0 0 0 0.0 0 1 0.1 4 2
2.2 悬吊组和传统组术后情况比较
两组患者术后均未出现相关并发症,顺利好转出院;患者术后排气时间、疼痛评分、术后住院时间两组间均有统计学差异(P<0.05)(表3)。
表3 两组患者术后指标比较(n=17,±s)Table 3 Comparison of the postoperative variables between the two groups of patients (n=17, ±s)

表3 两组患者术后指标比较(n=17,±s)Table 3 Comparison of the postoperative variables between the two groups of patients (n=17, ±s)
组别 排气时间(d) 疼痛评分 术后住院时间(d)悬吊组 2.61±0.49 3.21±0.60 9.77±0.70传统组 2.78±0.39 3.89±0.10 10.32±0.39 t 2.23 6.70 5.86 P 0.032 0.000 0.000
3 讨 论
TLTG的胃癌根治方式已较为成熟[8],并且微创优势较LATG更强[9-10]。完全腹腔镜下淋巴结清扫技术已基本成熟,TLTG术后的消化道重建是决定手术成败的关键步骤之一,TLTG术后的食管空肠吻合方法众多[11-13],各种吻合方式也存在着不同的优缺点:圆形吻合器吻合方法包括:⑴ 反穿刺法;⑵ 钉砧座侧方置入法;⑶ 钉砧座直接置入法;⑷ 荷包缝合法;⑸ 经口钉砧座置入装置(OrVil)法。直线切割闭合器吻合方法包括:⑴ 食管空肠顺蠕动侧侧吻合(overlap)法;⑵ 食管空肠功能性端端吻合(FETE法)。圆形吻合器吻合法适用于Siewert II、III型[14-15]患者;直线切割闭合器吻合法适用于Siewert III型患者。圆形吻合器需要放置钉砧座;直线切割闭合器的使用费用较高,使用直线切割闭合器需要游离更多的食管,且操作空间有限,容易损伤膈肌。
TLTG食管空肠手工缝合较传统器械闭合具有视野良好、吻合安全性、成功性高[16-17]、对患者经济负担小[18]、术后梗阻发生概率小等优点;2011年,韩国学者So等[16]研究发现,食管空肠手工缝合安全可行;同时也具有操作复杂、手术耗时较长[19-20]、对术者腹腔镜下缝合技术要求高、学习曲线长等缺点。但Kim等[21]研究发现,完全腹腔镜胃癌根治手术在渡过20~40例学习的学习曲线后,手术时间得到明显的缩短。
本研究中,食管悬吊组患者术中手术时间、吻合时间、术中出血量、术后排气时间、疼痛评分、术后住院时间明显少于传统组,手术切口与传统组相比并无统计学差异,进一步突显了完全腹腔镜胃癌根治手术的微创观念。本次研究中所有34例患者手术均顺利完成,术后并未出现相关并发症,痊愈出院。对于已经掌握腹腔镜下缝合技术的术者,手工缝合法行腹腔镜下食管空肠吻合是安全可行的。
结合笔者的经验,食管悬吊法行食管空肠手工缝合较传统食管空肠手工缝合则具有更为明显的优势:⑴ 近端食管两侧悬吊固定,具有更为稳定的手术视窗及更为良好的手术显露,有效减少了术中反复翻折食管空肠对组织的二次损伤及消耗无谓的时间,对于肥胖患者更甚;⑵ 近端食管两侧悬吊固定,对术者腹腔镜下缝合的技术要求更少,学习曲线相对较短,有效缩短了手术时间;⑶ 食管悬吊法对食管残端的游离长度要求较传统缝合技术更低,减少了组织出血发生概率;⑷ 悬吊法行食管空肠手工缝合术后患者恢复较快,疼痛感较轻,进一步缩短了住院时间,加速了患者的快速康复。
食管悬吊法行食管空肠手工缝合尚需要注意以下几点:⑴ 使用小荷包线行食管残端悬吊固定后,助手需密切配合主刀提拉线尾,一方面助于显露,另一方面可以有效避免缝线滑脱;⑵ 术中合理使用“倒刺线”进行食管-空肠吻合更有助于降低腹腔镜下缝合难度,节约了缝合时间;Facy等[22]认为,采用倒刺线进行手工缝合行腹腔镜食管空肠吻合是安全可行的,而且更容易操作,节约手术时间。⑶ 缝合结束后应常规送入胃管至远端空肠,检测缝合是否存在狭窄;⑷ 胃管注入美蓝溶液可有效检测缝合的密闭性,进一步保障了患者的安全[12]。
本次研究尚存在一些不足:⑴ 食管悬吊缝线是否容易导致食管壁撕裂存在争议。本次研究并未出现食管壁撕裂病例,暂无有效统计学数据支持该结论,需要更为大量的随机对照研究数据为此提供有效的证据;⑵ 本次研究临床资料较少,文献参考数据少,尚无大样本数据支持;⑶ 本次研究纳入了两组患者术中、术后数据,食管悬吊法行完全腹腔镜下全胃切除食管空肠吻合的的远期疗效尚需要进一步随访数据提供技术支持。
综上所述,TLTG食管悬吊法行食管空肠手工缝合安全、有效,与传统手工缝合相比具有手术时间短、术后恢复快、疼痛感轻、住院天数少等优势,近期效果显著。相信随着腹腔镜器械、广大外科医师的腹腔镜技术及理念的不断革新,腹腔镜胃外科领域将取得更为迅猛的发展。
[1] 蔡逊, 叶佳欣, 马丹丹, 等. 完全腹腔镜与腹腔镜辅助胃癌根治术近期临床疗效的对比研究[J]. 中国普外基础与临床杂志, 2016,23(2):186–191. doi: 10.7507/1007–9424.20160049.Cai X, Ye JX, Ma DD, et al. Comparative Study of Short-Term Outcomes Between Total Laparoscopic Gastrectomy and Laparoscopy-Assisted Gastrectomy for Gastric Cancer[J].Chinese Journal of Bases and Clinics in General Surgery志, 2016,23(2):186–191. doi: 10.7507/1007–9424.20160049.
[2] 崔成龙, 梁伟, 朱志强, 等. 完全腹腔镜下全胃切除术治疗胃上部癌的安全可行性及近期疗效[J]. 中国普通外科杂志, 2015,24(10):1377–1382. doi:10.3978/j.issn.1005–6947.2015.10.007.Cui CL, Liang W, Zhu ZQ, et al. Feasibility, safety and short-term efficacy of totally laparoscopic total gastrectomy for upper stomach cancer[J]. Chinese Journal of General Surgery, 2015, 24(10):1377–1382. doi:10.3978/j.issn.1005–6947.2015.10.007.
[3] Inaba K, Satoh S, Ishida Y, et al. Overlap method: novel intracorporeal esophagojejunostomy after laparoscopic total gastrectomy[J]. J Am Coll Surg, 2010, 211(6):e25–29. doi: 10.1016/j.jamcollsurg.2010.09.005.
[4] Tsujimoto H, Uyama I, Yaguchi Y, et al. Outcome of overlap anastomosis using a linear stapler after laparoscopic total and proximal gastrectomy[J]. Langenbecks Arch Surg, 2012,397(5):833–840. doi: 10.1007/s00423–012–0939–3.
[5] 黄昌明, 林建贤. 腹腔镜胃癌手术消化道重建的难点与对策[J].中华胃肠外科杂志, 2013, 16(2):121–124. doi:10.3760/cma.j.issn.1671–0274.2013.02.007.Huang CM, Lin JX. Difficulty and settlement of digestive reconstruction after laparoscopic gastrectomy for gastric cancer[J].Chinese Journal of Gastrointestinal Surgery, 2013, 16(2):121–124.doi:10.3760/cma.j.issn.1671–0274.2013.02.007.
[6] 张杨, 陈佛来. 体质量指数变化与老年胃癌患者营养状态和预后的关系[J]. 中国普通外科杂志, 2014, 23(10):1330–1334.doi:10.7659/j.issn.1005–6947.2014.10.006.Zhang Y, Chen FL. Relations of change in body mass index with nutrition status and prognosis of elderly patients with gastric cancer[J]. Chinese Journal of General Surgery, 2014, 23(10):1330–1334. doi:10.7659/j.issn.1005–6947.2014.10.006.
[7] 步召德, 季加孚, 曾红梅. 早期胃癌诊断及治疗争议性问题浅议[J]. 中国普通外科杂志, 2015, 24(10):1351–1353. doi:10.3978/j.issn.1005–6947.2015.10.001.Bu ZD, Ji JF, Zeng HM. Controversies in the diagnosis and management of early gastric cancer[J]. Chinese Journal of General Surgery, 2015, 24(10):1351–1353. doi:10.3978/j.issn.1005–6947.2015.10.001.
[8] 胡林, 李昌荣, 李伟峰, 等. 腹腔镜与开放全胃切除D2胃癌根治术行脾门淋巴结清扫疗效对照Meta 分析[J]. 中国实用外科杂志, 2015, 35(10):1103–1107. doi: 10.7504/CJPS.ISSN1005–2208.2015.10.20.Hu L, Li CR, Li HL, et al. Comparison of the short-term outcome of splenic hilar lymph node dissection in laparoscopic and open total gastrectomy D2 radical gastrectomy: A Meta analysis[J]. Chinese Journal of Practical Surgery, 2015, 35(10):1103–1107. doi: 10.7504/CJPS.ISSN1005–2208.2015.10.20.
[9] Moisan F, Norero E, Slako M, et al. Completely laparoscopic versus open gastrectomy for early and advanced gastric cancer: a matched cohort study[J]. Surg Endosc, 2012, 26(3):661–672. doi: 10.1007/s00464–011–1933–5.
[10] 徐晓武, 潘宇, 陈钶, 等. 完全腹腔镜与腹腔镜辅助远端胃癌根治术对比研究的meta分析[J]. 浙江大学学报:医学版, 2014,43(5):591–596. doi:10.3785/j.issn.1008–9292.2014.09.002.Xu XW, Pan Y, Chen K, et al. Totally laparoscopic versus laparoscopic assisted distal gastrectomy for gastric cancer: a metaanalysis[J]. Journal of Zhejiang University: Medical Sciences, 2014,43(5):591–596. doi:10.3785/j.issn.1008–9292.2014.09.002.
[11] 王伟, 郑燕生, 熊文俊, 等. 腹腔镜全胃切除术后不同食管空肠吻合方法临床应用探讨[J]. 中国实用外科杂志, 2016, 36(9):981–984. doi: 10.7504/CJPS.ISSN1005–2208.2016.09.16.Wang W, Zheng YS, Xiong WJ, et al. Clinical analysis of 7 methods of laparoscopic esophagojejunostomy after total gastrectomy[J].Chinese Journal of Practical Surgery, 2016, 36(9):981–984. doi:10.7504/CJPS.ISSN1005–2208.2016.09.16.
[12] 徐晓武, 张人超, 牟一平等. 全腹腔镜胃癌手术及消化道重建——手工缝合法食管空肠吻合在全腹腔镜全胃切除术中应用[J].中国实用外科杂志, 2016, 36(9):935–938. doi: 10.7504/CJPS.ISSN1005–2208.2016.09.03.Xu XW, Zhang RC, Mou YP, et al. Application of intracorporeal hand-sewn esophagojeju- nostomy after totally laparoscopic total gastrectomy[J]. Chinese Journal of Practical Surgery, 2016,36(9):935–938. doi: 10.7504/CJPS.ISSN1005–2208.2016.09.03.
[13] 戴发详, 玄一, 喻盛佳, 等. 胃癌行全腹腔镜全胃切除术食管空肠手工缝合9例分析[J]. 中国实用外科杂志, 2016, 36(9):977–980.doi: 10.7504/CJPS.ISSN1005–2208.2016.09.15.Dai FX, Xuan Y, Yu SJ, et al. Totally laparoscopic total gastrectomy for gastric cancer with intracorporeal hand-sewn esophagojejunostomy: An analysis of 9 cases[J]. Chinese Journal of Practical Surgery, 2016, 36(9):977–980. doi: 10.7504/CJPS.ISSN1005–2208.2016.09.15.
[14] 陈俊强, 张诗峰. 食管-胃结合部癌[J]. 中华外科杂志, 2005,43(17):1161–1163.Chen JQ, Zhang SF. Adenocarcinoma of esophageal–gastric junction[J]. Chinese Journal of Surgery, 2005, 43(17):1161–1163.
[15] Siewert JR, Stein HJ. Classification of adenocarcinoma of the oesophagogastric junction[J]. Br J Surg, 1998, 85(11):1457–1459.
[16] So KO, Park JM. Totally laparoscopic total gastrectomy using intracorporeally hand-sewn esophagojejunostomy[J]. J Gastric Cancer, 2011, 11(4):206–211. doi: 10.5230/jgc.2011.11.4.206.
[17] Chen K, Pan Y, Cai JQ, et al. Intracorporeal esophagojejunostomy after totally laparoscopic total gastrectomy: A single-center 7-year experience[J]. World J Gastroenterol, 2016, 22(12):3432–3440. doi:10.3748/wjg.v22.i12.3432.
[18] Song KY, Park CH, Kang HC, et al. Is totally laparoscopic gastrectomy less invasive than laparoscopy-assisted gastrectomy?:Prospective,multicenter study[J]. J Gastrointest Surg, 2008, 12(6):1015–1021. doi: 10.1007/s11605–008–0484–0.
[19] Kinoshita T, Oshiro T, Ito K, et al. Intracorporeal circular-stapled esophagojejunostomy using hand-sewn purse-string suture after laparoscopic total gastrectomy[J]. Surg Endosc, 2010, 24(11):2908–2912. doi: 10.1007/s00464–010–1041–y.
[20] Kim HI, Cho I, Jang DS, et al. Intracorporeal esophagojejunostomy using a circular stapler with a new purse-string suture technique during laparoscopic total gastrectomy[J]. J Am Coll Surg, 2013,216(2):e11–16.
[21] Kim HG, Park JH, Jeong SH, et al. Totally laparoscopic distal gastrectomy after learning curve completion: comparison with laparoscopy-assisted distal gastrectomy[J]. J Gastric Cancer, 2013,13(1):26–33. doi: 10.5230/jgc.2013.13.1.26.
[22] Facy O, Blasi VD, Goergen M, et al. Laparoscopic gastrointestinal anastomoses using knotless barbed sutures are safe and reproducible:a single- center experience with 201 patients[J]. Surg Endosc, 2013,27(10):3841–3845. doi: 10.1007/s00464–013–2992–6.
