当代牙种植体设计进步与临床意义
2017-02-23林野
林野
北京大学口腔医学院·口腔医院种植科,北京 100081
·专家论坛·
当代牙种植体设计进步与临床意义
林野
北京大学口腔医学院·口腔医院种植科,北京 100081
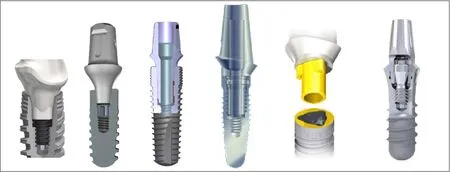
牙种植体本身的研发设计进展深刻的影响了临床技术的进步,也深刻的影响了临床治疗效果,甚至给临床治疗理念或流程带来里程碑式的变革。当代牙种植体的设计与临床进步主要表现为:1)种植体根方设计影响了即刻种植的初期稳定性,即刻种植时植入超出牙槽窝上方约3~5 mm的种植体部分的外形结构决定了该种植体的初期稳定性,其外形结构主要体现在种植体根方轮廓设计、螺纹设计及自攻性方面。2)种植体的外形结构设计影响了即刻修复的可能性,即刻修复的基础在尚无骨结合时种植体通过其机械设计可以获得大于35 Ncm的初期稳定性。微锥度种植体外形,密集型深螺纹,含有良好的自攻刃设计均有利于机械锚定,即初期稳定性,这是即刻修复的物理学基础与机械可能性。3)种植体颈部设计影响美学效果,为了避免拔牙窝唇颊侧骨板吸收显露种植体颈部的金属暗影,均应避免使用颈部膨大设计的种植体,而应采用小直径种植体以利于美学修复美学区域进行种植修复,最好具有平台转移的设计,以获得良好的美学效果。4)种植体与基台的连接设计是骨内种植体设计的关键环节,功能上除了连接种植体与修复体,抗旋转外还需要抵抗或传导各个方向的咀嚼力,连接方式的稳定性会直接影响种植体颈部骨组织的长期稳定性,锥度连接和管套管连接方式都是有良好记录的种植体连接方式。5)平台转移设计影响到种植体颈部骨组织的稳定性,国际上大量临床研究结果及笔者所在科室应用均认为,具有平台转移设计的种植体有利于保存种植体颈部骨组织,无论是在单牙修复还是在多牙或无牙颌种植修复中都表现出良好的种植体颈部骨组织稳定性。6)数字化技术为种植临床技术提供了更为精确,更为高效的高科技方式。应用数字化印模技术结合计算机辅助设计/计算机辅助制作软件及专用设备进行修复体的设计、制作将成为未来种植修复的发展趋势。种植体及其配件的持续研发为临床数字化技术提供了可能性,新一代椅旁数字化系统口内扫描前无需喷粉,免除了即刻种植后伤口由喷粉致感染的潜在风险,解决了即刻种植术后即刻扫描的技术难题。7)种植体基台的特殊设计以满足临床新技术创新发展的需求,推进了临床流程的显著变革。All-on-four即刻修复技术和Weldone口内焊接即刻修复技术的问世都是新型特殊修复基台研发突破进而推动了临床新技术的创新。
牙种植体; 牙种植体-基台设计; 即刻负重; 计算机辅助设计
自20世纪80年代以来,口腔种植临床技术迅速发展成熟,在世界范围内,口腔种植修复已逐步替代传统修复技术成为牙列缺损、牙列缺失的首选治疗方案。几十年来,牙种植体本身的研发设计进展深刻的影响了临床技术的进步,也深刻的影响了临床治疗效果,甚至给临床治疗理念或流程带来里程碑式的变革。然而在临床日常工作中,临床医生往往非常重视如何提高临床技术包括外科技术、修复技术、修复体加工技术,却往往忽略了对种植体设计研发进展的关注,忽略了种植体的选择对临床效果的影响,甚至可能没有注意到口腔种植学的临床进步与当代种植体的设计进步息息相关,没有注意到种植体的设计理念直接影响到临床效果。从临床应用的角度探讨种植体的不同设计对于临床效果影响的研究更是凤毛麟角。本文基于种植体设计进展的研究文献并结合北京大学口腔医院种植科20年来3万多枚种植体的追踪观察和临床应用体会,现将种植体的有关设计进步及其相关临床意义讨论如下。
1 种植体根部外形设计与即刻种植技术初期稳定性直接相关
即刻种植技术是口腔种植领域研究的热点[1-2]。按照经典的理论,种植手术要在拔牙3个月后方可进行,但因为牙槽突及软组织在拔牙后发生生理性吸收,常常造成种植时骨量不足,软组织的萎缩吸收导致种植修复后美学效果欠佳[3]。有研究认为即刻种植尽管对牙槽窝的改建没有影响[4],但有助于种植修复的美学效果[5-6]。
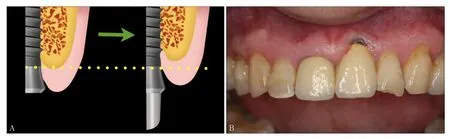
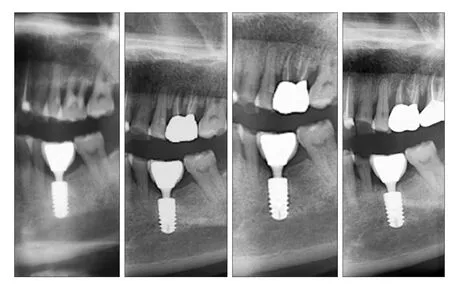
即刻种植是在上颌前牙区拔牙后的牙槽窝里立即植入种植体,并且位于天然牙根偏腭侧的骨组织里[7],此时植入超出牙槽窝上方约3~5 mm的种植体部分的外形结构就决定了该种植体的初期稳定性,即种植体根方的外形设计决定了其初期稳定性,种植体其余部分因位于新鲜牙槽窝内只接触到少量的牙槽骨,基本无助于获取初期稳定性(图1)。而种植体根方外形设计主要体现在种植体轮廓设计、螺纹设计及自攻性方面。目前种植体轮廓设计主要可分为锥形种植体和柱形种植体。现有体外实验证明,锥形种植体在植入时可对周围骨组织产生侧向压力,种植体螺纹与骨组织更加紧贴,植入扭矩较高,有利于增加初期稳定性[8-9]。Kan等[10]回顾了112名患者前牙美学区进行的即刻种植手术,发现锥形种植体比柱形种植体更容易在即刻种植手术中获得良好的初期稳定性,并且锥形种植体的根方缩窄,更适合应用于骨量局限的即刻种植手术中。种植体表面螺纹的设计是为了方便种植体就位,增加骨结合面积,提高初期稳定性,产生有利的应力分布从而使骨组织保持稳定[11]。因此,种植体根方螺纹深而密集的种植体更有利于增加种植体与拔牙窝上方仅有的3~5 mm的骨组织的接触面积以获得良好初期稳定性。此外,种植体根尖1/3带有切割刃设计的种植体可具有良好的自攻性[9],可允许极差备洞的方式植入种植体,种植体在植入过程中可以逐步挤压周围骨质,使种植体在骨质条件较差情况下依然获得良好的初期稳定性[12]。Kan等[10]的研究表明,在即刻种植手术中,种植体与终末钻的直径相差0.5 mm以上组的种植体初期稳定性显著高于直径差小于0.5 mm组。即刻种植手术中,自攻性良好的种植体可以在极差较大的备洞条件下顺利植入,取得良好的初期稳定性,且避免植入过程的过度产热从而影响骨结合[9]。基于现有文献及笔者多年临床体会,具有良好自攻性及密集深螺纹的锥形种植体有利于提高即刻种植的初期稳定性,也直接关系到即刻修复能否顺利进行。北京大学口腔医院种植科于1996年开展即刻种植以来,取得了令人满意的临床效果,患者的手术创伤、就诊次数减少,种植体的长度及轴向理想,长期成功率类似于常规种植,患者满意度高[13]。

图 1 种植体根方3~5 mm的外形设计影响了种植体初期稳定性的获得Fig 1 Apical 3-5 mm profi le design of implant determines the preliminary stability
2 种植体外形设计与表面处理影响即刻修复的可能性
随着种植体外形设计与表面处理方法的改进及种植外科与修复技术的进步,即刻种植即刻修复技术在临床上取得了成功的应用。即刻修复是在种植体与骨组织尚没有形成所谓骨结合的状态下完成的义齿修复,其关键因素是种植体植入后获得良好的初期稳定性,是一种机械稳定性。当即刻植入的种植体的植入最大扭矩能够大于等于35 Ncm时,一般认为可以行即刻修复。当种植体即刻植入后,这种初期稳定性只来自于种植体外表面与骨组织之间的机械锚定,此时尚无成骨现象发生。此时即刻修复的基础是种植体通过其机械设计可以获得大于35 Ncm的初期稳定性。何种机械设计有利于良好的初期稳定性?有研究[14]认为种植体螺纹深度是螺纹设计的一个重要指标,螺纹深度的增加有利于增加种植体的表面积,增加种植体与骨组织的接触面积。螺距是种植体螺纹设计的另一项重要参数,是指相邻螺纹之间的距离。现有研究表明,螺距较小即螺纹密集的种植体,其与骨组织接触的表面积大[11],应力分布较好[15]。现一般认为,微锥度种植体外形设计,密集型深螺纹,含有良好的自攻刃设计均有利于机械锚定,即初期稳定性[9,11,14],这就是即刻修复的物理学基础与机械可能性(图2)。与此同时,机体开始启动修复机制,组织学可观察到破骨细胞活跃,最初与种植体表面接触的骨组织开始吸收,种植体的机械稳定性不断下降,同时,成骨细胞开始形成新骨,种植体表面与周围骨组织开始形成骨结合,生物稳定性逐渐提高[16],弥补了种植体机械稳定性的逐步降低,最终以生物稳定性取代了机械稳定性,完成了种植修复的生物学过程。因此,如何提高种植体的骨结合速率也成为了影响即刻修复成功的关键问题之一。研究[17]表明,骨组织的反应和种植体表面特性关系密切。自20世纪90年代开始,国内外大量研究[18-19]对种植体的表面特性进行改进,以利于吸引成骨细胞趋化、促进骨组织形成,以获得更快的骨结合速率及更好的长期临床效果。

图 2 4种不同种植体螺纹及根方设计的形态比较Fig 2 Four types of thread design and apical profi le design of implants
20世纪90年代以前,种植体表面大多采用机械切削形成的光滑表面,粗糙度Ra<0.8 μm,其代表为经典的Brånemark系统。然而,光滑表面的种植体骨结合的速率较慢,需要较长的愈合期才能获得良好的骨结合。而后的研究[20]发现,提高种植体的粗糙度可增加种植体与骨组织的接触面积从而提高骨结合速率。为了提高种植体的表面粗糙度,出现了羟磷灰石(hydroxyapatite,HA)喷凃表面和钛浆喷涂表面(titanium plasma spray,TPS),喷涂表面的粗糙度Ra>2 μm,属于高粗糙度表面。与光滑表面相比,喷涂表面处理的种植体骨结合速率提高[21],但由于喷涂工艺本身存在的局限性,喷涂层和基体的界面结合不牢固,易发生界面分离[22-23]。此外,高粗糙度表面容易造成菌斑堆积,导致种植体周围牙槽骨的吸收及种植体周围炎的发生[24]。喷涂表面的种植体在临床大量使用20余年后,也渐渐被其他表面处理的种植体取代。
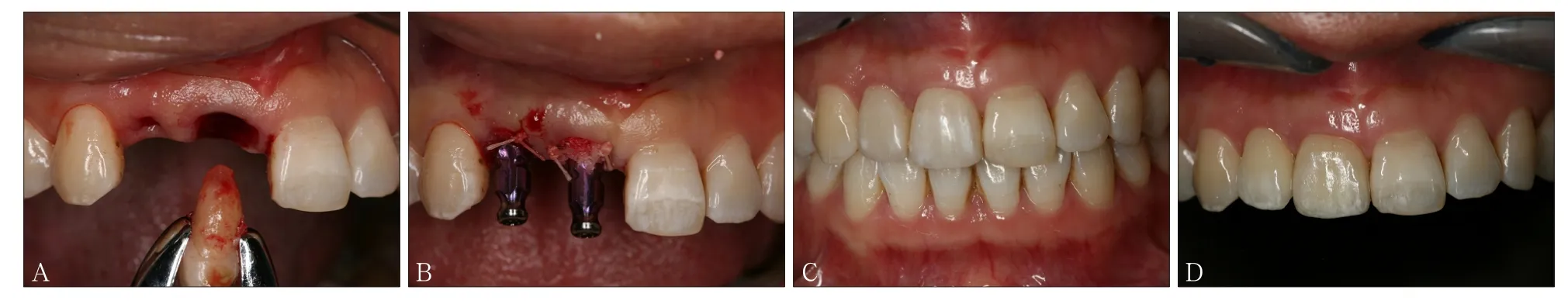
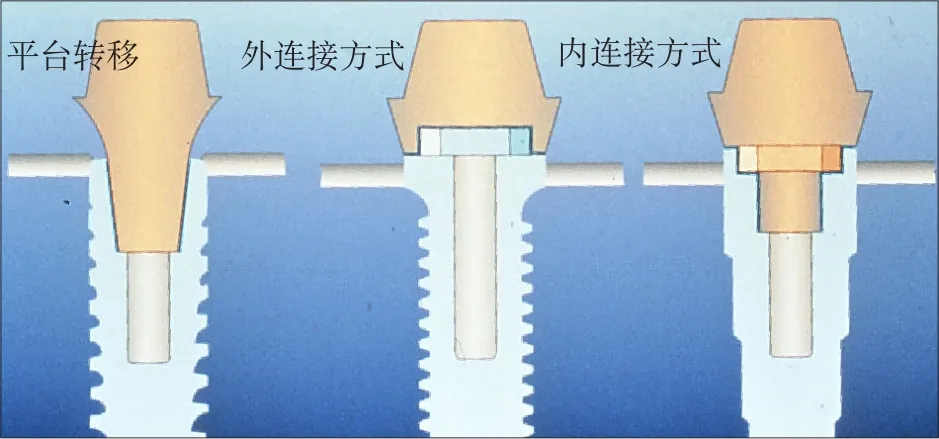
20世纪90年代中期以后的大量研究[17]证明,与高粗糙度表面相比,中等粗糙度(1 μm 此外,当代种植系统的表面处理还有许多改良技术。Straumman推出的SLActive亲水性种植体,在氮气保护下使传统的SLA表面种植体获得更好的亲水性;Nobel Biocare的TiUnit阳极氧化技术,将传统的机械表面阳极化使其形成有骨引导作用的特殊种植体表面形态;此外还有纳米化种植体表面及种植体表面生物活性分子修饰等。种植体外形结构和表面处理对即刻种植即刻修复的意义重大,影响该项技术的临床进步与效果。北京大学口腔医院种植科自2008年4月—2011年12月共计344枚种植体行“Allon-four”即刻种植即刻修复,平均33.7个月的随访期内种植体存留率96.2%,近期效果满意[26](图3)。 图 3 重度牙周炎患者行All-on-four即刻种植即刻修复Fig 3 All-on-four immediate implant placement and restoration for a patient with severe periodontitis 如何提高上颌前牙区种植修复的美学效果一直是种植领域的难点及热点问题。种植体正确的三维空间位置是获得良好美学效果的关键,为保证种植修复后龈乳头和唇颊侧软组织形态的美学效果,目前国内外学者普遍认为,种植体平台应低于唇侧牙槽嵴顶2~4 mm,种植体距离天然牙至少1.5 mm[27-28],种植体植入位置偏腭侧,唇颊侧骨板厚度至少大于1 mm[29]。由于上颌前牙区解剖条件限制及生理性骨吸收的影响,患者就诊时常常伴有缺牙部位骨量的不足,且近远中宽度局限。因此,如果植入颈部膨大设计的种植体,则难以保证种植体的唇颊侧骨板厚度以及与邻牙的近远中距离,且膨大的颈部设计使得种植体难以植入到牙槽嵴顶下2 mm的位置,种植体上方软组织空间不足,容易导致骨组织吸收,出现唇侧龈缘退缩、龈乳头萎缩等美学并发症。Chen等[30]认为种植体颈部膨大的结构增加美学区牙龈退缩的风险(图4)。 对于前牙区域即刻种植的美学效果,目前国际上尚未达成统一结论。部分学者认为前牙区即刻种植软组织退缩风险高,尤其是唇侧龈缘位置退缩明显[31]。但是更多的研究[5-6]表明,即刻种植在适应证选择合适的情况下,能够取得较好甚至优于延期种植的美学效果。有研究认为,种植体的颈部设计影响即刻种植的美学效果。Chen等[32]进行的临床研究中,33%的上颌前牙区即刻种植患者出现了1~3 mm的牙龈退缩,美学效果欠佳,他认为这与其所用的Straumann种植体膨大的颈部设计有关。既往研究[33]中也不乏相似报道。因此,在前牙美学区域,无论是即刻种植还是延期种植,为了避免拔牙窝唇颊侧骨板吸收显露种植体颈部的金属暗影,均应避免使用颈部膨大设计的种植体,而应采用小直径种植体以利于美学修复(图5)。 近年来,国内外可见大量在美学区应用平台转移设计种植体的临床研究报道。Canullo等[34]进行了长达10年的双盲随机对照实验,使用平台转移种植体及非平台转移种植体进行即刻种植即刻修复,结果显示平台转移组的边缘骨吸收量少于非平台转移组,且平台转移组的龈乳头和龈缘高度均高于非平台转移组,差异有统计学意义。平台转移设计的种植体可有效保存种植体颈部骨组织,有利于种植体的长期美学效果[35-36](图6)。 图 4 颈部膨大设计的穿龈种植体易出现骨组织吸收,唇侧龈缘退缩Fig 4 Implant with large shoulder would be higher risks of bone resorption and soft tissue recession 图 5 前牙美学区进行即刻种植即刻修复Fig 5 Immediate implant placement and restoration in maxillary anterior aesthetic zone 图 6 小直径两段式种植体(左),如出现牙龈退缩显露种植体基台,可通过降低基台高度改善美学效果。平台转移设计的种植体(右),可有效保存种植体颈部周围的骨组织Fig 6 Narrow diameter two-piece implant (left):if implant abutment exposes caused by gingival recession, the height of the abutment can be decreased to improve the aesthetic outcome. Platform switching design implant (right): platform switching design implant can effectively keep the marginal bone stabilized 综上所述,对美学区域进行种植修复,应避免选用颈部膨大的种植体,而应选用小直径种植体,最好具有平台转移的设计,以获得良好的美学效果。 种植体与基台的连接设计是骨内种植体的关键环节,除了连接种植体与修复体,抗旋转外还需要抵抗或传导各个方向的咀嚼力。理想的种植体与种植体基台的连接方式应具有良好的机械稳定性和生物学稳定性,不仅可以减少基台螺丝松动、基台折断等机械并发症,更有助于种植体周围软硬组织的稳定,减少种植体周围病的发生。种植体的上部结构在咀嚼力的长期作用下会产生微动,使得种植体与基台之间产生微间隙。现有的研究[37]证明,种植体-基台之间的微渗漏会增加软组织炎症的风险,从而增加种植体的边缘骨吸收量及种植体周围炎的发生率。因此,种植体与基台的连接方式可能直接影响到种植体颈部骨组织的稳定性甚至抗感染能力。种植体的连接方式可分为外连接型与内连接型(图7)。经典的Brånemark种植系统为外六方连接。然而外六方连接的基台高度有限,在受到侧向力时基台容易产生微动,导致基台螺丝的松动或折断[38]。内连接方式因其良好的机械性能、抗旋转性能,是当代种植系统应用较多的设计。内连接方式根据基台与种植体连接部分的结构不同又可分为管套管连接、锥度连接等方式(图8)。 图7 3种连接方式Fig 7 Three types of implant-abutment connection 图8 种植体-基台的连接方式Fig 8 Implant-abutment connections 管套管连接的种植系统,其基台底部呈管状深入种植体内部,种植体颈部具有抗旋转结构,具有良好的机械稳定性,Camlog、Nobel Replace Select等种植系统采用这种连接方式。Steinebrunner等[39]对6种种植体(连接方式包括管套管连接、内六方连接及外六方连接)在动态负荷下基台螺丝松动及种植体-基台折断强度进行测试,发现管套管组没有出现基台螺丝松动的情况,折断强度显著高于内六方及外六方组。他认为这与管套管连接种植体-基台连接部分较长有关。另一项有关连接方式对细菌微渗漏影响的体外研究[40],选取了5种种植体(连接方式包括管套管连接、内六方连接及外六方连接)分别检测其在动态负荷条件下细菌微渗漏的情况,结果显示Camlog为代表的管套管连接方式组的细菌微渗漏最少。管套管连接方式机械强度高,抗旋转力强且稳定,细菌微渗漏少。临床试验证明具有管套管连接方式的种植体机械并发症发生率低,种植体周围颈部骨组织稳定,长期临床效果好[41]。 锥度连接是在1993年由Straumman种植系统首先提出[42],目前,各主流的种植体厂商均推出了锥度连接设计的种植体。现有体外研究证明,锥度连接与其他连接方式相比,种植体-基台之间的微间隙小,细菌渗透量少,生物封闭性佳[43-44],尽可能减少了细菌的定植[45]。动物试验[46]和临床研究[47]均已证明,锥度连接可以减少种植体的边缘骨吸收。在应力传导方面,三维有限元研究[48]显示,锥度连接可以将水平应力部分转化为轴向应力,减少了种植体颈部骨组织的应力负荷,也有助于减少边缘骨吸收。在机械性能方面,锥度连接具有较强的机械稳定性,降低基台的微动,从而避免了螺丝、基台的松动等[49],其应力分布、抗疲劳强度、最大载荷强度优于传统内外连接方式,且锥度连接的基台螺丝应力小,可以避免基台螺丝的过度负荷[50]。然而,单纯的锥度连接不能提供足够的抗旋转力量,需配合抗旋转装置[51]。锥度连接方式如要获得良好的生物封闭性能及机械性能,种植体及基台的机械加工技术及精度需要达到较高水平[52]。 平台转移的概念在2006年由Lazzara首次提出[53],即两段式种植体采用直径小于种植体平台的基台,修复基台边缘止于种植体顶部平台边缘内而不是与其边缘对齐(图7左图)。通常情况下,在种植修复完成后,牙槽嵴顶会发生改建吸收[54],在修复完成1年后平均吸收至种植体平台下1.5~2 mm,而大量临床研究[36,55]证明,具有平台转移设计的种植体有利于保存种植体颈部骨组织,无论是在单牙修复还是在多牙或无牙颌种植修复中都表现出良好的稳定性。Strietzel等[36]系统回顾了22篇对比平台转移与非平台转移设计种植体边缘骨吸收量的临床研究,结果显示平台转移设计的种植体周围骨吸收量显著小于非平台转移设计的种植体。此外,现有研究[56]证明,种植体平台直径与基台直径的差别越大,平台转移减少颈部骨吸收的效果越明显。 对于应用平台转移减少种植体边缘骨吸收的原因,目前尚无定论,可能的生物学因素有生物学宽度水平转移,使种植体-基台界面向种植体长轴方向移动,减少了此处聚集的细菌对边缘骨的影响[56]。也有学者[57]认为,采用平台转移修复后,在种植体平台建立紧密的软组织封闭,阻挡细菌入侵而导致颈部骨吸收。也有学者应用有限元分析力学因素,平台转移可改变颈部的应力分布,使应力更集中在种植体中心[58],减少了种植体周围骨组织的应力[59]。目前,许多种植体厂商均推出具有平台转移的种植体,如Ankylos、Nobel Active、Astra等。具有平台转移设计的种植体尤其适用于前牙区,种植体颈部骨组织的稳定保证了前牙种植修复后长期的美学效果。北京大学口腔医院种植科自2000年来植入5 000余枚平台转移方式连接的种植体,临床观察报告种植体颈部骨组织及前牙区美学效果稳定[60-62](图9)。 图 9 2004年患者左下第一磨牙平台转移种植体完成修复,至2016年种植体颈部无骨吸收,种植体颈部没有出现所谓“生物学宽度”Fig 9 A platform switching implant was placed replacing a patient’s left mandibular fi rst molar and restored in 2004. There was no marginal bone recession and appearance of so-called“biological width”until the last follow-up in 2016 随着数字化技术的不断发展,计算机辅助设计/计算机辅助制作(computer-aided design/ computeraided manufacturing,CAD/CAM)技术已逐步被引入口腔种植领域。近几年来,口内数字扫描印模技术也取得突破性进展,使用更加方便,精确度不断提高[63]。以口内扫描+可视化虚拟设计的数字化修复过程已经可以在技术上实现对传统天然牙修复方式的简化,整个工作流程不需实体模型,可实现全流程数字化加工[64]。而对于数字化种植即刻修复技术已有的文献多见于临床制取传统印模后在技工室进行模型扫描,通过专用软件设计再通过专用设备直接数字化技术加工制作修复体,取得了满意的临床效果,也有报道采用“变通”的办法,将口内扫描技术用于种植修复体制作的报告,即口内扫描已加工就位的种植体修复基台,然后将数据发往技工室[65]进行修复体设计制作[66]。这两种办法均无法实现真正的椅旁数字化加工的理想流程。椅旁数字化即刻种植修复使用口内扫描技术的挑战在于,种植即刻修复是在种植手术后即刻获取印模,术后种植区域伤口呈开放状态且有渗血,同时前牙区种植体肩台需低于牙龈下4~5 mm,导致无法使用经典的口内天然牙修复的扫描方法获取种植体的精确位置。为此CEREC椅旁数字化系统的解决方案是为种植体穿经牙龈部分设计专用的扫描连接杆Scanpost[67]以及位于其上方的扫描体Scanbody,通过扫描Scanbody的信息,与系统内置数据库的扫描体Scanbody三维形态进行配准,进而换算获取种植体在颌骨内的三维位置信息。用CEREC SW 4.4.2椅旁数字化设计软件进行临时修复体的设计,包括修整口内扫描模型,获得种植体位置信息,标记修复体穿龈部分龈缘位置,自动生成牙冠后,使用软件内置工具精调修复体位置,对牙冠外形和穿龈外形进行手工精细成形并进行平滑处理。然后将设计完成的修复体信息发送到CEREC MC XL切削仪上使用e.max CAD带孔瓷块切削修复体,完成数字化加工。同时在技工室对选定的预成TiBase进行喷砂,清洁,涂布金属处理剂处理,将切削完成的修复体在技工室内进行烧结,使用专用粘接剂(Multilink,义获嘉伟瓦登特公司,列士敦士登)粘接于已经处理的配套的预成TiBase上,再经过清理粘接剂,抛光步骤,完成螺丝固位的临时冠制作。 新一代椅旁数字化系统(CEREC AC OmniCam)口内扫描前无需喷粉,免除了即刻种植后伤口由喷粉致感染的潜在风险,解决了即刻种植术后即刻扫描的技术难题。应用数字化印模技术结合CAD/CAM软件及专用设备进行修复体的设计、制作将成为未来种植修复的发展趋势。数字化技术为种植临床技术提供了更为精确、高效的高科技方式,但每个种植体系统可能需要研发相应的新设计,专用软件与专用零配件方能够完成数字化临床技术的应用,目前多数生产企业仍处于积极研发与临床试验阶段。 目前,各个主流种植体厂家均推出了形式多样的种植体上部基台,包括前牙美学基台、角度基台、临时基台等,以满足不同的临床需求。然而,随着种植技术的不断发展进步,许多新技术、新理念的出现使得临床医生对于种植体基台的设计提出了新的需求。 Degidi等[68]于2011年提出了“One abutment at one time”的观点,即在种植手术当天安放永久基台和临时冠,进行永久修复时取基台水平印模,更换临时冠而不更换基台,认为这样可以减少频繁更换基台对软硬组织造成的刺激。临床试验证明,种植手术同时安放永久基台可以显著减少即刻修复种植体周围水平骨改建。Hartlev等[69]对68例前牙即刻种植并一次安放永久基台进行即刻修复的患者进行了11~89个月的随访,种植体成功率为98%,永久修复体成功率为100%,边缘骨量相比手术时增加了0.5 mm。“One abutment at one time”理念的出现,提示种植体厂家可以设计并提供适用于即刻修复的永久全瓷基台,以满足美学修复的需求。 2003年Maló等[70]报告了“All-on-four”无牙颌即刻种植即刻固定修复技术,于颌骨前部垂直植入2枚种植体,远中倾斜植入2枚种植体,可避开上、下颌骨后部的重要结构如上颌窦、下齿槽神经,实现即刻固定修复。有报道[26]认为All-on-four即刻种植修复技术具有种植体数目优化,位置合理,即刻固定修复,悬臂梁短,避免了植骨及相应并发症,患者满意度高等优点,且种植体存留率、边缘骨吸收与传统种植修复无明显差异,现已在国内外取得较为广泛的应用。然而,目前可应用该技术的种植系统主要集中在NobelSpeedyTM Groovy和NobelActiveTM系统[71],主要原因是必须研发可配套适用于远中倾斜种植体的大角度基台及可用于无牙颌即刻固定修复的上部结构,这也可能成为今后各种植体生产企业进行基台设计的方向之一。北京大学口腔医院种植科自2008年开始对无牙颌患者和重度牙周病患者行All-on-four即刻种植即刻修复,取得了理想的临床效果[26,72-73]。 Degidi等[74]于2006年报道的WELDONE技术则是在种植体植入后利用特殊的脉冲点焊技术(约1 360 ℃高温)在口内将已直接联接在种植体上的上部基台与圆形钛条直接焊接在一起,此时焊接固定成整体的种植体上部基台及钛条支架除了成为修复体的金属支架外还自然记录了种植体的精确位置,避免了印模、石膏模型、计算机设计等传统流程中的材料、技术及系统误差,用专用方法完成即刻修复,取得了满意的临床效果[75]。 综上所述,本文基于已有的研究文献结合临床工作从上述7个方面对种植体的研究设计包括种植体根部设计、外形结构及表面处理、种植体颈部外形设计、连接方式、平台转移、数字化配件、基台特殊设计对临床效果的影响进行了探讨,现总结如下:1)具有良好自攻性及密集深螺纹的锥形种植体设计有利于即刻种植获得良好的初期稳定性,也有利于即刻修复。2)种植体的外形结构与表面处理影响即刻修复的可能性与骨结合速率,微锥度外形,密集深螺纹,酸蚀喷砂技术被认为是目前有利于即刻修复的外形设计与表面处理方法。3)种植体的颈部设计影响美学效果,美学区种植应避免选用颈部膨大的种植体,而应选用小直径种植体,最好有平台转移的设计。4)种植体的连接方式影响种植体的长期稳定性,管套管连接、锥度连接种植体的长期临床效果有良好的应用记录。5)平台转移连接方式被认为有利于种植体颈部骨组织的长期稳定性。6)数字化技术应用于种植领域成为趋势,除了专用软件开发外,种植体、基台及相关专用配件的设计研发方能满足临床数字化技术发展及应用需求。7)种植体专用上部结构的创新研发会导致临床技术或流程的变革。 致谢:贾胜男医师为本文准备了大量资料并查阅和核准了全部文献,任抒欣医师为本文绘制了模式图,特此致谢。 [1] Vignoletti F, Sanz M. Immediate implants at fresh extraction sockets: from myth to reality[J]. Periodontol 2000, 2014, 66(1):132-152. [2] Al-Sabbagh M, Kutkut A. Immediate implant placement: surgical techniques for prevention and management of complications[J]. Dent Clin North Am, 2015, 59(1):73-95. [3] Horváth A, Mardas N, Mezzomo LA, et al. Alveolar ridge preservation. A systematic review[J]. Clin Oral Investig, 2013, 17(2):341-363. [4] Araújo MG, Sukekava F, Wennström JL, et al. Ridge alterations following implant placement in fresh extraction sockets: an experimental study in the dog[J]. J Clin Periodontol, 2005, 32(6):645-652. [5] Raes F, Cosyn J, Crommelinck E, et al. Immediate and conventional single implant treatment in the anterior maxilla: 1-year results of a case series on hard and soft tissue response and aesthetics[J]. J Clin Periodontol, 2011, 38(4):385-394. [6] Block MS, Mercante DE, Lirette D, et al. Prospective evaluation of immediate and delayed provisional single tooth restorations[J]. J Oral Maxillofac Surg, 2009, 67(11 Suppl): 89-107. [7] Xu D, Wang Z, Sun L, et al. Classifi cation of the root position of the maxillary central incisors and its clinical signifi -cance in immediate implant placement[J]. Implant Dent, 2016, 25(4):520-524. [8] Sakoh J, Wahlmann U, Stender E, et al. Primary stability of a conical implant and a hybrid, cylindric screw-type implant in vitro[J]. Int J Oral Maxillofac Implants, 2006, 21 (4):560-566. [9] Wu SW, Lee CC, Fu PY, et al. The effects of fl ute shape andthread profi le on the insertion torque and primary stability of dental implants[J]. Med Eng Phys, 2012, 34(7):797-805. [10] Kan JY, Roe P, Rungcharassaeng K. Effects of implant morphology on rotational stability during immediate implant placement in the esthetic zone[J]. Int J Oral Maxillofac Implants, 2015, 30(3):667-670. [11] Steigenga JT, al-Shammari KF, Nociti FH, et al. Dental implant design and its relationship to long-term implant success [J]. Implant Dent, 2003, 12(4):306-317. [12] Marković A, Calvo-Guirado JL, Lazić Z, et al. Evaluation of primary stability of self-tapping and non-self-tapping dental implants. A 12-week clinical study[J]. Clin Implant Dent Relat Res, 2013, 15(3):341-349. [13] 林野, 邱立新, 李健慧, 等. 即刻种植义齿的临床研究[J].中华口腔医学杂志, 2003, 38(2):100-102. Lin Y, Qiu LX, Li JH, et al. Clinical study of immediate implant[J]. Chin J Stomatol, 2003, 38(2):100-102. [14] Abuhussein H, Pagni G, Rebaudi A, et al. The effect of thread pattern upon implant osseointegration[J]. Clin Oral Implants Res, 2010, 21(2):129-136. [15] Chung SH, Heo SJ, Koak JY, et al. Effects of implant geometry and surface treatment on osseointegration after functional loading: a dog study[J]. J Oral Rehabil, 2008, 35(3): 229-236. [16] Smeets R, Stadlinger B, Schwarz F, et al. Impact of dental implant surface modifi cations on osseointegration[J]. Biomed Res Int, 2016, 2016:6285620. [17] Wennerberg A, Albrektsson T. Effects of titanium surface topography on bone integration: a systematic review[J]. Clin Oral Implants Res, 2009, 20(Suppl 4):172-184. [18] Le Guéhennec L, Soueidan A, Layrolle P, et al. Surface treatments of titanium dental implants for rapid osseointegration [J]. Dent Mater, 2007, 23(7):844-854. [19] Bonfante EA, Granato R, Marin C, et al. Biomechanical testing of microblasted, acid-etched/microblasted, anodized, and discrete crystalline deposition surfaces: an experimental study in beagle dogs[J]. Int J Oral Maxillofac Implants, 2013, 28(1):136-142. [20] Wennerberg A, Hallgren C, Johansson C, et al. A histomorphometric evaluation of screw-shaped implants each prepared with two surface roughnesses[J]. Clin Oral Implants Res, 1998, 9(1):11-19. [21] Fouda MFA, Nemat A, Gawish A, et al. Does the coating of titanium implants by hydroxyapatite affect the elaboration of free radicals. An experimental study[J]. Aust J Basic Appl Sci, 2009, 3(2):1122-1129. [22] Weingart D, Steinemann S, Schilli W, et al. Titanium deposition in regional lymph nodes after insertion of titanium screw implants in maxillofacial region[J]. Int J Oral Maxillofac Surg, 1994, 23(6Pt 2):450-452. [23] Røkkum M, Reigstad A, Johansson CB. HA particles can be released from well-fi xed HA-coated stems: histopathology of biopsies from 20 hips 2-8 years after implantation[J]. Acta Orthop Scand, 2002, 73(3):298-306. [24] Yeo IS, Kim HY, Lim KS, et al. Implant surface factors and bacterial adhesion: a review of the literature[J]. Int J Artif Organs, 2012, 35(10):762-772. [25] Bornstein MM, Lussi A, Schmid B, et al. Early loading of nonsubmerged titanium implants with a sandblasted and acid-etched (SLA) surface: 3-year results of a prospective study in partially edentulous patients[J]. Int J Oral Maxillofac Implants, 2003, 18(5):659-666. [26] Di P, Lin Y, Li JH, et al. The All-on-Four implant therapy protocol in the management of edentulous Chinese patients [J]. Int J Prosthodont, 2013, 26(6):509-516. [27] Choquet V, Hermans M, Adriaenssens P, et al. Clinical and radiographic evaluation of the papilla level adjacent to singletooth dental implants. A retrospective study in the maxillary anterior region[J]. J Periodontol, 2001, 72(10):1364-1371. [28] Tarnow DP, Cho SC, Wallace SS. The effect of inter-implant distance on the height of inter-implant bone crest[J]. J Periodontol, 2000, 71(4):546-549. [29] Teughels W, Merheb J, Quirynen M. Critical horizontal dimensions of interproximal and buccal bone around implants for optimal aesthetic outcomes: a systematic review[J]. Clin Oral Implants Res, 2009, 20(Suppl 4):134-145. [30] Chen ST, Buser D. Clinical and esthetic outcomes of implants placed in postextraction sites[J]. Int J Oral Maxillofac Implants, 2009, 24(Suppl):186-217. [31] Hämmerle CH, Araújo MG, Simion M, et al. Evidence-based knowledge on the biology and treatment of extraction sockets [J]. Clin Oral Implants Res, 2012, 23(Suppl 5):80-82. [32] Chen ST, Darby IB, Reynolds EC. A prospective clinical study of non-submerged immediate implants: clinical outcomes and esthetic results[J]. Clin Oral Implants Res, 2007, 18(5):552-562. [33] Hürzeler MB, Fickl S, Zuhr O, et al. Clinical failures and shortfalls of immediate implant procedures[J]. Eur J Esthet Dent, 2006, 1(2):128-140. [34] Canullo L, Caneva M, Tallarico M. Ten-year hard and soft tissue results of a pilot double-blinded randomized controlled trial on immediately loaded post-extractive implants usingplatform-switching concept[J]. Clin Oral Implants Res, 2016. doi: 10.1111/clr.12940. [35] Herekar M, Sethi M, Mulani S, et al. Infl uence of platform switching on periimplant bone loss: a systematic review and meta-analysis[J]. Implant Dent, 2014, 23(4):439-450. [36] Strietzel FP, Neumann K, Hertel M. Impact of platform switching on marginal peri-implant bone-level changes. A systematic review and meta-analysis[J]. Clin Oral Implants Res, 2015, 26(3):342-358. [37] Broggini N, McManus LM, Hermann JS, et al. Persistent acute infl ammation at the implant-abutment interface[J]. J Dent Res, 2003, 82(3):232-237. [38] Gracis S, Michalakis K, Vigolo P, et al. Internal vs. external connections for abutments/reconstructions: a systematic review [J]. Clin Oral Implants Res, 2012, 23(Suppl 6):202-216. [39] Steinebrunner L, Wolfart S, Ludwig K, et al. Implant-abutment interface design affects fatigue and fracture strength of implants[J]. Clin Oral Implants Res, 2008, 19(12):1276-1284. [40] Steinebrunner L, Wolfart S, Bössmann K, et al. In vitro evaluation of bacterial leakage along the implant-abutment interface of different implant systems[J]. Int J Oral Maxillofac Implants, 2005, 20(6):875-881. [41] Al-Nawas B, Kammerer PW, Morbach T, et al. Retrospective clinical evaluation of an internal tube-in-tube dental implant after 4 years, with special emphasis on peri-implant bone resorption[J]. Int J Oral Maxillofac Implants, 2011, 26(6):1309-1316. [42] Sutter F, Weber HP, Sorensen J, et al. The new restorative concept of the ITI dental implant system: design and engineering[J]. Int J Periodontics Restorative Dent, 1993, 13(5): 408-431. [43] do Nascimento C, Miani PK, Pedrazzi V, et al. Leakage of saliva through the implant-abutment interface: in vitro evaluation of three different implant connections under unloaded and loaded conditions[J]. Int J Oral Maxillofac Implants, 2012, 27(3):551-560. [44] Merz BR, Hunenbart S, Belser UC. Mechanics of the implantabutment connection: an 8-degree taper compared to a butt joint connection[J]. Int J Oral Maxillofac Implants, 2000, 15(4):519-526. [45] Tesmer M, Wallet S, Koutouzis T, et al. Bacterial colonization of the dental implant fi xture-abutment interface: an in vitro study[J]. J Periodontol, 2009, 80(12):1991-1997. [46] Weng D, Nagata MJ, Bosco AF, et al. Infl uence of microgap location and confi guration on radiographic bone loss around submerged implants: an experimental study in dogs[J]. Int J Oral Maxillofac Implants, 2011, 26(5):941-946. [47] Pieri F, Aldini NN, Marchetti C, et al. Infl uence of implantabutment interface design on bone and soft tissue levels around immediately placed and restored single-tooth implants: a randomized controlled clinical trial[J]. Int J Oral Maxillofac Implants, 2011, 26(1):169-178. [48] Hansson S. A conical implant-abutment interface at the level of the marginal bone improves the distribution of stresses in the supporting bone. An axisymmetric fi nite element analysis[J]. Clin Oral Implants Res, 2003, 14(3):286-293. [49] Mangano C, Mangano F, Piattelli A, et al. Prospective clinical evaluation of 1 920 Morse taper connection implants: results after 4 years of functional loading[J]. Clin Oral Implants Res, 2009, 20(3):254-261. [50] Schmitt CM, Nogueira-Filho G, Tenenbaum HC, et al. Performance of conical abutment (Morse Taper) connection implants: a systematic review[J]. J Biomed Mater Res A, 2014, 102(2):552-574. [51] Yao KT, Kao HC, Cheng CK, et al. The potential risk of conical implant-abutment connections: the antirotational ability of cowell implant system[J]. Clin Implant Dent Relat Res, 2015, 17(6):1208-1216. [52] Fauroux MA, Levallois B, Yachouh J, et al. Assessment of leakage at the implant-abutment connection using a new gas fl ow method[J]. Int J Oral Maxillofac Implants, 2012, 27(6): 1409-1412. [53] Lazzara RJ, Porter SS. Platform switching: a new concept in implant dentistry for controlling postrestorative crestal bone levels[J]. Int J Periodontics Restorative Dent, 2006, 26(1):9-17. [54] Hermann JS, Buser D, Schenk RK, et al. Biologic width around titanium implants. A physiologically formed and stable dimension over time[J]. Clin Oral Implants Res, 2000, 11(1):1-11. [55] Cumbo C, Marigo L, Somma F, et al. Implant platform switching concept: a literature review[J]. Eur Rev Med Pharmacol Sci, 2013, 17(3):392-397. [56] Canullo L, Fedele GR, Iannello G, et al. Platform switching and marginal bone-level alterations: the results of a randomized-controlled trial[J]. Clin Oral Implants Res, 2010, 21 (1):115-121. [57] Gardner DM. Platform switching as a means to achieving implant esthetics[J]. N Y State Dent J, 2005, 71(3):34-37. [58] Sahabi M, Adibrad M, Mirhashemi FS, et al. Biomechanical effects of platform switching in two different implant systems: a three-dimensional fi nite element analysis[J]. J Dent (Tehran),2013, 10(4):338-350. [59] Pellizzer EP, Falcón-Antenucci RM, de Carvalho PS, et al. Photoelastic analysis of the infl uence of platform switching on stress distribution in implants[J]. J Oral Implantol, 2010, 36(6):419-424. [60] 罗佳, 胡秀莲, 林野, 等. 下后牙区平台转移设计种植体植入深度对边缘骨水平影响的临床研究[J]. 北京大学学报(医学版), 2012, 44(1):65-69. Luo J, Hu XL, Lin Y, et al. Infl uence of the placing depth of implants with platform switching on the marginal bone level in the posterior mandible: a clinical study[J]. J Peking University(Health Sciences), 2012, 44(1):65-69. [61] 李倩, 林野, 邱立新, 等. 平台转换技术用于上颌前牙种植修复的临床研究[J]. 中华口腔医学杂志, 2008, 43(9):537-541. Li Q, Lin Y, Qiu LX, et al. Clinical study of application of platform switching to dental implant treatment in esthetic zone[J]. Chin J Stomatol, 2008, 43(9):537-541. [62] 李倩, 林野, 邱立新, 等. 平台转换连接种植体与对接连接种植体修复牙列缺损的前瞻性比较研究[J]. 中国口腔种植学杂志, 2009, 14(2):45-46. Li Q, Lin Y, Qiu LX, et al. Controlled prospective clinical study of dental implant restoration with platform-switched implants and butt-joint implants[J]. Chin J Oral Implant, 2009, 14(2):45-46. [63] van der Meer WJ, Andriessen FS, Wismeijer D, et al. Application of intra-oral dental scanners in the digital workfl ow of implantology[J]. PLoS ONE, 2012, 7(8):e43312. [64] Patel N. Integrating three-dimensional digital technologies for comprehensive implant dentistry[J]. J Am Dent Assoc, 2010, 141(Suppl 2):20S-24S. [65] Joda T, Brägger U. Patient-centered outcomes comparing digital and conventional implant impression procedures: a randomized crossover trial[J]. Clin Oral Implants Res, 2016, 27(12):e185-e189. [66] Patzelt SB, Spies BC, Kohal RJ. CAD/CAM-fabricated implant-supported restorations: a systematic review[J]. Clin Oral Implants Res, 2015, 26(Suppl 11):77-85. [67] Rauscher O. Impressionless implant-supported restorations with Cerec 4.2[J]. Int J Comput Dent, 2014, 17(2):159-168. [68] Degidi M, Nardi D, Piattelli A. One abutment at one time: non-removal of an immediate abutment and its effect on bone healing around subcrestal tapered implants[J]. Clin Oral Implants Res, 2011, 22(11):1303-1307. [69] Hartlev J, Kohberg P, Ahlmann S, et al. Immediate placement and provisionalization of single-tooth implants involving a defi nitive individual abutment: a clinical and radiographic retrospective study[J]. Clin Oral Implants Res, 2013, 24(6): 652-658. [70] Maló P, Rangert B, Nobre M. “All-on-Four” immediatefunction concept with Brånemark System implants for completely edentulous mandibles: a retrospective clinical study [J]. Clin Implant Dent Relat Res, 2003, 5(Suppl 1):2-9. [71] Patzelt SB, Bahat O, Reynolds MA, et al. The all-on-four treatment concept: a systematic review[J]. Clin Implant Dent Relat Res, 2014, 16(6):836-855. [72] 邸萍, 林野, 李健慧, 等. “All-on-4”种植即刻修复技术的临床应用研究[J]. 中华口腔医学杂志, 2010, 45(6):357-362. Di P, Lin Y, Li JH, et al. Clinical study of “All-on-4” implant immediate function in edentulous patients[J]. Chin J Stomatol, 2010, 45(6):357-362. [73] 赵旭, 邸萍, 林野, 等. “All-on-4” 无牙颌种植即刻修复技术的初步临床观察[J]. 北京大学学报(医学版), 2014, 46(5):720-726. Zhao X, Di P, Lin Y, et al. Implanting the edentulous jaws with “All-on-4” immediate reconstruction: a preliminary clinical observation[J]. J Peking University(Health Sciences), 2014, 46(5):720-726. [74] Degidi M, Gehrke P, Spanel A, et al. Syncrystallization: a technique for temporization of immediately loaded implants with metal-reinforced acrylic resin restorations[J]. Clin Implant Dent Relat Res, 2006, 8(3):123-134. [75] Degidi M, Nardi D, Piattelli A. A six-year follow-up of fullarch immediate restorations fabricated with an intraoral welding technique[J]. Implant Dent, 2013, 22(3):224-231. (本文编辑 杜冰) Current dental implant design and its clinical importance Supported by: National Major Scientifi c Research Foundation (973 Program-2012CB933900) Correspondence: Lin Ye, E-mail: yorcklin@263.net. The development of clinical implant dentistry was intensively affected by dental implant design improvement and innovation, which brought about new concept, even milestone-like changes of clinical protocol. The current improvements of dental implant design and their clinical importance could be highlighted as followings: 1) The implant apical design infl uences the implant preliminary stability in immediate implant. The apical 3-5 mm design of implant makes implant stable in immediate implant, because this part would be screwed into alveolar bone through fresh socket, the other part of implant could not be tightly screwed in the socket because of smaller implant diameter. Implant apical form, screw design, self-taping of apical part would be essential for immediate implant. 2) The enough preliminary stability of implant makes immediate prosthesis possible. When osseointegration does not occur, the implant stability comes from a mechanical anchorage, which depends on implant form, screw thread and self-taping design. 3) Implant neck design may have infl uence for softtissue recession in esthetic zone. The implant with large shoulder would not be selected for the esthetic area. The platform design may be more favorable in the area. 4) The connection design between implant and abutment is thought a very important structure in implant long-term stability. Moose taper and “tube in tube” were well documented structure design in 20-year clinical practice in Peking University. 5) In last 15 years, the plenty studies showed the platform design of implant had positive infl uence in implant marginal bone level. Whatever in single implant restoration or multi-implant prosthesis. 6) The digital technology makes clinical work more precise and high-tech. This would be a trend in implant dentistry. New generation of chair-side digital computer-aided design/computer-aided manufacturing makes immediate prosthesis without conventional impression possible. 7) New abutment design have changed clinical protocol greatly. The All-on-four concept and Weldone concept benefi t both from the abutment innovation, which were large angulated abutment and special welding abutment materials. dental implants; dental implant-abutment design; immediate dental implant loading; computer-aided design R 783.6 A 10.7518/hxkq.2017.01.003 2016-10-21; 2016-12-22 国家重大科学研究项目(973基金-2012CB933900) 林野,教授,博士,E-mail:yorcklin@263.net 林野,教授,博士,E-mail:yorcklin@263.net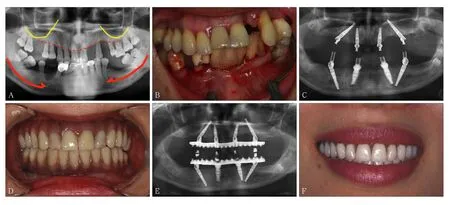
3 种植体颈部设计影响美学效果

4 种植体的连接方式影响种植体颈部骨组织的长期稳定性
5 平台转移设计影响到种植体颈部骨组织的稳定性
6 种植体的持续研发为临床数字化技术提供可能性
7 种植体基台的特殊设计导致临床治疗流程的变革
Lin Ye. (Dept. of Oral Implant, School and Hospital of Stomatology, Peking University, Beijing 100081, China)
