神经外科术后患者长时间发热危险因素分析及护理对策
2017-01-05丁建平颜琪王濯沈梅芬张海英徐颖
丁建平 颜琪 王濯 沈梅芬 张海英 徐颖
(1.苏州大学护理学院,江苏 苏州 215006 ;2.苏州大学附属第一医院神经外科,江苏 苏州 215006)
神经外科术后患者长时间发热危险因素分析及护理对策
丁建平1颜琪2王濯1沈梅芬2张海英2徐颖2
(1.苏州大学护理学院,江苏 苏州 215006 ;2.苏州大学附属第一医院神经外科,江苏 苏州 215006)
目的 描述神经外科术后患者长期发热的发生率,并探究长期发热的预测因子,为临床干预提供参考。方法 回顾分析我院1 668例神经外科术后患者长期发热的相关因素并进行多因素Logistic回归分析。结果 单因素分析结果显示,年龄、性别、临床诊断、使用抗生素、使用中心静脉置管、使用尿管、手术时间、手术切口等级、使用呼吸机天数对患者长时间发热的发生有显著影响;Logistic回归分析发现使用抗生素、中心静脉置管和使用呼吸机天数是神经外科术后患者长时间发热的独立危险因素(OR>1)。结论 神经外科患者使用抗生素、中心静脉置管、住院时间延长都会增加其长期发热的发生机率,医护人员应提高对长时间发热危险因素的认识并采取有效预防措施。
长时间发热; 神经外科; 危险因素; 护理
Prolonged fever; Neurosurgery; Risk factors; Nursing
发热在神经外科患者中十分常见,其发生率最高可达72%[1-2]。发热会增加患者脑代谢,加重缺血性脑损伤,加重脑水肿,增加颅内压,影响意识状态,对患者的神经功能及预后产生不利影响[3]。国外Circiumaru等[4]率先研究发现:长时间发热(≥5 d)会显著增加患者的死亡率,使预后不良。同时,Vespa等[5]认为在神经科患者中,当发热持续的时间最小化时,可促使预后良好。目前,国内针对术后发热的发生率、病因等研究日趋增多;然而,关于神经外科术后患者长时间发热方面的研究鲜见报道。因此,本研究通过对1 668例神经外科术后患者进行回顾性分析,寻找影响患者长时间发热的独立危险因素,以便为其临床防范提供有效依据,以降低神经外科术后患者长时间发热(≥5 d)的发生率。现报告如下。
1 资料与方法
1.1 一般资料 选择2014年1-12月苏州大学附属第一医院神经外科术后患者作为研究对象。纳入标准:(1)年龄≥18岁。(2)入神经外科时间≥24 h。(3)入院首次接受手术治疗。本研究方案获得苏州大学附属第一医院伦理委员会的批准。排除标准:(1)术前有发热性疾病或传染性疾病等。(2)输血或医源性输液反应导致的发热患者。(3)病例中体温及其它需要统计的临床资料记录不全。本研究共纳入1 668例神经外科术后患者,1 104例发生发热。其中,337例发生长时间发热,767例发生短时间发热。
1.2 方法 查阅相关文献,并根据临床情况选择可能引发发热的相关危险因素,内容包括年龄、性别、临床诊断、使用抗生素、使用中心静脉置管、使用尿管、手术时间、手术切口等级、使用呼吸机天数共9项。对收集的临床资料进行回顾性分析,并分析影响术后长时间发热的危险因素。
1.3 判定标准 根据新版《诊断学》教材,以术后体温≥37.3 ℃为发热判定标准[6]。长时间发热的判定标准为发热持续时间≥5 d[7]。
1.4 统计学方法 数据分析采用SPSS 17.0统计软件。先进行单因素分析,计量资料采用两独立样本t检验,计数资料采用χ2检验。以单因素分析中有统计学意义的项目为自变量,进行多因素二分类Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 神经外科术后患者长时间发热的发生率 本组1 668例神经外科术后患者,其中1 104例发生发热,占66.19%;其中337例发生长时间发热,占20.20%。
2.2 神经外科术后患者长时间发热的单因素分析 结果显示:年龄、性别、临床诊断、使用抗生素、使用中心静脉置管、使用尿管、手术时间、手术切口等级、使用呼吸机天数对长时间发热的发生有显著影响,差异有统计学意义(P<0.05或0.01)。见表1。

表1 神经外科术后患者长时间发热的单因素分析 例
2.3 多因素Logistic回归分析 将单因素分析具有统计学意义的10个因素引入多因素Logistic回归模型进行综合分析,在α=0.05水准下。结果显示:保留在回归方程的变量有:使用抗生素、使用中心静脉置管和使用呼吸机天数,均是神经外科术后患者长时间发热的独立危险因素(OR>1)。见表2。
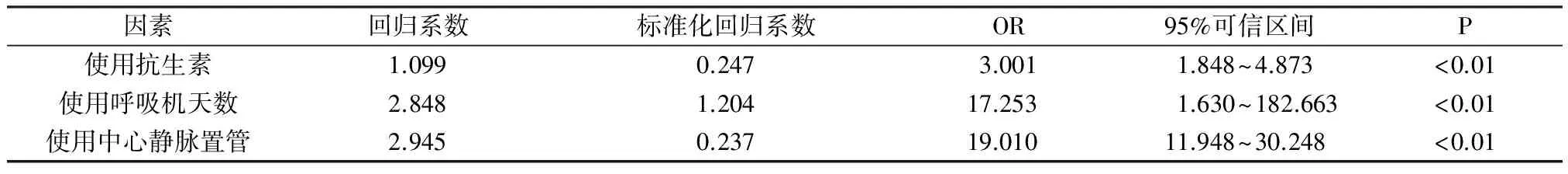
表2 神经外科术后患者长时间发热的多因素Logistic回归分析
注:R2=0.510。
3 讨论
3.1 神经外科术后患者长时间发热的发生率较高 本研究显示:在神经外科术后患者中,66.19%的患者发生发热,20.20%为长时间发热。国外学者Seguin等[7]对3个外科重症监护室596例患者进行横断面调查,结果显示长时间发热的发生率为17%。Laupland等[8]对24 204例重症监护室的患者进行回顾性调查,其中15%来自神经外科重症监护室,发现长时间发热的发生率为18%。Peres等[9]研究发现重症患者中仅有8%发生长时间发热。本项研究结果比国外报道的重症监护室领域研究结果略高;因此,有必要进一步明确其影响因素,为临床护理干预提供借鉴。
3.2 神经外科术后患者长时间发热的独立危险因素分析 本研究发现:使用抗生素、使用中心静脉置管、使用呼吸机天数和住院天数是神经外科术后患者长时间发热发生的独立危险因素。(1)使用呼吸机天数的延长使神经外科术后患者发生长时间发热的风险明显增加(OR=17.253)。由于患者长期应用呼吸机辅助呼吸,人工气道的建立使上呼吸道失去了正常的过滤、湿化及非特异性免疫保护功能。同时,患者气道与医务人员带菌的手接触的概率增加,这些都加大了细菌的生长、繁殖和院内交叉感染的风险[10]。Hui等[11]对24 525例外伤性颅脑损伤、应用呼吸机的患者进行研究,发现每延长使用呼吸机1 d,就会增加7%的肺炎发生率。Lord等[12]研究也表明气管置管是颅内出血患者发生感染的危险因素。因此,为了避免潜在感染,医护人员应当尽可能缩短患者呼吸机使用的持续时间。(2)抗生素的使用也增加了神经外科术后患者长时间发热的风险(OR=3.001)。这提示感染、接受抗生素治疗的患者更易于发生长时间发热。这与Circiumaru等[4]在综合重症监护室的研究结果相同,感染是长时间发热的主要原因,且与不良预后相关。有研究[7]也表明:感染是长时间发热的主要因素,且感染的次数是发生长时间发热的独立危险因素。此外,Hocker等[13]认为,在神经科重症监护室中,抗生素可能被过度使用。一项系统评价结果[14]表明:颅底骨折的患者预防性使用抗生素在降低脑膜炎的发生率、全因病死率等方面,与对照组无显著差异。然而,徐明等[15]研究显示:预防性使用抗生素能够明显降低神经外科幕上开颅手术术后患者颅内感染的发生率。因此,有待进一步的研究来明确抗生素的使用与神经外科术后患者发热之间的关系。(3)使用中心静脉置管是神经外科术后患者长时间发热发生的最危险因素(OR=19.010)。重症颅脑损伤、蛛网膜下腔出血等病情危重的患者通常需要长期静脉输液,这些患者由于免疫力下降、合并并发症等,更易于发生长时间发热。此外,中心静脉置管易引起中心静脉导管相关性血流感染(CRBSI),是菌血症的重要来源[16],居于院内感染第3位。Rehman等[17]的综述也表明,中心静脉导管相关性感染是重症监护室患者发热时间延长的一个原因。朱丽等[18]对ICU病房中心静脉导管相关血行感染的发生率等进行研究,发生感染患者中基础疾病以颅脑损伤占首位。同时,有研究[19]也显示感染发生率随着导管留置时间的延长而增加。
3.3 神经外科术后患者长时间发热的预防策略 (1)缩短术前住院天数:医院环境中致病菌较多,且多为耐药菌,患者术前住院时间过长易导致细菌定植。免疫力低下的患者,还易导致医院感染。本研究也发现,术前住院时间>3 d的患者,手术部位感染(SSI)发病率(20.00%)明显高于住院时间<3 d的患者(4.88%)。缩短术前住院时间可以有效地减少细菌定植的机率。(2)改进术前备皮流程:注意备皮工具及备皮时机。Tanner等[20]的研究发现:使用剃刀备皮较使用剪刀或脱毛剂更易发生手术部位感染;另外,备皮与手术间隔时间越长,手术部位感染发病率越高。美国围手术期注册护士协会(Association of perioperative registered nurses,AORN)对备皮给出了以下操作性建议:备皮时间:手术当天2 h内;备皮范围:手术切口周围2 cm;备皮工具:使用一次性电动备皮器;皮肤消毒:用2%葡萄糖洗必泰抗菌沐浴露。(3)抗生素合理使用:抗菌药物治疗对预防神经外科手术部位感染十分必要,特别是在硬脑膜切开手术中。硬脑膜切开是神经外科手术部位感染发生的独立风险因素。一项涉及250个临床试验[21]、共4 809例患者的荟萃分析表明:预防性使用抗菌药物可以减少包括颅脑手术在内的23种不同手术的术后感染。为此,预防用药应覆盖手术全程;但必须合理地用药疗程:I类切口手术推荐术前单剂量预防用药,抗菌药物于皮肤切开前30 min给予静脉用药,如手术时间超过3 h,可于术中加用1次,预防用药时间一般控制在24 h,特殊情况可使用至48 h。(4)加强呼吸机管理:严格执行预防呼吸机相关性肺炎的措施,特别要重视声门下吸引的管理,每天评估拨管指征尽量缩短呼吸机使用时间。(5)规范静脉治疗。护理人员在评估发热伴有中心静脉置管的患者时,应该评估中心静脉导管的插入位置、留置时间等,及时发现局部炎症或化脓反应。此外,有学者[22]建议在进行心中静脉置管前,实施中心静脉置管核查单(Cvc checklist),以作为必须施行的核查流程,可有效预防CRBSI。另外,正确评估病人,选择合适的静脉通路,刘鲁忻等[23]报导中心静脉导管的感染率明显高于经外周静脉至中心静脉置管;严格执行静疗规范,可降低长期发热风险。(6)发热治疗策略的合理使用。长时间发热可能与感染相关,特别是呼吸机相关性肺炎。发热在感染性疾病中可能是对损伤的一个适应性反应,当发热受抑时,可能会增加感染性疾病的发生率。Launey等[24]研究表明与发热控制治疗≤3 d的患者相比,治疗>3 d的患者中呼吸机相关性肺炎(VAP)的发生率更高;治疗>3 d是脑损伤患者发生VAP的独立风险因素。
[1] Albrecht RF 2nd,Wass CT,Lanier WL.Occurrence of potentially detrimental temperature alterations in hospitalized patients at risk for brain injury[J].Mayo Clin Proc,1998,73(7):629-35.
[2] Commichau C,Scarmeas N,Mayer SA.Risk factors for fever in the neurologic intensive care unit[J].Neurology,2003,60(5):837-841.
[3] 肖华,孙晓川.蛛网膜下腔出血患者发热的原因分析及体温控制[J].中国神经精神疾病杂志,2013,39(8):506-508.
[4] Circiumaru B,Baldock G,Cohen J.A prospective study of fever in the intensive care unit[J].Intensive Care Med,1999,25(7):668-673.
[5] Vespa PM.Fever in critical neurologic illness[J].JAMA,2014,312(14):1456-1457.
[6] 焦湘.影响经皮肾镜取石术后发热程度的危险因素分析与临床意义[D].河南:郑州大学,2012.
[7] Seguin P,Roquilly A,Mimoz O,et al.AtlanRea Group.Risk factors and outcomes for prolonged versus brief fever:a prospective cohort study[J].Crit Care,2012,16(4):R150.
[8] Laupland KB,Shahpori R,Kirkpatrick AW,et al.Occurrence and outcome of fever in critically ill adults[J].Crit Care Med,2008,36:531-1535.
[9] Peres Bota D,Lopes Ferreira F,Melot C,et al.Body temperature alterations in the critically ill[J].Intensive Care Med,2004,30:811-816.
[10] 宋凌霞,张咏梅,王静静,等.重型颅脑损伤患者肺部感染危险因素的Logistic回归分析及护理对策[J].中国实用护理杂志,2014,30(19):50-52.
[11] Hui X,Haider AH,Hashmi ZG,et al.Increased risk of pneumonia among ventilated patients with traumatic brain injury:every day counts![J].J Surg Res,2013,184(1):438-443.
[12] Lord AS,Langefeld CD,Sekar P,et al.Infection after intracerebral hemorrhage:risk factors and association with outcomes in the ethnic/racial variations of intracerebral hemorrhage study[J].Stroke,2014,45(12):3535-42.
[13] Hocker SE,Tian L,Li G,et al.Indicators of central fever in the neurologic intensive care unit[J].JAMA Neurol,2013,70(12):1499-504.
[14] Ratilal B,Costa J,Sampaio C,等.颅底骨折患者预防性使用抗生素预防脑膜炎的系统评价[J].中国循证医学杂志,2006,6(8):576-585.
[15] 徐明,史中华,陈光强,等.神经外科幕上手术术后颅内感染的发生率及危险因素调查[J].中华神经外科杂志,2014,30(12):1249-1252.
[16] 刘文海,阎波,刘挻,等.1100例中心静脉置管相关性感染危险因素的logistic回归分析[J].中国危重病急救医学,2008,20(8):465-468.
[17] Rehman T,Deboisblanc BP.Persistent fever in the ICU[J].Chest,2014,145(1):158-165.
[18] 朱丽.ICU重症患者中心静脉导管相关血行感染研究[D].宁夏:宁夏医科大学,2011.
[19] 张明琪,李敏,葛圣金,等.中心静脉置管相关感染影响因素分析[J].临床麻醉学杂志,2012,28(12):1164-1166.
[20] Tanner J,Norrie P,Melen K.Preoperative hair removal to reduce surgical site infection[J].Cochrane Database Syst Rev,2011,9(11):4122.
[21] Hawn MT1,Richman JS,Vick CC,et al.Timing of surgical antibiotic prophylaxis and the risk of surgical site infection[J].JAMA Surg,2013,148(7):649-57.
[22] 陈军军,吴丹,田永明.中心静脉置管前Checklist对预防中心静脉相关性血流感染的效果评价[J].中国实用护理杂志,2012,28(34):67-68.
[23] 刘鲁沂,孙艺铸,赖总善,等.中心静脉插管39例医院感染分析[J].中华医院感染学杂志,2000,10(5):354-355.
[24] Launey Y,Nesseler N,Le Cousin A,et al.Effect of a fever control protocol-based strategy on ventilator-associated pneumonia in severely brain-injured patients[J].Crit Care,2014,18(6):689.
丁建平(1988-),女,硕士在读,研究方向:急危重症护理学
颜琪,E-mail:yanqi@suda.edu.cn
R473.6,R441.3
B
10.16821/j.cnki.hsjx.2016.12.030
2015-01-03)
