血清皮质醇监测在自发性脑出血患者病情评估及预后判定中的意义
2016-12-09李红梅
李红梅
山东肥城矿业中心医院 肥城 271608
血清皮质醇监测在自发性脑出血患者病情评估及预后判定中的意义
李红梅
山东肥城矿业中心医院 肥城 271608
目的 探讨血清皮质醇监测在自发性脑出血患者病情评估及预后判定中的意义。方法 选取145例自发性脑出血患者和50例健康体检者,分别于发病后24 h(T1)、72 h(T2)、7 d(T3)、10 d(T4)和14 d(T5),采用酶联免疫吸附实验(ELISA法)检测血清总皮质醇(TC)和皮质醇结合蛋白(CBG)水平,计算血清中游离皮质醇(FC)和游离皮质醇指数(FCI)。结果 自发性脑出血患者T1时血清TC、FC和FCI均高于对照组,随后逐渐降低,T4时降至正常水平范围,T2~T5时血清CBG水平逐渐升高,差异有统计学意义(P<0.05);重型组T1~T2时血清TC、FC和FCI均高于轻型组和中型组,且中型组均高于轻型组,重型组患者T3~T5时血清TC、FC和FCI均低于轻型组和中型组,且中型组均低于轻型组,差异均有统计学意义(P<0.05);T1时,正常皮质醇组患者总体预后优于高皮质醇组和低皮质醇组,差异有统计学意义(P<0.05),T4时,正常皮质醇患者总体预后优于低皮质醇患者,差异有统计学意义(P<0.05)。结论 自发性脑出血患者早期皮质醇水平显著升高,与患者病情严重程度有关,且早期皮质醇分泌不足及后期低于正常,患者预后均较差。
自发性脑出血;皮质醇;病情;预后
自发性脑出血作为神经外科常见的危重病,占脑卒中患者的10%~20%,具有较高的病死率和致残率,严重影响人群健康[1]。近年来,随着社会经济水平的发展,该病发病率呈上升趋势,给社会和家庭带来沉重的负担[2]。自发性脑出血病因较为复杂,发病机制尚未清楚,因此,如何早期发现并准确判断患者病情对改善患者预后具有重要意义。研究表明[3],自发性脑出血作为强烈的应激源,会引起下丘脑-垂体-肾上腺轴激活,以抵抗损伤刺激。皮质醇作为重要的信息因子,在下丘脑-垂体-肾上腺轴平衡中发挥重要作用[4]。本研究拟对自发性脑出血患者发病早期血清中皮质醇变化进行分析,探讨其在患者病情评估及预后判定中的意义,以期为临床实践提供依据。
1 资料与方法
1.1 一般资料 选取2013-02—2015-02在我院住院治疗的自发性脑出血患者145例,男85例,女60例;年龄42~73(58.7±7.9)岁;就诊时格拉斯哥昏迷评分(GCS)3~12(7.3±2.5)分;有高血压史78例。所有患者均按照成人自发性脑出血处理指南标准治疗[5],均未使用糖皮质激素类药物治疗。入选标准:(1)入院时发病时间<24 h;(2)急诊颅脑CT检查显示自发性脑出血破入脑室。排除标准:(1)有其他影响预后的疾病;(2)出现由于外伤、肿瘤、血管畸形、颅内动脉瘤等所致继发性脑出血;(3)近30 d使用糖皮质激素治疗。选取同期健康体检者50例为对照组,男31例,女19例;平均年龄(59.3±8.4)岁。2组性别、年龄等差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准,所有研究对象均知情同意。
1.2 方法 依据临床神经功能缺损程度(NIHSS)评分分组:轻型组:NIHSS<10分;中型组:NIHSS评分11~20分;重型组:NIHSS评分21~40分。对照组于体检当天,自发性脑出血患者于发病后24 h(T1)、72 h(T2)、7 d(T3)、10 d(T4)和14 d(T5),分别抽取晨起空腹静脉血6 mL,离心后分离血清,保存于-20 ℃冰箱备检。应用酶联免疫吸附实验(ELISA法)检测血清总皮质醇(total cortisol,TC)和皮质醇结合蛋白(cortisol binding globulin,CBG)水平,所用试剂盒均购自上海源叶生物科技有限公司,根据TC和CBG水平计算血清中游离皮质醇(free cortisol,FC)和游离皮质醇指数(free cortisol index,FCI)[6]:FC(μmol/L)=(Z2+0.122TC)1/2-Z,Z=0.0167+0.182(CBG-TC);FCI=TC(nmol/L)/CBG(μmol/mL)。

2 结果
2.1 自发性脑出血和对照组血清皮质醇水平比较 自发性脑出血患者T1时血清TC、FC和FCI均高于对照组,随后逐渐降低,T4时降至正常水平范围,T1时血清CBG水平与对照组差异无统计学意义(P>0.05),T2~T5时逐渐升高,均与对照组比较差异有统计学意义(P<0.05)。见表1。

表1 自发性脑出血和对照组血清皮质醇各指标水平比较
注:与对照组相比,*P<0.05
2.2 不同病情患者血清皮质醇水平比较 与T1时相比,轻型组、中型组和重型组T2~T5时血清TC、FC和FCI逐渐降低,差异均有统计学意义(P<0.05);重型组T1~T2时血清TC、FC和FCI均高于轻型组和中型组,且中型组均高于轻型组,差异均有统计学意义(P<0.05),重型组T3~T5时血清TC、FC和FCI均低于轻型组和中型组,且中型组均低于轻型组,差异均有统计学意义(P<0.05)。见表2。

表2 不同脑出血量患者血清皮质醇各指标水平比较
2.3 自发性脑出血患者T1和T4时血清TC水平与预后的关系 根据T1时患者血清TC水平,参照肾上腺功能不足标准[7]将患者分为低皮质醇组:TC<414 nmol/L;正常皮质醇组:414 nmol/L
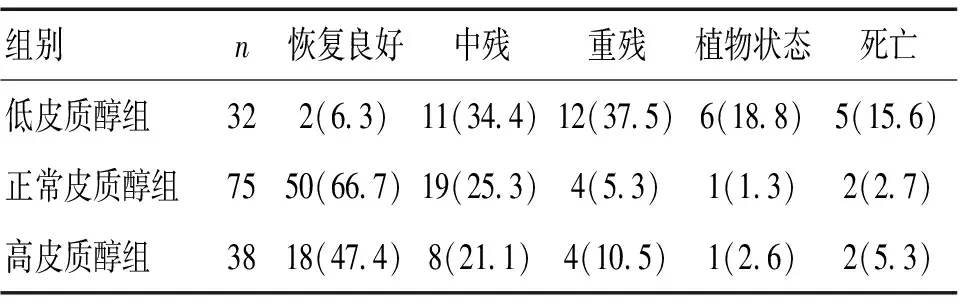
表3 T1时自发性脑出血患者TC水平与患者预后的关系 [n(%)]
以T4时TC水平将自发性脑出血患者分为低皮质醇患者(皮质醇水平<137.95 nmol/L)和正常皮质醇患者(皮质醇水平137.95~689.75 nmol/L),正常皮质醇患者中68例恢复良好,恢复良好率67.3%,低皮质醇患者中2例恢复良好,恢复良好率4.5%,正常皮质醇患者总体预后优于低皮质醇患者,差异有统计学意义(Z=37.935,P<0.05)。见表4。
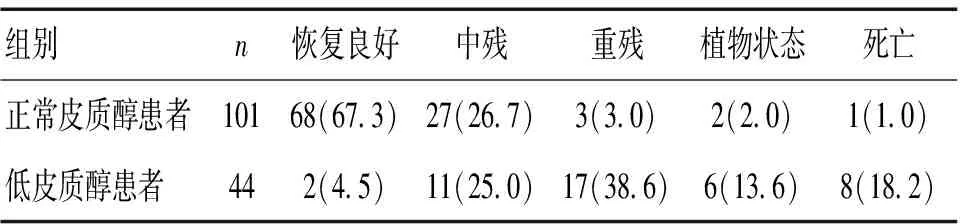
表4 T4时自发性脑出血患者TC水平与患者预后的关系 [n(%)]
3 讨论
自发性脑出血作为急性脑血管病,具有高致残率、高致死率。研究表明[8],自发性脑出血时会导致严重应激反应,引发下丘脑-垂体-肾上腺轴功能紊乱,造成免疫功能异常及抗炎失衡。研究指出[9],危重症患者会出现危重症相关类固醇分泌不足,不利于患者预后。皮质醇属于糖皮质激素的一种,不仅在稳定细胞膜、溶酶体膜及减少血脑屏障通透性中发挥重要作用,而且可抑制免疫应答反应及非特异性抑制炎性反应[10]。本研究显示,自发性脑出血患者T1时血清TC、FC和FCI均高于对照组,随后逐渐降低,T4时降至正常水平范围,说明自发性脑出血患者在发病24 h时血清TC、FC和FCI达到最大峰值,分析原因,自发性脑出血作为机体强烈的外界打击,会迅速激活下丘脑-垂体-肾上腺轴,加之肾上腺功能增强,从而使机体内皮质醇大量分泌以抵抗外界伤害性刺激。因此,皮质醇水平升高并非自发性脑出血本身的反应,而是机体应激情况下内分泌反应调控机制作用的结果[11],随着病情进展,应激刺激减弱,从而使皮质醇分泌减少而逐渐恢复正常。
本研究显示,重型组患者T1~T2时血清TC、FC和FCI均高于轻型组和中型组,重型组患者T3~T5时血清TC、FC和FCI均低于轻型组和中型组,说明重型自发性脑出血患者早期血清TC、FC和FCI水平显著升高,提示患者病情越重时,应激反应越强,从而使皮质醇大量分泌,但过于剧烈的应激反应会导致下丘脑-垂体-肾上腺轴衰竭[12],从而使重型组患者后期皮质醇分泌低于轻型组和中型组。
为进一步探讨TC与患者预后之间的关系,考虑到T1时患者应激水平最强,而T4时基本恢复正常,因此,对这两个时间点进行分析,结果显示,T1时,正常皮质醇组患者总体预后优于高皮质醇组和低皮质醇组(P<0.05),T4时,正常皮质醇患者总体预后优于低皮质醇患者(P<0.05)。说明自发性脑出血作为一种危重症,其预后与危重症相关性皮质类固醇水平是否正常密切相关,分析原因,危重症相关性皮质类固醇不足时,可导致内环境紊乱,从而使机体抗炎、免疫、代谢等功能发生障碍,不利于患者预后。
综上所述,自发性脑出血患者早期皮质醇水平显著升高,后逐渐降低,且早期皮质醇水平与患者病情严重程度有关,早期皮质醇分泌不足及后期皮质醇低于正常,患者预后均较差。
[1] Przybylowski CJ,Ding D,Starke RM,et al.Endoport-assisted surgery for the management of spontaneous intracerebral hemorrhage[J].J Clin Neurosci,2015,22(11):1 727-1 732.
[2] Wang X,Arima H,Heeley E,et al.Magnitude of blood pressure reduction and clinical outcomes in acute intracerebral hemorrhage:intensive blood pressure reduction in acute cerebral hemorrhage trial study[J].Hypertension,2015,65(5):1 026-1 032.
[3] Zetterling M,Engström BE,Hallberg L,et al.Cortisol and adrenocorticotropic hormone dynamics in the acute phaseof subarachnoid haemorrhage[J].Br J Neurosurg,2011,25(6):684-692.
[4] Genc A,Tur BS,Aytur YK,et al.Does aerobic exercise affect the hypothalamic-pituitary-adrenal hormonal response in patients with fibromyalgia syndrome?[J].J Phys Ther Sci,2015,27(7):2 225-2 231.
[5] Broderick JP,Adams HP Jr,Barsan W,et al.Guidelines for the management of spontaneous intracerebral hemorrhage:A statement for healthcare professionals from a special writing group of the Stroke Council,American Heart Association[J].Stroke,1999,30(4):905-915.
[6] Tarjányi Z,Montskó G,Kenyeres P,et al.Free and total cortisol levels are useful prognostic markers in critically ill patients:a prospective observational study[J].Eur J Endocrinol,2014,171(6):751-759.
[7] 杨彬,于思淼,王亮,等.自发性脑出血患者血清皮质醇含量变化的相关性研究[J].中华神经外科杂志,2014,30(6):596-599.
[8] Gibbison B,Lightman SL.Critical illness-related corticosteroid insufficiency in cardiogenic shock[J].Br J Anaesth,2014,112(4):756-757.
[9] 罗晓红,牛廷献,牛小娟,等.健康成人急进高原前后肾上腺及甲状腺激素水平的动态变化[J].中华内分泌代谢杂志,2014,30(11):980-984.
[10] Peckins MK,Susman EJ,Negriff S,et al.Cortisol profiles:A test for adaptive calibration of the stress response system in maltreated and nonmaltreated youth[J].Dev Psychopathol,2015,27(4 Pt 2):1 461-1 470.
[11] Zhao ZL,Chen X,Zhu H,et al.Effects of glucocorticoids on traumatic brain injury related critical illness-related corticosteroid insufficiency[J].Chin Med J(Engl),2013,126(19):3 754-3 761.
[12] Yang Y,Liu L,Jiang D,et al.Critical illness-related corticosteroid insufficiency after multiple traumas:a multicenter,prospective cohort study[J].J Trauma Acute Care Surg,2014,76(6):1 390-1 396.
(收稿2016-04-02)
R743.34
A
1673-5110(2016)23-0041-03
