一期后路结核病灶清除、椎体间支撑植骨及矫形内固定治疗胸腰椎结核
2016-12-05蒲小兵
蒲小兵,康 洁,周 强,夏 虹
临床研究
一期后路结核病灶清除、椎体间支撑植骨及矫形内固定治疗胸腰椎结核
蒲小兵,康 洁,周 强,夏 虹
目的探讨一期后路结核病灶清除、椎体间支撑植骨及矫形加压内固定治疗胸腰椎结核的临床疗效。方法回顾性分析2004年1月至2010年3月广州军区广州总医院采用后路病灶清除、椎体间支撑植骨及矫形加压内固定手术治疗的25例胸腰椎结核患者的临床资料。评价指标包括手术时间、术中出血量、住院时间、术前及末次随访美国脊髓损伤学会(ASIA)分级、手术前后及随访时Cobb角、围手术期并发症、骨性融合及结核复发情况。结果手术时间240~440 min,平均手术时间390 min;术中出血量200~1 600 mL,平均术中出血量858 mL;住院时间14~25 d,平均住院时间18 d。患者获得12~62个月随访,平均随访时间25.2个月。1例术后1年半时结核复发、内固定断裂,再次行手术及抗结核治疗后痊愈;其余病例均骨性愈合。术前10例神经功能障碍患者ASIA分级均为D级,末次随访时均恢复至E级;12例后凸畸形患者术前Cobb角(24±13)°,术后1周恢复至(8±5)°,末次随访时达(12±7)°,手术前后比较,差异有统计学意义(P<0.05)。结论一期后路结核病灶清除、椎体间支撑植骨及矫形加压内固定治疗胸腰椎结核具有病灶清除彻底、术后畸形矫正满意、骨性融合率高等特点,是治疗胸腰椎结核的一种可供选择的术式。
胸椎;腰椎;结核,脊柱;清创术;骨移植;内固定器;脊柱融合术
脊柱结核是最常见的肺外结核,约占骨与关节结核的1/3~1/2,多发于胸椎和腰椎,病情严重者可导致神经功能障碍、后凸畸形甚至截瘫[1]。目前大多数研究认为,在有效使用抗结核药物化疗的基础上,配合早期积极的结核病灶清除及内固定手术,可以有效控制病情,重建脊柱稳定,缩短治疗周期,降低伤残发生率,提高患者的生活质量[2-3]。
目前胸腰椎结核的常规手术方法是前路经胸腔、腹腔或胸膜外、腹膜后入路行病灶清除、植骨融合及内固定术,疗效确切。诊断工具和技术的发展,如MRI、CT引导下活检、PCR等,使胸腰椎结核的早期诊断成为可能;而脊柱内固定系统的研发,特别是椎弓根螺钉系统的出现,提高了脊柱融合率,显著提升了脊柱结核的外科治疗效果[4]。但对于后路结核病灶清除内固定治疗胸腰椎结核的安全性,目前仍存在争议[5-6]。本研究总结后路结核病灶清除、椎体间植骨及矫形内固定治疗胸腰椎结核的临床效果,现报道如下。
1 资料与方法
1.1一般资料
2004年1月至2010年3月广州军区广州总医院采用后路病灶清除、椎体间植骨及矫形内固定手术(伴或不伴前路小切口脓肿引流术)治疗胸腰椎结核(T4~S1)患者30例,其中符合以下入选标准的25例。入选标准:①年龄>14岁;②由同一术者手术;③随访时间1年以上。25例患者中男11例,女14例,年龄14~76岁,平均年龄37.7岁。所有病例均因腰背疼痛症状入院,症状持续时间0.5~72.0个月,平均16.0个月。其中23例有椎旁冷脓肿形成、4例有窦道形成,合并肺结核10例,合并膝关节、髋关节、骶髂关节结核各1例。胸椎病变8例、胸腰椎病变10例、腰骶椎病变7例。伴神经功能障碍10例,美国脊髓损伤学会(American Spinal Injury Association,ASIA)评分[7]均为D级;后凸畸形12例。所有患者术前经X线片、CT及MRI检查证实为胸腰椎结核,主要表现为结核病灶破坏、椎体高度丢失或者椎间隙变窄、消失。
1.2术前准备
术前常规应用五联或四联抗结核治疗:口服或静滴异烟肼300 mg,口服利福平450 mg、吡嗪酰胺450 mg、乙胺丁醇750 mg,肌注硫酸链霉素75 U,以上药物均为每日1次。合并有窦道形成并感染者可加用左氧氟沙星口服或静滴。术前常规抗结核治疗至少2周,行血常规、肝肾功能、凝血四项、尿常规、结核抗体、血沉及心电图、B超等检查,排除手术禁忌证。肺功能差者行肺功能恢复训练,低蛋白及贫血者予输血及人血白蛋白处理。待贫血改善、营养状态恢复、肝肾功能基本正常后再行手术。
1.3手术方法
患者全身麻醉,取俯卧位,术前C型臂X线机透视定位,以病变椎体为中心沿棘突行后正中切口,沿棘突椎板及横突剥离并牵开两侧肌肉,切除病灶区两侧椎间小关节,切除单侧椎弓根,必要时切除双侧椎弓根,显露病灶区。经脊柱侧方清除前柱以及周围的结核病灶(包括脓液、结核肉芽组织、死骨及坏死椎间盘组织),生理盐水500~1 000 mL冲洗病灶,300~500 mL双氧水浸泡、冲洗10~15 min,最后用1 000 mL生理盐水冲洗病灶及术区。切除病灶区上下椎体的软骨终板或修整椎体骨面,便于植骨。于病灶区上下椎骨植入椎弓根螺钉。安装连接棒,撑开椎间隙,测量病灶区上下两椎体间距离,取相应长度的钛网或异体管状骨,以骨颗粒充填,然后将钛网或异体管状骨经侧方植入椎体间,C型臂X线机透视证实位置正确后行椎体间加压固定。如脊柱后凸畸形矫正困难,则对病椎行部分或全椎板及棘突切除;如病灶区脊柱存在侧凸畸形,则调整钉棒对畸形进行固定矫正。然后在两固定棒间加用横连接。如后方椎板结构完整,则行椎板棘突间植骨。分别在两侧术区各放置一根引流管,彻底止血后逐层关闭伤口。
1.4术后处理
观察患者血压、呼吸、脉搏等生命体征变化,双下肢运动感觉状况及引流量变化。1周内于床上行四肢功能锻炼,复查X线片以了解矫形及内固定情况。待术后5~10 d无引流液后拔除引流,7~10 d佩戴支具下床活动。所有病例术后均行抗生素治疗5~7 d,并按术前方案正规使用抗痨药物。密切观察病情,建议每月门诊复查肝功、血沉,了解药物副反应发生情况,一般在1个月后撤除链霉素(其应用最长时间不超过3个月,以免发生听神经功能障碍),4药联合应用12~18个月;撤除乙胺丁醇或吡嗪酰胺,3药联合应用4~6个月。术后1、3、6个月,1、1.5年复查X线片,了解骨性愈合情况及有无内固定松动、断裂。1年左右视患者经济情况复查三维CT重建结果,对术后仍有神经功能障碍者复查MRI,了解脊髓及神经根恢复情况。
1.5评价标准
采用ASIA脊髓损伤分级标准评价患者术前脊髓损伤情况,以及术后、末次随访时脊髓功能恢复情况,记录患者手术时间、术中出血量、住院时间、围手术期并发症;应用Moon植骨融合标准评价术后骨性愈合情况(融合标准:影像学上无矫正角度丢失、植骨块和植骨床的吸收,骨重塑明显,移植骨增生肥大)[8];对伴脊柱后凸畸形的12例患者,应用脊柱后凸角度Cobb角测量标准评价术前、术后1周及末次随访时的脊柱后凸畸形角度[9]。
1.6统计学方法
采用SPSS 13.0统计学软件进行统计学分析,计量资料以均数±标准差(±s)表示,多组比较采用重复测量的单因素方差分析,组间两两比较采用LSD-t检验,以P<0.05为差异有统计学意义。
2 结果
术程顺利,术中均无严重并发症。手术时间240~440 min,平均手术时间390 min;术中出血量200~1 600 mL,平均术中出血量858 mL;住院时间14~25 d,平均住院时间18 d。患者获得12~62个月随访,平均随访时间25.2个月。1例术后1年半时结核复发、内固定断裂,再次行手术及抗结核治疗后痊愈;其余病例均骨性愈合。术前10例神经功能障碍患者ASIA分级均为D级,末次随访时均恢复至E级;12例后凸畸形患者术前Cobb角(24±13)°,术后1周复查恢复至(8±5)°,末次随访为(12±7)°,手术前后比较,差异有统计学意义(F=10.272,P=0.000,图1)。典型病例见图2。

图1 伴有脊柱畸形的脊柱结核患者手术前后Cobb角变化趋势图
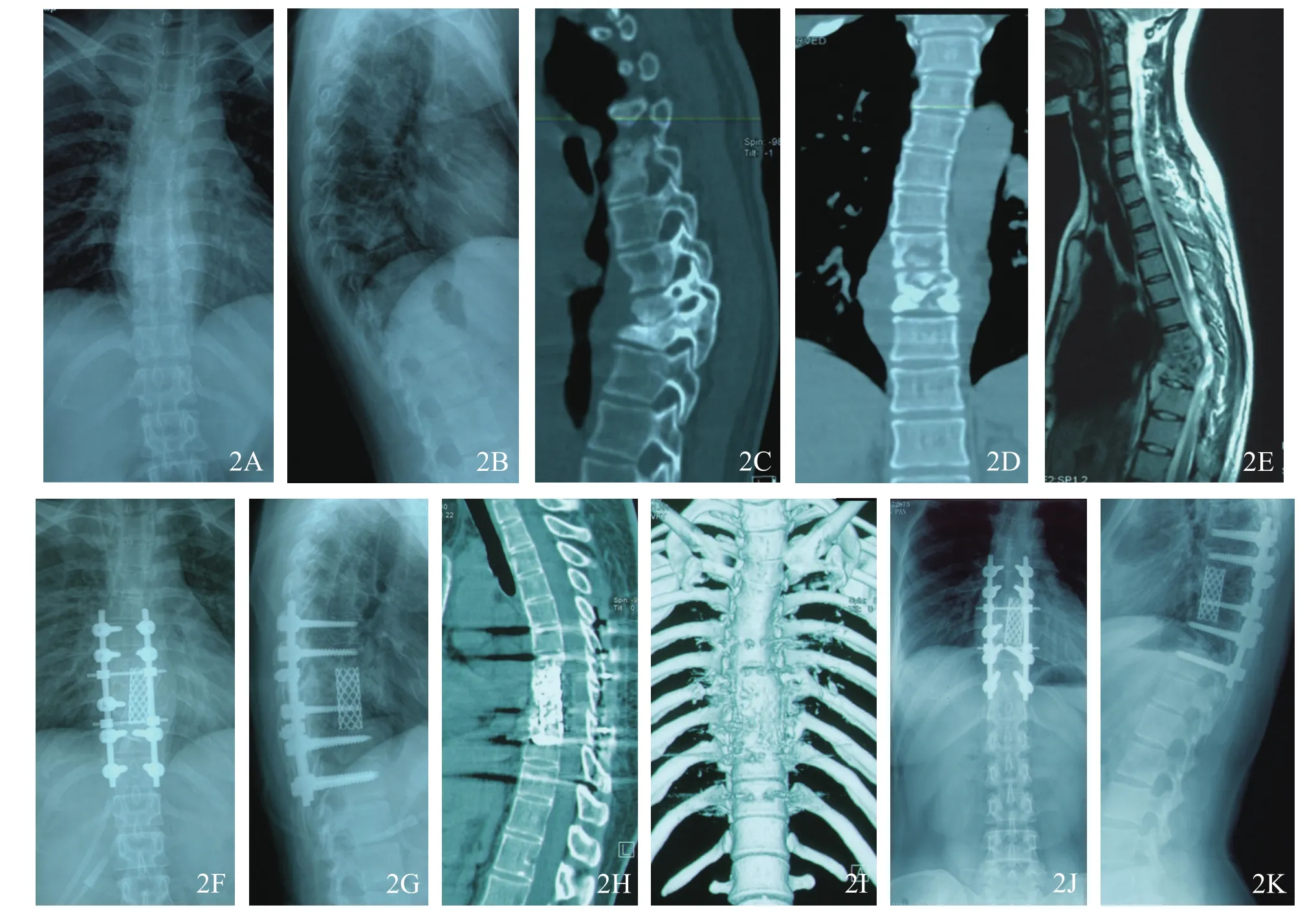
图2 一期后路结核病灶清除、椎体间支撑植骨及矫形内固定治疗胸椎结核手术前后影像学图片(女,28岁,主诉胸背部疼痛,无神经功能障碍)2A~2E术前X线片、三维CT及MRI检查示T7~T9椎体结核伴椎旁脓肿,Cobb角30.5°2F~2K术后18个月X线片及三维CT检查示植骨区有连续骨痂长入,骨性愈合,Cobb角为14.6°(术后1周矫正至正常6.9°)
3 讨论
对于脊柱结核患者而言,外科治疗的主要目的是清除无血运、坏死的病变组织,恢复局部组织血供,提高组织修复能力,解除脊髓压迫,矫正后凸畸形或阻止其进一步发展,重建脊柱稳定性,使患者尽早恢复日常生活与工作。
目前治疗胸腰椎结核的手术方式主要有前路病灶清除、植骨融合内固定,以及后路病灶清除、植骨融合内固定。前侧入路主要包括经胸腔入路,胸膜外、胸膜后入路及经腹腔入路等。由于脊柱结核病灶大多发生于椎体前缘,故从前侧入路可以充分暴露病灶,直视下进行病灶清除、植骨与内固定。Hodgson和Stock[10]采用前路减压加自体骨移植治疗脊柱结核,94%的患者获得完全康复,但术后随访发现该术式并不能阻止患者畸形矫正的丢失。部分学者还认为前路手术太过于激进[11],其中的胸膜外、腹膜后入路往往需切除部分肋骨及肋间神经血管,造成局部肋间肌肉支去神经支配,患者术后局部感觉减退;而经胸腔或腹腔术式常需专科医师的配合,对胸腔内或腹腔内脏器干扰也较大,进一步加重了手术创伤。另外,一期前路手术不能很好地解决多节段病变的胸腰椎结核,因此有学者提出前后路联合手术,即前路病灶清除+后路固定术[12],但此方式增加了手术操作难度,术中需变换体位,延长了手术时间,加重了手术创伤。
鉴于前路手术的不足,部分学者尝试从后路进行病灶清除、植骨融合内固定术。Garst[13]采用无内固定物的后路融合术代替前路椎间融合术治疗脊柱结核,术后卧床时间较长,患者存在融合率低及融合失败的风险;Güven等[11]采用后路内固定手术治疗早期脊柱结核,在获得良好的术后脊柱稳定性的同时,还可预防后凸畸形,但病例仅限于单节段脊柱结核,且作者还认为内固定应置于远离病灶中心的位置;Lee等[14]报道经椎弓根螺钉固定系统治疗脊柱骨质破坏轻微的胸腰椎结核患者,认为该系统可提供快速牢靠的固定效果,并可预防迟发性成角畸形,但手术仅限于椎体塌陷<50%、轻度后凸畸形(<30°)的病例。结合临床实践,我们认为,与前路手术相比,后路手术治疗脊柱结核具有以下优势:①椎弓根螺钉内固定系统解决了结核病变椎体的稳定性问题;②显露方法相对简单,不会对胸腔或腹腔脏器造成干扰,手术切口也相对美观;③对受压脊髓可直接减压,适用于多节段脊柱结核;④合并重度后凸畸形的患者其前中柱结构往往被严重破坏,后柱关节突关节等因结构长期畸形及失用而发生融合,前侧入路无法达到松解后柱结构的目的,而如果选择后路手术,既可完成对后柱结构的直接松解,又可进行椎体间支撑植骨及加压,以此重建前柱结构,但需要强调的是,对于合并腰大肌脓肿或髂窝脓肿的病例,建议采取前路小切口脓肿引流术。
诸多研究结果显示,内固定应用于脊柱结核的治疗是安全有效的,可重建脊柱稳定性,减少结核复发,提高结核的治愈率[15-17]。特别是椎弓根螺钉系统,由于其特殊的三柱固定,配合前中柱支撑固定,脊柱稳定性在术后获得即刻恢复,明显减少脊柱后凸畸形的发生,患者术后1周即可下地进行功能锻炼,无需长期卧床,有利于肢体康复,多数患者术后2周即可出院。Benli等[18]报告8例单纯行前路清创植骨融合的脊柱结核患者,术后平均后凸畸形矫正率为8.6%,随访时平均丢失23.6°;而11例同时行后路内固定的患者,术后平均后凸畸形矫正率为76.8%,随访时平均仅丢失2.5°。朱勇等[19]对24例合并后凸畸形的脊柱结核患者行内固定治疗,后凸角由术前平均34.17°矫正至术后的l0.45°,矫正率69.4%,末次随访时平均丢失3.2°。本研究中12例伴有后凸畸形的患者椎弓根螺钉内固定术后平均Cobb角由24.4°矫正至8.1°,末次随访时为12.4°,也从一个侧面证实,椎弓根螺钉矫形内固定既可矫正胸腰椎结核患者的后凸脊柱畸形,又可防止Cobb角的丢失,从而提高手术治疗的成功率。
结核病的发生发展是一个缓慢的过程,脊髓对缓慢进展的椎体结核所带来的压迫具有明显的耐受性,甚至有文献报道椎管侵犯达76%时,患者仍无神经功能症状[3]。而对于合并有神经功能障碍的患者,因其属于液性压迫,因此脊髓减压后神经功能恢复均较理想。本组10例伴有轻度神经功能障碍的患者,术中实施彻底的脊髓减压,术后予以神经营养支持及有效的抗痨治疗,末次随访时神经功能均获得完全恢复。
需要指出的是,与前路手术相比,后路手术对术野的显露并不充分,有时需采用潜行病灶清除,这就要求术者对局部解剖的准确认识以及对手术操作技巧的熟练掌握;此外,椎体破坏严重,与脊柱前缘大血管界限不清的情况亦应被列为后路手术的禁忌证,以避免对椎前血管的损伤。总之,对于胸腰椎结核的手术治疗,术者应根据患者的具体病情以及术者对手术的熟练程度来选择合适的术式,从目前我们的随访结果来看,一期后路结核病灶清除、椎体间支撑植骨及矫形内固定可作为治疗胸腰椎结核的一种术式选择。
[1]Canale ST,Beaty JH.坎贝尔骨科手术学[M].王岩,主译.12版.北京:人民军医出版社,2013.
[2]Varatharajah S,Charles YP,Buy X,et al.Update on the surgical management of Pott's disease[J].Orthop Traumatol Surg Res,2014,100(2):229-235.
[3]Zaveri GR,Mehta SS.Surgical treatment of lumbar tuberculous spondylodiscitis by transforaminal lumbar interbody fusion(TLIF)and posterior instrumentation[J].J Spinal Disord Tech,2009,22(4):257-262.
[4]Tang MX,Zhang HQ,Wang YX,et al.Treatment of spinal tuberculosis by debridement,interbody fusion and internal fixation via posterior approach only[J].Orthop Surg,2016,8 (1):89-93.
[5]Jain AK.Tuberculosis of the spine:a fresh look at an old disease[J].J Bone Joint Surg Br,2010,92(7):905-913.
[6]Tuli SM.Tuberculosis of the spine:a historical review[J]. Clin Orthop Relat Res,2007(460):29-38.
[7]Baranowski P.Application of the international standards for the neurological and functional classification of spinal cord injuries(the ASIA scale)[J].Ortop Traumatol Rehabil,2000, 2(1):31-34.
[8]Moon MS,Woo YK,Lee KS,et al.Posterior instrumentation and anterior interbody fusion for tuberculous kyphosis of dorsal and lumbar spines[J].Spine,1995,20(17):1910-1916. [9]Carman DL,Browne RH,Birch JG.Measurement of scoliosis and kyphosis radiographs:intraobserver and interobserver variation[J].J Bone Joint Surg Am,1990,72(3):328-333.
[10]Hodgson AR,Stock FE.Anterior spinal fusion:a preliminary communication on the radical treatment of Pott's disease and Pott's paraplegia:1956[J].Clin Orthop Relat Res,1994(300): 16-23.
[11]Güven O,Kumano K,Yalcin S,et al.A single stage posterior approach and rigid fixation for preventing kyphosis in the treatment of spinal tuberculosis[J].Spine,1994,19(9): 1039-1043.
[12]冯大雄,康建平,侯宗亮.前后路联合手术治疗腰骶段脊柱结核[J].中国修复重建外科杂志,2008,22(4):408-410.
[13]Garst RJ.Tuberculosis of the spine:a review of 236 operated cases in an underdeveloped region from 1954 to 1964[J].J Spinal Disord,1992,5(3):286-300.
[14]Lee SH,Sung JK,Park YM.Single-stage transpedicular decompression and posterior instrumentation in treatment of thoracicandthoracolumbarspinaltuberculosis:a retrospective case series[J].J Spinal Disord Tech,2006,19 (8):595-602.
[15]Sudprasert W,Choovongkomol K,piyapromdee U,et al. Impactonneurologicalrecoveryoftransforaminal debridementandinterbodyfusionversustranspedicular decompressionincombinationwithpediclescrew instrumentationfortreatingthoracicandlumbarspinal tuberculosis[J].Asian Spine J,2016,10(3):543-552.
[16]杨学军,霍洪军,肖宇龙,等.胸腰椎结核一期病灶清除重建脊柱前中柱功能[J].中国修复重建外科杂志,2010,24(1): 37-40.
[17]ParkDW,SohnJW,KimEH,eta1.Outcomeand management of spinal tuberculosis according to the severity of disease:a retrospective study of 137 adult patients at Korean teaching hospitals[J].Spine,2007,32(4):El30-E135.
[18]Benli IT,Kis M,Akalin S,et al.The results of anterior radical debridement and anterior instrumentation in Pott's disease and comparison with other surgical techniques[J]. Kobe J Med Sci,2000,46(1-2):39-68.
[19]朱勇,赵宏,邱贵兴,等.内固定应用于脊柱结核治疗的安全性探讨[J].中华骨科杂志,2009,29(7):634-638.
(本文编辑:白朝晖)
One-stage posterior debridement,interbody grafting and internal fixation in the treatment of thoracolumbar tuberculosis
PU Xiaobing*,KANG Jie,ZHOU Qiang,XIA Hong.*Hospital of Orthopaedics,Guangzhou General Hospital of Guangzhou Military Command,Institute of Traumatic Orthopaedics of PLA,Key Laboratory of Trauma&Tissue Repair of Tropical Area of PLA,Guangzhou,Guangdong 510010,China
Objective To investigate the clinical outcome of one-stage posterior debridement,interbody grafting and internal fixation for thoracolumbar tuberculosis.Methods Clinical data of 25 patients with thoracolumbar tuberculosis,treated from January 2004 to March 2010 in Guangzhou General Hospital ofGuangzhou Military Command,were analyzed retrospectively.All patients underwent one-stage posterior debridement,interbody grafting and internal fixation.Operation time,intraoperative estimate blood loss,hospital stay,American Spinal Injury Association(ASIA)grading and Cobb angle before and after surgery,bony fusion, tuberculosis recurrence and perioperative complications were evaluated.Results The average operation time was 390 min(240-440 mL),the average intraoperative estimate blood loss was 858 mL(200-1 600 mL),the average hospital stay was 18 d(14-25 d).All patients were followed up for 12 to 62 months with the average of 25.2 months.During the follow-up,recurrence of tuberculosis and internal fixation breakage was found in one case, and then was cured by secondary posterior debridement,internal fixation and anti-tuberculosis treatment.The remains of cases had the evidences of solid bony fusion.For 10 patients with neurological deficit,spinal cord function all improved from preoperative ASIA grade D to postoperative ASIA grade E.For 12 patients with kyphosis,Cobb angle decreased from(24±13)°preoperatively to(8±5)°one week after the surgery,and was (12±7)°at the final follow-up,the differences between preoperation and postoperation had statistical significance(P<0.05).Conclusion One-stage posterior debridement,interbody bone grafting and instrumentation is an alternative choice for thoracolumbar tuberculosis because it could obtain satisfactory deformity correction effect with thorough debridement and high bony fusion rate.
Thoracic vertebrae;Lumbar vertebrae;Tuberculosis,spinal;Debridement;Bone transplantation; Internal fixators;Spinal fusion
R529.23,R687.3
A
1674-666X(2016)05-281-06
10.3969/j.issn.1674-666X.2016.05.004
510010广州军区广州总医院骨科医院全军创伤骨科研究所全军热区创伤救治与组织修复重点实验室(蒲小兵,夏虹);510318广州,解放军第421医院护理部(康洁);400038重庆,第三军医大学附属第一医院骨科(周强)
E-mail:metalli@126.com
(2016-07-11;
2016-08-23)
