超声检查与磁共振在植入性凶险型前置胎盘中的诊断价值
2016-11-19谷豫鸣魏俊熊常君等
谷豫鸣 魏俊 熊常君 等


[摘要] 目的 比較分析超声检查与磁共振(MRI)在植入性凶险型前置胎盘(PPP)诊断中的应用价值。 方法 选择2011年1月~2014年12月因临床疑诊植入性PPP在重庆市北碚区妇幼保健院和重庆市妇幼保健院住院的31例孕妇为研究对象。采用自身对照法,所有患者均予以超声检查及MRI检查诊断,并随访手术-病理检查结果。以手术病理结果为金标准,评价并比较超声检查与MRI检查对植入性PPP的诊断效能。 结果 在31例拟诊为植入性PPP孕妇中,8例经手术-病检确诊为非植入性PPP,23例为植入性PPP,其中粘连性8例,植入性12例,穿透性3例。MRI诊断植入性PPP的敏感度、特异度、准确率分别为87.50%、71.42%、83.87%,略高于超声检查(83.33%、57.14%、77.42%),但是两种检查比较差异均无统计学意义(P > 0.05)。 结论 超声检查诊断植入性PPP的敏感度、特异度、准确率与MRI接近,且重复性更好,价格更便宜,可作诊断的首选方法,而MRI可作为诊断的辅助手段,弥补超声检查的不足。
[关键词] 超声检查;磁共振;胎盘植入;凶险型前置胎盘
[中图分类号] R445 [文献标识码] A [文章编号] 1673-7210(2016)02(a)-0105-04
Diagnostic value of ultrasonography and magnetic resonance imaging in implanted pernicious placenta previa
GU Yuming1 WEI Jun2 XIONG Changjun1 ZHOU Ling1 TIAN Chunyan1
1.Department of Ultrasound, Beibei District Maternity and Child Care Centers of Chongqing, Chongqing 400700, China; 2.Department of Ultrasound, Chongqing Health Center for Women and Children, Chongqing 400013, China
[Abstract] Objective To compare and analyze the value of ultrasonography and magnetic resonance imaging (MRI) in diagnosis of implanted pernicious placenta previa (PPP). Methods From January 2011 and December 2014, 31 cases of pregnant women suspected with implanted PPP were chosen as the research objects, who were hospitalized in the Beibei District Maternity and Child Care Centers of Chongqing and Chongqing Health Center for Women and Children. By using self-controled method, all patients were given ultrasonography and MRI examination and follow-up the clinical results. According to operation-pathological findings, the efficacy of ultrasonography and MRI in diagnosis of PPP was evaluated and compared. Results Among 31 patients who were suspected with implanted PPP, 23 cases were confirmed as implanted PPP by operation and pathology, including 8 cases of adhesive type, 12 cases of implanting type, 3 cases of penetrating type; and the other 8 cases were diagnosed with non-implanted PPP. The sensitivity, specificity and accuracy of MRI (87.50%, 71.42%, 83.87%) in diagnosis of implanted PPP were higher than that of ultrasonography (83.33%, 57.14%, 77.42%), there were no statistically significant differences between the two methods (P > 0.05). Conclusion The sensitivity, specificity and accuracy of the diagnosis of PPP are close to MRI, and the repeatability is better and the price is lower, and it can be used as the preferred method for diagnosis, and MRI can be used as an auxiliary tool to make up for the deficiency of ultrasonography.
[Key words] Ultrasonography; Magnetic resonance imaging; Placenta implantation; Pernicious placenta previa
凶险型前置胎盘(pernicious placenta previa,PPP)是指曾有剖宫产史,此次妊娠为前置胎盘,且胎盘附着于原子宫切口瘢痕处。PPP伴发胎盘植入的风险较高,合并植入者亦称植入性PPP[1]。根据植人程度,植入性PPP可分为[2]:①粘连性胎盘,指胎盘直接附着于子宫肌层;②植入性胎盘,指绒毛侵入部分子宫肌层;③穿透性胎盘,指绒毛侵入子宫肌壁直达浆膜层。近年来,随着剖宫产率的增高,植入性PPP的发生率也相应上升。植入性PPP出血凶险,常导致休克、弥散性血管内凝血等严重并发症,若处理不当,会严重威胁母胎生命安全,因此早期确诊并术中正确处理非常必要。目前,产前诊断植入性PPP方法常用的有超声检查、核磁共振(magnetic resonance imaging,MRI)检查及血清标志物检测等。血清标志物影响因素多,特异性不强,因此,超声检查、MRI检查最为常用。为了进一步了解两种检查方法对植入性PPP产前诊断意义,本研究回顾性分析31例产前临床疑诊植入性PPP的超声检查、MRI检查及手术病理资料,比较两种方法对PPP的诊断效能。
1 资料与方法
1.1 一般资料
选择2011年1月~2014年12月在重庆北碚区妇幼保健院(重庆市妇幼保健院)就诊,临床疑诊植入性PPP的31例孕妇为研究对象。入选标准[3]:①孕龄≥28周;②有剖宫产史;③此次妊娠为前置胎盘;④胎盘附着于子宫下段前壁切口瘢痕处;⑤无妊娠期高血压病、妊娠期糖尿病等孕期合并症。年龄23~39岁,平均(28.68±3.25)岁,孕龄29~38周,平均(31.56±3.27)周。患者均有1~3次剖宫产病史,其中9例患者还有1~2次人工流产史,5例有药物流产病史。采用自身对照法,所有患者均在产前行超声及MRI检查诊断,最终给予手术-病理检查以明确诊断。
1.2 仪器与方法
1.2.1 超声检查 采用GE 730 Expert或GE E8彩色多普勒超声诊断仪,经腹探头频率3.5~5.0 MHz,经阴道探头频率5.0~7.5 MHz。孕妇取仰卧位,先常规经腹检查胎儿及附属物,重点观察胎盘附着位置、厚度、内部回声,胎盘后方与子宫肌壁间的关系,测量子宫下段肌层厚度,同时扫查膀胱后壁是否连续光整,观察膀胱后壁与子宫前壁的关系。应用彩色多普勒血流显像(CDFI)观察胎盘实质内及胎盘后方血流。
1.2.2 MRI检查 采用Siemens Avanto 1.5T MRI扫描仪。孕妇取侧卧位或仰卧位姿势,足部先进。在孕妇盆腔冠状面定位像的基础上行盆腔矢状位、冠状位、横断位扫描。采集次数1~2次。
使用6通道体部相控阵线圈,应用sense技术,T1WI序列使用的是梯度回波;T2WI序列使用的是快速自旋回波;层厚5 mm,层距5 mm,矩阵面积(256×256),梯度场参数为40 mT/m,切换频率每秒150 T/m。
1.3 PPP并发胎盘植入的诊断标准
PPP诊断标准:有剖宫产史,本次妊娠为前置胎盘,且原子宫切口瘢痕被胎盘覆盖。胎盘植入诊断标准:胎盘增厚,产后徒手取出胎盘困难;胎盘内有多个形态大小不一的“胎盘陷窝”,出血无法控制;组织病检显示子宫平滑肌内可见绒毛组织[4]。
1.4 診断效能评价
以手术病理结果为金标准,计算超声检查与MRI检查诊断植入性PPP的敏感度、特异度及准确率。敏感性=真阳性例数/(真阳性例数+假阳性例数);特异性=真阴性例数/(真阴性例数+假阴性例数),即真阴性率;准确性=(真阳性例数+真阴性例数)/总病例数。
1.5 统计学方法
采用SPSS 16.0统计学软件进行数据分析,计量资料数据用均数±标准差(x±s)表示,两组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验,以P < 0.05为差异有统计学意义。
2 结果
2.1 手术-病理检查结果
在31例拟诊为植入性PPP中,经手术-病检确诊非植入性PPP(阴性)8例;植入性PPP(阳性)23例,包括:粘连性8例,植入性12例,穿透性3例。
2.2 超声检查、MRI检查结果与手术-病理检查结果的比较
超声检查提示:植入性24例(其中4例经手术-病检诊断为非植入性),阴性7例(其中3例经手术-病检诊断为植入性),即漏诊3例,误诊4例。MRI检查提示:植入性24例(其中3例经手术-病检诊断为非植入性),阴性7例(其中2例经手术-病检诊断为植入性),即漏诊2例,误诊3例。MRI诊断植入性PPP的敏感度、特异度、准确率分别为87.50%、71.42%、83.87%,均高于超声检查(83.33%、57.14%、77.42%),但两种检查方法比较差异无统计学意义(均P > 0.05)。见表1、2。
表1 植入性凶险型前置胎盘超声检查诊断情况(例)
表2 植入性凶险型前置胎盘MRI检查诊断情况(例)
2.3 植入性PPP的影像学表现
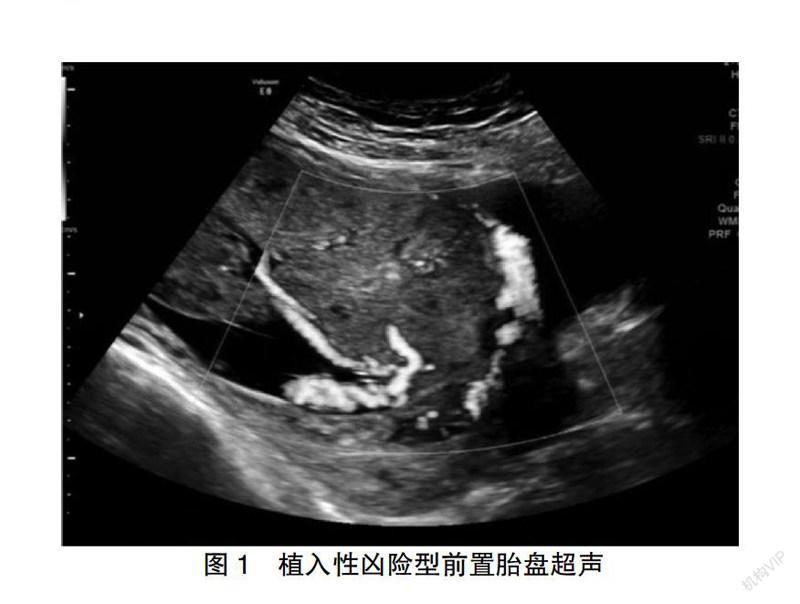
2.3.1 23例植入性PPP的超声声像图特点 ①前置胎盘覆盖子宫前壁原剖宫产切口;②胎盘下肌层局部变菲薄甚至消失,共23例(100.00%),此为植入性PPP的诊断最灵敏征;③胎盘实质内血窦形成,共15例(65.22%),胎盘内可见大小不等、形态不一的无回声暗区,部分暗区内可见细密滚动的云雾样回声;④胎盘后间隙消失,共18例(78.26%),胎盘植入时由子宫蜕膜基底层的血管扩张形成的无回声区消失;⑤胎盘组织浸润累及膀胱壁,共2例(8.70%),表现为与子宫相邻的膀胱浆膜层消失;⑥胎盘植入处肌壁血管异常丰富,共15例(65.22%),胎盘植入处弓形动脉及宫旁血管扩张形成超声可见的丰富血流信号,呈“涡旋样”。见图1。
图1 植入性凶险型前置胎盘超声
2.3.2 植入性PPP的MRI影像特点 ①前置胎盘覆盖子宫前壁原剖宫产切口;②若出现“子宫变形和/或异常凸起”“胎盘信号不均匀”“T2WI胎盘内出现暗条带”“胎盘后缘与子宫肌层分界不清”“胎盘内出血、胎盘下血管增多”“胎盘下肌层变薄或消失”,则提示伴发胎盘植入;③若出现“膀胱壁隆起或胎盘样信号向盆腔器官入侵”则提示为穿透性植入。见图2。
图2 植入性凶险型前置胎盘MRI
3 讨论
植入性PPP病因不明,可能与剖宫产手术损伤子宫内膜导致底蜕膜部分或完全性缺乏有关[5]。一方面,胎盘为获得足够的营养,面积扩张延伸至子宫下段,甚至宫颈内口,形成前置胎盘[6];另一方面,因前置胎盘附着于子宫下段切口处内膜薄弱处,瘢痕愈合不良,导致胎盘绒毛容易侵入肌层甚至达到浆膜层,形成胎盘植入[7]。子宫切口瘢痕形成和内膜损伤随着剖宫产次数的增加而加重,相应地合并植入的比率也进一步增加。据报道[8]正常子宫胎盘植入的发生率约为0.05%,但瘢痕子宫胎盘植入的发生率可上升至9.0%,若PPP患者有3~4次剖宫产史,其伴发胎盘植入的发生率甚至可高达67%。植入性PPP属于产科的危急重症,其是产前、产后出血的主要原因,极易导致产科严重出血、凝血功能異常、子宫切除困难、膀胱和肠道损失,甚至死亡,严重威胁孕产妇的生命健康安全,产前及时准确的诊断,对于孕妇和胎儿的预后都具有非常重要的临床意义。
超声检查是目前诊断植入性PPP的最常用的方法[9]。植入性PPP在声图像表现上具有特征性,因此诊断较为容易。在妊娠28周后,只要发现前置胎盘附着于子宫下段剖宫产瘢痕处即可诊断PPP,若同时伴有“实质内腔隙血流形成”“胎盘和肌层分界不清”“子宫肌层变薄”“膀胱和子宫肌层间分界不清”等异常征象,则高度提示为PPP伴有胎盘植入[10]。在本组资料中,超声检查诊断植入性PPP的敏感性、特异性及准确性分别为83.33%、57.14%、77.42%,这表明超声检查对植入性PPP的诊断具有较大的价值。但是,在本组资料中超声检查也漏诊3例、误诊4例,究其原因主要在于:其一是超声成像受胎儿及耻骨联合的遮挡、孕妇肥胖腹壁脂肪厚、后壁胎盘等多种因素的影响,往往不能良好显示胎盘的全貌[11];其二在于超声检查受检查者经验以及操作手法影响,不同年资的医师对疾病的认识不同,可能出现诊断差异[12]。为了减少漏误诊率,本研究首先是对疑诊植入性PPP的病例进行两人以上会诊,且会诊医师至少必须有一名经验丰富的高级职称以上的医师;然后对所有超声诊断PPP病例均采用经腹与经阴道彩超联合检查,尤其是对子宫前壁下段进行仔细观察,必要时结合三维能量多普勒超声观察胎盘与子宫肌层间血流穿透情况[13]。
近年来,产科学开始应用MRI检查来诊断植入性PPP。相对于超声检查,MRI具有良好的软组织分辨能力,能使绒毛膜和底蜕膜、胎盘和子宫肌层形成鲜明对比,能为PPP是否伴发胎盘植入及其植入深浅、范围等情况的判断提供非常有价值的信息[14]。PPP若出现“子宫变形和/或异常凸起”“胎盘信号不均匀”“T2WI胎盘内出现暗条带”“后缘与子宫肌层分界不清”“胎盘内出血、胎盘下血管增多”“胎盘下肌层变薄或消失”,则提示伴发胎盘植入,若出现“膀胱壁隆起或胎盘样信号向盆腔器官入侵”则提示为胎盘穿透性植入[15-16]。另外,由于MRI能多平面、多方位成像,视野大,且成像不受耻骨联合的遮挡、孕妇肥胖、腹壁脂肪厚、后壁胎盘等因素的干扰,且检查结果不受检查者的工作经验及诊断水平等人为因素影响[17-19]。但是,由于MRI的检查费用昂贵、操作复杂等客观因素,临床上MRI在诊断植入性PPP方面难以被广泛应用。
本组资料中,采用自身对照法,在产前均对所有疑诊植入性PPP患者行超声及MRI检查诊断。MRI诊断植入性PPP的敏感度、特异度、准确率(87.50%、71.42%、83.87%)均高于超声检查(83.33%、57.14%、77.42%),但是两种检查方法间差异无统计学意义(均P > 0.05),以上表明超声检查对植入性PPP早期诊断的敏感度、特异度、准确率能与MRI检查媲美,与文献报道一致[20-21],而超声检查相对于MRI的最大优势为仪器便宜,能普遍应用;检查价格便宜,可重复检查的优点,对于期待疗法患者可以动态观察;仪器体积小,易于搬动,可应用于床旁急诊检查[22]。因此对于疑诊植入型PPP的高风险孕妇,超声检查是诊断的首选方法,而当超声无法确定或怀疑后位胎盘时,可把MRI可作为诊断的辅助手段,以弥补超声检查成像受骨骼、脂肪、肠腔气体干扰因素影响而不能够良好显示胎盘全貌,检查结果依赖于检查者的经验和操作水平、以及难以准确判断植入深浅、范围等的不足。
综上所述,植入性PPP属于严重的产科急症,早期诊断并及时处理非常必要。超声检查诊断植入性PPP的敏感度、特异度、准确率与MRI接近,且可重复性好、价格便宜的优点,可作为首选检查方法,而MRI可作为诊断的辅助手段,弥补超声检查的不足,增加诊断的可靠性,降低误诊漏诊率。
[参考文献]
[1] 李胜利.胎儿畸形产前超声诊断学[M].北京:人民军医出版社,2004:540.
[2] 苗德萍,王双.ROC曲线对经阴道及经腹超声诊断凶险型前置胎盘的临床评价[J].四川医学,2014,35(7):893-895.
[3] 沈海燕.凶险型前置胎盘对孕产妇及围生儿的危害[J].中国妇幼保健,2010,25(8):1051-1052.
[4] 游一平,唐雅兵,蒋玉蓉,等.凶险型前置胎盘合并切口植入18例临床分析[J].医学临床研究,2012,29(2):262-263.
[5] 刘晓,于冰.三维彩色能量成像对植入型凶险性前置胎盘的诊断价值[J].中华超声影像学杂志,2015,24(6):522-524.
[6] 黄安茜,谭艳娟,包凌云,等.超声联合磁共振检查对植入型凶险性前置胎盘的诊断价值[J].中华急诊医学杂志,2014,23(5):567-569.
[7] Gurol-Urganci I,Cromwell DA,Edozien LC,et al. Risk of placenta previa in second birth after first birth cesarean section:a population-based study and meta-analysis [J]. BMC Pregnancy Childbirth,2011,11:95.
[8] 黄艳萍,梁春燕,刘志玲,等.多项指标联合检测对凶险型前置胎盘早期诊断价值的探讨[J].中国医药导报,2013, 10(18):149-151.
[9] 张玉凤,刘庆平,刘立群,等.凶险型前置胎盘的彩色多普勒超声特征及止血方式探讨[J].现代妇产科进展,2012, 12(21):990-992.
[10] Meng X,Xie L,Song W. Comparing the diagnostic value of ultrasound and magnetic resonance imaging for placenta accreta:asystematic review and meta-analysis [J]. Ultrasound Med Biol,2013,39(11):1958-1965.
[11] 賈晓宙,尹海燕.胎盘前置高危患者胎盘植入的超声诊断[J].中国医师杂志,2015,17(9):1400-1401.
[12] 林育娇,刘正平,艾文,等.植入型凶险型前置胎盘子宫切除14例临床分析[J].齐齐哈尔医学院学报,2015,28(1):4284-4285.
[13] 陈春梅,张军.产前MRI诊断胎盘植入[J].中国医学影像技术,2011,27(8):1655-1658.
[14] 王振辉,李晨辉.凶险型前置胎盘27例临床分析[J].实用妇产科杂志,2013,29(1):77-79.
[15] 潘秀华.凶险型前置胎盘产前超声和MRI诊断价值比较[J].中国医药指南,2015,13(1):189-190.
[16] 雷晓真,黄淑晖,郑九生,等.超声联合甲胎蛋白检测预测凶险型前置胎盘合并胎盘植入的临床价值[J].中国妇幼保健,2015,30(18):2940-2943.
[17] 雷晓真.孕16~18周甲胎蛋白值及超声检查胎盘位置与凶险型前置胎盘合并胎盘植入的关系[J].实用临床医学,2015,16(2):68-70.
[18] 刘俊,谢小琴.前置胎盘不同附着位置对剖宫产后再次妊娠母婴结局的影响[J].中国当代医药,2014,21(26):31-32,35.
[19] 刘梅兰,陈慧,刘玉昆等.瘢痕子宫再次妊娠分娩方式及妊娠结局的探讨[J].中国当代医药,2014,21(33):183-185.
[20] 王晶,杨太珠.凶险型前置胎盘合并胎盘植入的产前超声诊断及临床意义[J].中华妇幼临床医学杂志:电子版,2014,10(3):50-53.
[21] 刘湘萍,王竞,杨晓文,等.凶险型前置胎盘产前彩超和MRI诊断价值比较[J].中国医药科学,2013,3(22):10-11.
[22] 李洪梅.前置胎盘并胎盘植入对母婴结局的影响及危险因素分析[J].中国医药导报,2015,12(26):70-73.
(收稿日期:2015-10-07 本文编辑:任 念)
