降钙素原和脑钠肽与脓毒症预后关系的临床研究
2016-10-13王聪敏招建玲刘锦明陈耀锋
王聪敏 刘 尉 招建玲 刘锦明 林 琳 陈耀锋
(中山市黄圃人民医院 急诊科,广东 中山 528429)
·临床研究·
降钙素原和脑钠肽与脓毒症预后关系的临床研究
王聪敏刘尉*招建玲刘锦明林琳陈耀锋
(中山市黄圃人民医院 急诊科,广东 中山 528429)
目的:探讨脓毒症患者降钙素原(PCT)、脑钠肽(BNP)水平变化及其与预后的关系。方法:选取2012年3月至2014年10月中山市黄圃人民医院收治的92例脓毒症患者的临床资料,根据是否伴有休克分为脓毒症组(n=49)和脓毒性休克组(n=43),检测患者入院后1、3、5 d血浆PCT、BNP水平,进行急性生理学及慢性健康评估(APACHEⅡ)评分,同时测定动脉血乳酸(Lac)、血小板(PLT)水平;另选取同期20例健康体检者作为对照组。结果:脓毒性休克组入院后1、3、5 d PCT水平和BNP水平均明显高于脓毒症组(P<0.01);脓毒症组第5天PCT、BNP水平较第3天下降(P<0.05),脓毒性休克组第3、5天PCT、BNP水平较第1天上升(P<0.05)。血浆PCT水平与BNP水平呈正相关关系(P<0.01),血浆PCT、BNP水平与Lac水平及APACHE Ⅱ评分呈正相关关系(P<0.05),而与PLT水平呈负相关(P<0.05)。脓毒性休克组患者28 d病死率明显高于脓毒症组患者(58.14%比45.65%,P<0.05)结论:PCT、BNP有助于预测脓毒症患者的预后,PCT、BNP水平升高提示预后不良。
脓毒症;降钙素原;脑钠肽;预后
脓毒症是具有感染证据的全身炎症反应综合征,极其容易发展成为脓毒性休克甚至多器官功能障碍综合症,已经成为ICU患者的主要死亡原因之一[1]。降钙素原(procaicltonin,PCT)作为脓毒症的诊断指标之一,已广泛应用于ICU各种感染性疾病的诊断和鉴别诊断[2],而脑钠肽(brain natriuretic peptid,BNP)作为目前评价心功能异常的一项敏感生化指标,也已广泛运用于脓毒症心功能不全的研究[3]。但目前关于PCT、BNP与脓毒症患者预后关系的研究较少,本研究分析2013年3月至2014年3月中山市黄圃人民医院收治的92例脓毒症患者的临床资料,旨在探讨PCT、BNP与预后的关系。
1 资料与方法
1.1一般资料
纳入标准:①年龄>18周岁;②参照2001年国际脓毒症定义会议制定的脓毒症诊断标准确诊为脓毒症;③患者或其家属签署知情同意书。排除标准:①失血性休克、血液病、恶性肿瘤患者;②存在慢性心力衰竭、慢性心功能、慢性肾功能不全的患者;③既往有高血压、肝脏疾病的患者;④近期(15 d内)有以下引起心肌损伤标志物BNP升高原因者,包括急性冠脉综合征、急性心力衰竭、心胸外科手术、胸外心脏按压、除颤、直流电复律。
本组患者92例,其中肺部严重感染41例、腹腔感染25例、重症胰腺炎14例、全身多发创伤感染12例。根据是否合并休克分为脓毒症组(49例)和脓毒性休克组(43例),同时选取20名健康志愿者作为对照组。脓毒性休克诊断标准:脓毒症所引起的持续低血压状态,收缩压<90 mmHg或比基础血压降低40 mmHg以上,即使足够的液体复苏也不能恢复,合并有器官灌注不足或功能不全,包括下列一个或以上表现:①血乳酸升高>3 mmol/L或难以解释的代谢性酸中毒;②急性神志改变,GCS评分<13分;③尿量<0.5 mL/kg持续1 h以上;④PaO2<70 mmHg或氧合指数<280 mmHg;⑤弥漫性血管内凝血。入选患者均按2012年严重脓毒症与脓毒性休克治疗国际指南接受规范的抗脓毒症治疗。本研究经中山市黄圃人民医院医学伦理委员会批准,3组研究对象性别、年龄等基线资料比较结果见表1。
1.2研究方法
患者于入院1、3、5 d分别留取5 mL血液,于EDTA抗凝管,2 000 g,3 000 r/min离心10 min,取上清分装于EP管,-80 ℃冻存待测。ELISA法检测BNP、PCT水平。ELISA试剂盒由BIO SWAMP公司提供,具体操作严格按说明进行。入院1、3、5 d检测入选者血小板(PLT)、动脉血乳酸(Lac)水平,并进行急性生理学及慢性健康评估(APACHEⅡ)评分,观察28 d病死率。
1.3统计学方法
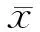
2 结 果
2.1一般资料比较
与对照组相比,脓毒症组和脓毒性休克组患者WBC、PLT、Lac及APACHEⅡ评分等脓毒症相关指标均显著升高,且脓毒性休克组高于脓毒症组(P<0.05)。见表1。
2.2各时相点脓毒症相关指标变化
脓毒性休克组入院1、3、5 d PCT水平、BNP水平、Lac水平及APACHEⅡ评分均明显高于脓毒症组(P<0.05),而PLT水平却显著低于脓毒症组(P<0.05);脓毒症组第5天PCT水平和BNP水平较第3天下降(P<0.05),而脓毒性休克组第3、5天PCT水平和BNP水平较第1天上升(P<0.05)。脓毒症组第5天PLT水平较第3天下降(P<0.05),而脓毒性休克组第5天同第3天相比差异不明显(P>0.05)。脓毒症组第5天Lac水平和APACHEⅡ评分同第1天相比差异不明显(P>0.05),而脓毒性休克组呈上升趋势(P<0.05)。见表2。

表1 3组一般资料比较
注:与对照组比较,*P<0.05;与脓毒症组比较,#P<0.05

表2 3组患者各时相点PCT、BNP、PLT、Lac水平及APACHEⅡ评分变化
注:与脓毒症组比较,*P<0.05;与第1天比较,#P<0.05;与第3天比较,△P<0.05
2.3PCT、BNP水平与Lac、PLT、APACHE Ⅱ评分相关性分析
血浆PCT水平与BNP水平呈正相关关系(r=0.72,P<0.01)。血浆PCT水平与Lac水平及APACHE Ⅱ评分呈正相关关系(r=0.61,P<0.01;r=0.58,P<0.05),而与PLT水平呈负相关(r=-0.56,P<0.05)。血浆BNP水平与Lac水平及APACHE Ⅱ评分呈正相关关系(r=0.79,P<0.01;r=0.85,P<0.05),而与PLT水平呈负相关(r=-0.69,P<0.05)。
2.4两组脓毒症患者28 d病死率比较
脓毒症组和脓毒性休克组患者28 d病死率分别为45.65%和58.14%,两组比较,差异有统计学意义(χ2=4.17,P<0.05)。
3 讨 论
3.1脓毒症发病机制及其病死率
脓毒症的发病机制涉及感染、炎症、免疫、凝血及组织损害等一系列问题,其发生的基本原因是由于感染因素激活了机体单核/巨噬细胞系统及中性粒细胞等炎性反应细胞,产生释放大量炎症介质所致。据报道脓毒症患者病死率为20%~40%[4],发展为脓毒性休克时其死亡率上升至60%~70%,本研究中脓毒性休克组患者28 d病死率显著高于脓毒症组,该结果与国内外研究文献报道一致,这也说明本研究的纳入及分组达到预期的要求。
3.2PCT、BNP与脓毒症患者预后关系
本研究通过测定PLT、Lac水平,并进行APACHEⅡ评分,以探讨PCT、BNP与脓毒症患者预后的关系。结果显示,脓毒性休克组在第1、3、5天PCT、BNP、Lac水平及APACHEⅡ评分均明显高于脓毒症组,而PLT水平却显著低于脓毒症组。在正常状态下,机体产生的炎症介质可以防止组织损伤扩大、促进组织修复。然而,机体遭受严重感染因素打击后,机体正常炎症反应失去控制,产生炎症介质“瀑布”效应,从而形成全身炎症反应综合征状态。同时,宿主又通过自身的内源性抑制剂——抗炎症介质来限制炎症介质的损害。当抗炎症因子过量产生,过度的抗炎反应可导致代偿性抗炎反应综合征,使患者对感染的易感性增强,从而加剧脓毒症的发展。脓毒症发生时大量促炎症介质与抗炎症介质的同时表达,使机体处于一种过度炎症反应和抗炎反应同时并存的免疫紊乱状态。脓毒症的发生、发展和预后均与机体的炎症反应状态密切相关。正是基于此基础,本研究通过检测PCT、BNP水平能较好的反映机体的炎症反应状态,能了解机体发生脓毒症的程度,为脓毒症的治疗及预后判断提供指导。近年来多项研究均表明高血乳酸、低血小板与脓毒症患者预后密切相关[5,6],本研究中血浆PCT水平与BNP水平呈正相关关系,血浆PCT、BNP水平与Lac水平及APACHE Ⅱ评分呈正相关关系,而与PLT水平呈负相关,这一结果进一步说明PCT、BNP能较好地预测脓毒症患者的预后。
3.3PCT、BNP与脓毒症患者28 d病死率关系
本研究结果显示,脓毒症组第5天PCT、BNP水平同第3天相比均显著下降,这说明早期严格规范的抗脓毒症治疗可以成功遏制脓毒症组患者炎症反应向MODS的发展,从而大大减少28 d病死率;而脓毒性休克组第3、5天PCT、BNP水平同第1天比均呈显著上升趋势,单纯的抗脓毒症治疗不足以对抗机体的炎症应答,需借助诸如血液净化等方式减轻炎症反应,从而在一定程度上降低病死率。该结果说明严重感染时血清PCT、BNP水平不仅明显升高,并且与感染严重程度密切相关,能在一定程度上指导脓毒症的治疗。最近研究发现[7]PCT、BNP水平可作为评估脓毒症患者预后的独立危险因素,这一研究再次更加有力的证实了本研究的结论。
综上所述,血浆PCT、BNP水平与Lac水平及APACHE Ⅱ评分呈正相关关系,而与PLT水平呈负相关,PCT、BNP有助于预测脓毒症患者的预后,PCT、BNP水平升高提示预后不良。但是本研究样本观察例数偏少,下一步研究有待于扩大样本例数,进一步探讨PCT、BNP水平与脓毒症预后关系的相关机制。
[1] Dellinger RP,Levy MM,Rhodes A,et al. Surviving Sepsis Campaign: international guidelines for management of severe sepsis and septic shock,2012[J]. Intensive Care Med,2013,41(2):580-637.
[2] Park IH,Lee SH,Yu ST,et al. Serum procalcitonin as a diagnostic marker of neonatal sepsis[J]. Korean J Pediatr,2014,57(10):451-456.
[3] Omar AS,Ur RM,Dhatt GS,et al. Dynamics of brain natriuretic peptide in critically ill patients with severe sepsis and septic shock[J]. Saudi J Anaesth,2013,7(3):270-276.
[4] Blanco J,Muriel-Bombin A,Sagredo V,et al.Incidence,organ dysfunction and mortality in severe sepsis: aspanish multicentre study[J]. Crit Care,2008,12(6):R158.
[5] Jansen TC,Van Bommel J,Mulder PG,et al. Prognostic value of blood lactate levels: does the clinical diagnosis at admission matter?[J]. J Trauma,2009,66(2):377-385.
[6] Garcia-Alvarez M,Marik P,Bellomo R. Sepsis-associated hyperlactatemia[J]. Crit Care,2014,18(5):1-11.
[7] Hur M,Kim H,Lee S,et al. Diagnostic and prognostic utilities of multimarkers approach using procalcitonin,B-type natriuretic peptide,and neutrophil gelatinase-associated lipocalin in critically ill patients with suspected sepsis[J]. BMC Infect Dis,2014,14(1):1079-1080.
(本文编辑:张辉)
Relationship between procalcitonin,brain natriuretic peptide and prognosis of sepsis: a clinical study
WangCongmin,LiuWei*,ZhaoJianling,LiuJinming,LinLin,ChenYaofeng
(EmergencyDepartment,HuangpuPeople′sHospital,Zhongshan,Guangdong528429,China)
*Correspondingauthor:Email:cong326@qq.com
Objective:To investigate the alterations in procalcitonin (PCT) and brain natriuretic peptide (BNP) levels in patients with sepsis and their relationship with prognosis. Methods: Between March 2012 and October 2014,92 cases of patients with sepsis treated in Huangpu People′s Hospital of Zhongshan city were included in the study. Depending on whether the clinical data suggested shock,the patients were divided into simple sepsis group (n=49) and septic shock group (n=43). At 1,3 and 5 days after admission,the patients were determined for plasma PCT and BNP levels,rated with acute physiology and chronic health evaluation (APACHE Ⅱ) scores,and examined for arterial blood lactate (Lac) and platelet (PLT) levels. A contemporary cohort of 20 healthy volunteers was included in the control group. Results: At 1,3 and 5 days after admission,the patients in septic shock group showed significantly higher PCT and BNP levels than those in simple sepsis group (P<0.01). The simple sepsis group showed lowered levels of PCT and BNP on day 5 compared with the levels on day 3 (P<0.05). On days 3 and 5,the septic shock group showed increased levels of PCT and BNP compared with the levels on day 1 (P<0.05). Plasma PCT levels were positively correlated with BNP levels (P<0.01). Plasma PCT and BNP levels were positively correlated with Lac levels and APACHE Ⅱ scores (P<0.05),but negatively correlated with PLT levels (P<0.05).The 28 day mortality in septic shock group was higher than that in simple sepsis group(58.14% vs 45.65%,P<0.05) Conclusion: PCT and BNP detection help predict the prognosis of sepsis. Elevated levels of PCT and BNP may indicate a poor prognosis.
sepsis; procalcitonin; brain natriuretic peptide; prognosis
10.3969/j.issn.1008-1836.2016.01.013
广东省中山市医学科研基金项目(2013A020373)
Email:cong326@qq.com
R459.7
A
2095-9664(2016)01-0049-04
2015-12-15)
