重症监护病房鲍曼不动杆菌临床分布特征及耐药性变迁分析
2016-10-13阮建锋林红燕
阮建锋 林红燕 钟 韵
(广州医科大学附属第二医院感染管理科,广东 广州 510260)
·临床研究·
重症监护病房鲍曼不动杆菌临床分布特征及耐药性变迁分析
阮建锋林红燕*钟韵
(广州医科大学附属第二医院感染管理科,广东 广州 510260)
目的:探讨ICU内鲍曼不动杆菌分布特征及其对常用抗菌药物耐药性。方法:收集2012—2014年广州医科大学附属第二医院ICU临床标本分离的致病菌,描述致病菌株的菌种分布特征以及标本来源分布特征,分析ICU鲍曼不动杆菌耐药率的变迁,比较ICU与全院之间鲍曼不动杆菌耐药率的差异。结果:ICU检出的1 322株致病菌中鲍曼不动杆菌占首位,共751株(56.81%),其中分离自痰液或支气管吸取物共617株(82.16%);2012—2014年,ICU鲍曼不动杆菌对哌拉西林等16种抗菌药物耐药率呈逐步上升趋势(P<0.05)。至2014年7—12月,ICU鲍曼不动杆菌对17种抗菌药物的耐药率都在80%以上,其中对头孢哌酮耐药率最高,达100%。ICU鲍曼不动杆菌对17种抗菌药物的耐药率均高于全院的鲍曼不动杆菌的耐药率(P<0.05)。 结论:鲍曼不动杆菌耐药率情况严峻,预防医院感染和合理使用抗菌药物的措施显得更为重要,否则持续的耐药率升高将使临床治疗多重耐药鲍曼不动杆菌面临无药可选的局面。
重症监护病房;鲍曼不动杆菌;耐药率;医院感染
鲍曼不动杆菌是常见的条件致病菌,随着临床上抗菌药物的广泛使用,鲍曼不动杆菌在医院内特别是重症监护病房(intensive care unit ,ICU)内的耐药性也呈动态变化[1]。目前,其多重耐药性的形势已经越来越严峻[2],为了掌握准确的ICU内鲍曼不动杆菌分布特征,及其对常用的抗菌药物耐药性以及耐药动向的变迁,本研究回顾性分析2012-2014年本院ICU鲍曼不动杆菌分布特征及其耐药谱变化情况,旨在为临床合理使用抗菌药物提供依据。
1 材料与方法
1.1菌株来源
收集2012—2014年本院ICU临床标本分离的致病菌共1 322株。
1.2药物敏感试验方法
采用K-B纸片扩散法。抗生素纸片及药敏用MH培养基均为英国Oxoid公司产品。细菌培养鉴定按全国临床操作规程。
1.3抗菌药物纸片
氨苄青霉素、氨苄青霉素/舒巴坦、丁胺卡那、环丙氟哌酸、甲氧苄啶/磺胺甲恶唑、美罗培南、米诺环素、莫西沙星、庆大霉素、替卡西林/克拉维酸、头孢他啶、头孢吡肟、头孢哌酮、头孢哌酮/舒巴坦、头孢噻肟、妥布霉素、亚胺培南、左旋氧氟沙星、哌拉西林、哌拉西林/他唑巴坦纸片均为英国 Oxiod 公司产品。
1.4研究方法
统计ICU致病菌标本的来源分布,探讨ICU主要致病菌的菌种分布,比较分析ICU鲍曼不动杆菌耐药率变化趋势,以及比较ICU与全院之间鲍曼不动杆菌耐药率的差异。
1.5统计学方法
采用世界卫生组织(WHO)提供的细菌耐药性监测数据处理软件WHONET 5.3对数据进行处理。运用SPSS 16.0统计软件进行分析,鲍曼不动杆菌耐药性趋势的分析采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1ICU致病菌菌菌种分布
ICU所检出的致病菌1 322株中鲍曼不动杆菌占首位,达751株(56.81%)。其次为金黄色葡萄球菌190株(14.37%)、肺炎克雷伯菌164株(12.41%)和大肠埃希菌127株(9.61%)。见表1。
2.2ICU致病菌标本来源分布
751株ICU鲍曼不动杆菌标本来源中第一位是痰液或支气管吸取物,共617株(82.16%)。其次血液67株(8.92%)。提示主要感染部位为呼吸系统感染、血液相关感染,其他部位感染所占比例不高,见表2。
2.3ICU鲍曼不动杆菌耐药率
2012—2014年,ICU鲍曼不动杆菌对哌拉西林等16种抗菌药物耐药率呈逐步上升趋势(P<0.05)。至2014年7—12月,ICU鲍曼不动杆菌对17种抗菌药物的耐药率都在80%以上,其中对头孢哌酮耐药率最高,达100%。见表3。

表1 2012—2014年ICU分离致病菌菌种分布
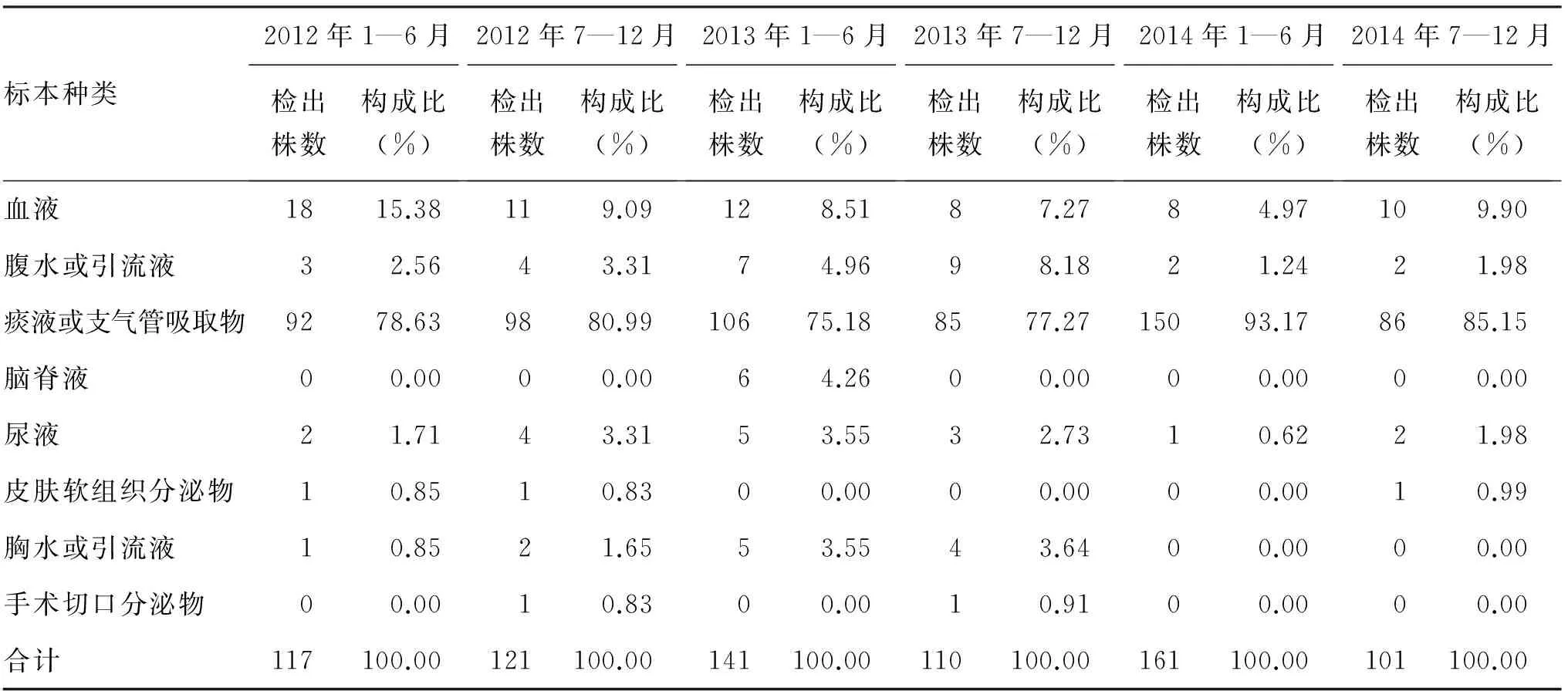
表2 2012—2014年ICU鲍曼不动杆菌标本来源分布

表3 2012—2014年ICU鲍曼不动杆菌对17种抗菌药物耐药率情况的变化趋势(%)
2.4ICU与全院鲍曼不动杆菌耐药率的比较
2012—2014年,ICU鲍曼不动杆菌对17种抗菌药物的耐药率均高于全院鲍曼不动杆菌耐药率(P<0.05),见表4。

表4 2012—2014年ICU与全院鲍曼不动杆菌耐药率的比较(%)
3 讨 论
作为自然界中不动杆菌属里面最常见的一种革兰氏阴性杆菌,鲍曼不动杆菌广泛存在于土壤和水,更是医院环境以及人体的皮肤、消化道、呼吸道、泌尿生殖道,是ICU内重要的一种条件致病菌[3],ICU以重症患者为主,而且抗菌药物被大量使用,随之带来的是鲍曼不动杆菌耐药菌株的逐年增加的现象,鲍曼不动杆菌对头孢菌素类、氨基糖苷类、喹诺酮类等常用的抗菌药物普遍出现了多重耐药性,甚至碳青霉烯类的抗菌药物如亚胺培南、美洛培南都出现了耐药,且因此导致的院内感染使得临床治疗面临着极大的困难。
3.1ICU致病菌以鲍曼不动杆菌为主
2012—2014年,本院ICU致病菌中鲍曼不动杆菌检出率占据首位,达56.81%,表明鲍曼不动杆菌已经成为ICU内最重要的条件致病菌,这与鲍曼不动杆菌环境中存活能力强,更容易长期定值于患者身上有关,加上ICU患者在临床上被使用更多的抗菌药物而引起机体菌群失调,也会导致药物性选择而引起鲍曼不动杆菌的优势生长[5]。因此,针对ICU鲍曼不动杆菌预防和控制工作,避免鲍曼不动杆菌院内感染,对于ICU患者的临床治疗,有着重要的意义。
3.2呼吸系统感染为主
本次调查的结果显示,ICU鲍曼不动杆菌绝大多数标本分离自痰及支气管吸取物,其比例高达80.48%,远远高于第二位的血液(7.72%)和第三位的腹水或腹腔引流液(6.73%),结果与相关结论一致[4]。这表明ICU的鲍曼不动杆菌主要引起呼吸道感染。一方面是由于鲍曼不动杆菌在ICU内分布广泛并长期存活,而且对于紫外线和化学消毒剂都有较强的抵抗力,一般常规的消毒都不能杀灭,仅仅能够抑制其生长或降低其密度。另一方面是由于ICU的患者大多都有一种甚至多种较严重的基础疾病,加之免疫力低下,使用呼吸机、气管插管等侵入性的操作较多,抗菌药物使用时间长,都容易造成鲍曼不动杆菌的下呼吸道感染。
3.3ICU鲍曼不动杆菌耐药率呈升高趋势
本研究调查结果显示,2012—2014年医院ICU鲍曼不动杆菌耐药率呈总体上升的趋势,至2014年7—12月,ICU鲍曼不动杆菌对17种抗菌药物的耐药率都在80%以上,其中对头孢哌酮耐药率甚至达到了100%,提示鲍曼不动杆菌感染已经成为了ICU抗感染临床治疗的棘手问题。随着医学技术的高速发展,ICU医生对疾病特别是危重疾病的救治水平不断提高,其中广谱抗菌药物的使用已经成为其重要的治疗手段之一,如此则不可避免的会产生大量耐药菌株,这很有可能是造成目前ICU鲍曼不动杆菌普遍耐药局面的重要原因之一[6-8]。ICU鲍曼不动杆菌的预防亟需放在首位,做好各方面的预防措施避免感染将是控制鲍曼不动杆菌最重要的手段,否则下一步的ICU鲍曼不动杆菌的临床治疗将面临无药可选的局面。
3.4ICU鲍曼不动杆菌的防控重点
有鉴于近年来ICU鲍曼不动杆菌检出率以及耐药率持续上升的趋势,对于减少其医院感染的发生,以及减低多重耐药菌株的检出理应引起临床和微生物学界的高度重视。首先,针对鲍曼不动杆菌在ICU内广泛存在且存活期长的特点,应该加强ICU的环境清洁,增加患者及其床边、物品的擦拭次数,降低细菌密度,对ICU呼吸机以及其它医疗器械进行彻底的严格的消毒,减低鲍曼不动杆菌侵入机体的机会。其次,继续保持对鲍曼不动杆菌进行规范持续的目标性监测,与临床微生物实验室保持紧密协作,及时反馈动态监测的耐药谱变迁情况给临床一线以供治疗的参考[9]。加强药学部与一线医生的沟通,在感染性疾病的治疗过程里面积极开展病原学检查,结合药敏试验结果,以及临床药师在掌握的全院耐药菌情况下进行合理指导用药[9],有效避免长期大量地使用同一类型的抗菌药物,减低鲍曼不动杆菌耐药菌株的产生和传播。
3.5发展监测新模式
为明确主要的感染来源,以备更有针对性的布置医院感染防控重点,下一阶段需从分子流行病学的角度入手,探索ICU多重耐药菌鲍曼不动杆菌医院感染监测的新模式。从患者入住ICU开始直至离开,采集监测患者临床标本、患者体表定植菌、重症监护病房空气和物体表面等标本,培养收集的鲍曼不动杆菌。通过对比研究在临床标本、患者体表定植的、重症监护病房空气和物体表面、医务人员手中的鲍曼不动杆菌的同源性,从而掌握重症监护病房是否存在流行菌株,研究鲍曼不动杆菌同源性关联,探讨他们之间相互影响、或演变的过程。对检出的鲍曼不动杆菌进行药敏试验,筛选出多重耐药鲍曼不动杆菌进行耐药表型检测和相应耐药基因检测,从而掌握本院ICU流行的耐药菌株的分子流行病学特征。通过前瞻性的全程分子流行病学追踪监测,筛选出有鲍曼不动杆菌定植优势生长的高危患者,制定干预措施,预防医院感染发生并评价干预效果;对及时发现的鲍曼不动杆菌感染患者,研究其耐药基因、耐药表型及耐药性,应用于临床指导选用抗菌药物并评价其疗效。
[1] 裴欢欢,程君,叶英,等.2010-2012年鲍曼不动杆菌感染的临床分布及耐药性分析[J].中国抗生素杂志,2015,40(3):208-212.
[2] 凌宙贵,刘滨,刘卫,等.医院重点科室鲍氏不动杆菌的分布及耐药性监测[J].中华医院感染学杂志,2014,24(22):5483-5485.
[3] 池细鱹,高世华,陈家龙,等.多重耐药鲍曼不动杆菌医院感染危险因素[J].中国感染控制杂志,2014,13(9):534-537.
[4] 吴伟元,金晓菲,吴诗品,等.深圳市人民医院近8年耐碳青霉烯鲍曼不动杆菌感染特征及其克隆变迁[J].中华医学杂志,2015,95(8):585-590.
[5] 闵利,温汉春,陈一强,等.鲍氏不动杆菌临床分布特征与耐药变迁分析[J].中华医院感染学杂志,2015,25(8):1690-1692.
[6] 陈建永,陈默蕊,林杰,等.潮州地区下呼吸道感染病原菌分布、耐药性监测及临床用药分析[J].广州医科大学学报,2014,42(5):57-62.
[7] 唐晓铃,孙顺霞,吴晓春,等.重症医学科多重耐药菌感染现状及控制措施分析[J].重庆医学,2014,43(34):4653-4655.
[8] 于亮, 王梅. 医院泛耐药鲍曼不动杆菌对碳青霉烯抗生素的耐药机制[J].中华生物医学工程杂志, 2012, 18(6):460-464.
[9] 陈艳.临床药师参与药物治疗的分析和体会[J].中华全科医学,2014,12(9):1525-1526.
(本文编辑:张辉)
Clinical distribution and drug resistance of Acinetobacter baumannii in intensive care unit
RuanJianfeng,LinHongyan*,ZhongYun
(DepartmentofInfectionControl,SecondAffiliatedHospitalofGuangzhouMedicalUniversity,Guangzhou510260,China)
*Correspondingauthor:Email:superbergkamp@qq.com
Objective:o investigate the distribution of Acinetobacter baumannii in an intensive care unit (ICU) and its resistance to common antibiotics. Methods:Samples of clinically isolated pathogens from ICU of Second Affiliated Hospital of Guangzhou Medical University between 2012 and 2014 were collected. We reviewed the characteristics of species distribution and sample sources,and analyzed the changing rate of drug resistance of Acinetobacter baumannii in our ICU with comparison with overall drug resistance rate of Acinetobacter baumannii in our hospital. Results:Of the 1322 bacteria strains detected from ICU,Acinetobacter baumannii strains ranked first in number (751,56.81%),with 617 strains (82.16%) isolated from sputum or bronchial aspirates. Between 2012 and 2014,the ICU-isolated Acinetobacter baumannii strains showed steadily increasing resistance to piperacillin and other 16 kinds of antibitics (P<0.05). Up to the second half of 2014,the drug resistance rates of Acinetobacter baumannii to the 17 kinds of antibiotics were above 80%; in particular,the resistant rate to cefoperazone was the highest of all,up to 100%. The resistance rates of ICU-isolated Acinetobacter baumannii to the 17 kinds of antibiotics were higher than the overall resistance rates of those isolated in our hospital (P<0.05). Conclusion:The drug resistance rate of Acinetobacter baumannii appears arduous. Measures to prevent nosocomial infections and promote rational use of antibiotics should be observed; otherwise,given persistently increasing trend of drug resistance,there would be no antibiotics available to combat multi-drug resistant Acinetobacter baumannii in the future.
ICU; acinetobacter baumannii; drug resistance rate; infection,nosocomial
10.3969/j.issn.1008-1836.2016.01.012
广东省科学技术厅社会发展项目(2012B031800241)
Email:superbergkamp@qq.com
R446.5
A
2095-9664(2016)01-0044-05
2015-12-15)
