冠心病急性左心衰竭患者入院24小时内新发室性心律失常的危险因素分析
2016-09-11薛启婷
薛启婷
冠心病急性左心衰竭患者入院24小时内新发室性心律失常的危险因素分析
薛启婷
作者单位:100038 北京市,首都医科大学附属北京世纪坛医院急诊科
目的 分析冠心病急性左心衰竭(LVADHF)患者入院24 h内发生室性心律失常的危险因素。方法 回顾性分析2014年1月1日至2015年7月1日因冠心病急性左心衰竭入住北京世纪坛医院急诊病房且入院24 h内进行持续心电监护的患者,收集这些患者的临床资料,对24 h内发生室性心律失常的危险因素进行分析。结果 研究共纳入患者121例,平均年龄(73.00±7.31)岁;发生室性心律失常患者78例,平均年龄(74.17±7.97)岁,其中男性65例(53.7%)。单因素分析结果提示,左室舒张末内径(LVEDD)增加、左室射血分数(LVEF)下降、高敏C反应蛋白(hs-CRP)升高、脑利钠肽前体(pro-BNP)升高及年龄增大是发生房性心律失常的危险因素。进一步的多因素Logsitic回归分析提示,LVEF低、高龄和pro-BNP升高是发生室性心律失常的独立危险因素。结论 较低的LVEF、高龄和pro-BNP升高是冠心病左心衰竭患者入院24 h内新发室性心律失常的独立危险因素。
急性左心衰竭;室性心律失常;危险因素
急性失代偿性心力衰竭(acute decompensate heart failure,ADHF)是心力衰竭(心衰)患者住院治疗的重要原因。美国过去10年中因急性心衰而急诊就医者达1000万例次;我国的一项回顾性分析表明,因心衰住院占住院心血管病患者的16.3%~17.9%[1-3]。室性心律失常(ventricular arrhythmia,VA)是ADHF患者常见的临床表现。既往研究发现,VA可以加重心力衰竭患者血流动力学的紊乱情况,增加患者的死亡率[4,5]。因此,寻找可以预测VA发生的手段,对评估患者预后具有重要的作用。本研究拟对入住急诊病房的冠心病患者由于急性失代偿左心衰竭入院后24 h内新发VA的危险因素进行分析,以寻找指导临床诊治的危险因素。
1 对象与方法
1.1 研究对象 选择2014年1月1日至2015年7月1日于我院急诊科住院并且明确诊断为冠心病导致左心ADHF的患者121例,平均年龄(73.00±7.31)岁。发生室性心律失常(VA组)患者78例(总发生率为64.46%),男性44例(56.41%),平均年龄74.2岁。左心ADHF的诊断标准依据2010年《急性心力衰竭诊断和治疗指南》[1]。排除标准为:患者合并急性心肌梗死,合并肺部感染,资料不完全,合并消化道出血,合并急性脑血管病,合并急性肺栓塞,合并急性肝肾功能不全,既往有室性心律失常病史。
1.2 方法 回顾性收集患者的临床资料:基本资料(年龄、性别及既往病史如高血压、糖尿病、高脂血症、陈旧性心肌梗死等)、检查结果(包括血常规、生化功能、hs-CRP、pro-BNP、心脏超声结果)。室性心律失常的评估根据患者入院后24 h内持续心电监护的结果进行评估。
1.3 血清学指标 所有患者在入院后留取血标本行血常规、生化功能、高敏C反应蛋白(hs-CRP)、脑利钠肽前体(pro-BNP)等检查。血常规采用日本东亚公司的Sysmex XE2100自动血液分析仪进行分析,生化功能、hs-CRP采用日本日立7600生化分析仪分析,pro-BNP采用罗氏公司cobas e411进行检测,D-Dimer采用Beckman-Coulte公司的TOP全自动凝血功能分析仪进行分析。
1.4 超声检查 所有患者由专人进行心脏超声检查。采用飞利浦IE33心脏彩超,患者取仰卧位,以心尖四腔心切面测量左室舒张末期内径(LVEDD)、左室舒张末期容积指数(LVEDVI)、左心室收缩末期容积指数(LVESVI),以(LVEDVI-LVESVI)/LVEDVI计算出LVEF,取3个周期平均值。
1.5 持续心电监护 所有患者入院后予以飞利浦IntelliVue Mp20进行持续心电监护,依据厂家使用说明应用Ⅱ导联进行心电信号收集,心律情况的记录和评估由2位以上经过专业培训的护士进行,若两位护士对心律评估存在分歧,那么由从事心血管专业10年以上经验的临床医师进行最终诊断。
1.6 统计学方法 采用SPSS 19.0软件对所得数据进行统计分析。计量资料用±s表示,比较采用t检验或方差分析;计数资料采用百分比表示,根据样本量选择 χ2检验或者Fisher检验。对相关危险因素进行多因素非条件Logistic回归分析,相关分析使用Pearson相关分析。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般情况及合并用药情况比较 VA组中发生阵发性室性心动过速18例(发生率为14.88%)、频发室性早搏35例(发生率为28.93%)、偶发室性早搏25例(发生率为20.66%)。未发生室性心律失常组(非VA组)患者43例,平均年龄70.9岁,男性21例(48.84%)。两组患者在性别组成、既往病史及合并用药方面均未见统计学差异;但同非VA组比较,VA组患者年龄较大[(74.17±7.97)岁比(70.88±5.40)岁,P=0.008]。见表 1、2。
2.2 两组患者实验室检查、心脏超声结果 同非VA组患者比较,VA组患者hs-CRP高[(5.311±3.21)ng/ml比(4.019±2.98)ng/ml,P=0.032],LVEF低[(41.23±6.25)%比(44.05±5.85)%,P=0.017],pro-BNP 高[(7217.81±3405.40)pg/ml比(5735.95±4371.53)pg/ml,P=0.041]。见表 3。
2.3 多因素Logistic回归分析 多因素Logistic回归分析结果提示,LVEF和年龄是发生VA的独立危险因素,见表4。
2.4 相关分析及ROC曲线结果 Pearson相关分析提示,LVEF与新发VA呈负相关,相关系数为0.217(P=0.017);年龄与新发VA呈正相关,相关系数为 0.216(P=0.017)。ROC曲线提示 LVEF的AUC 为 0.361(95%CI 0.258~0.464)(P=0.012),年龄的 AUC 曲线为 0.655(95%CI 0.558~0.751)(P=0.005),pro-BNP 的 AUC 曲线为 0.652(95%CI 0.547~0.758)(P=0.006)(图 1~3)。
表1 两组患者的一般情况比较(±s)
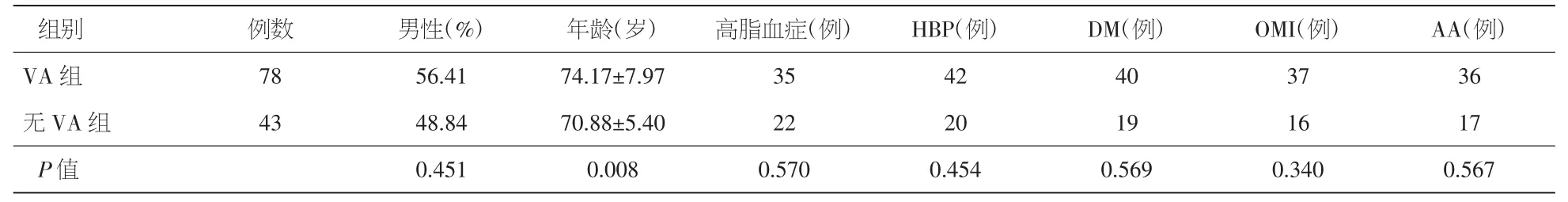
表1 两组患者的一般情况比较(±s)
注:VA:室性心律失常;HBP:高血压;DM:糖尿病;OMI:陈旧性心肌梗死;AA:房性心律失常
组别例数男性(%)年龄(岁)高脂血症(例)HBP(例)DM(例)OMI(例)AA(例)VA 组 78 56.41 74.17±7.97 35 42 40 37 36无VA组 43 48.84 70.88±5.40 22 20 19 16 17 P值 0.451 0.008 0.570 0.454 0.569 0.340 0.567
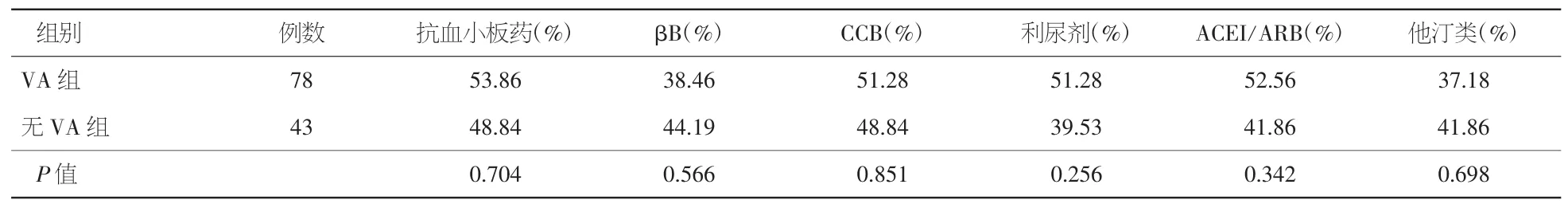
表2 两组患者合并用药比较结果
表3 两组患者实验室检查、心脏超声检查结果比较(±s)
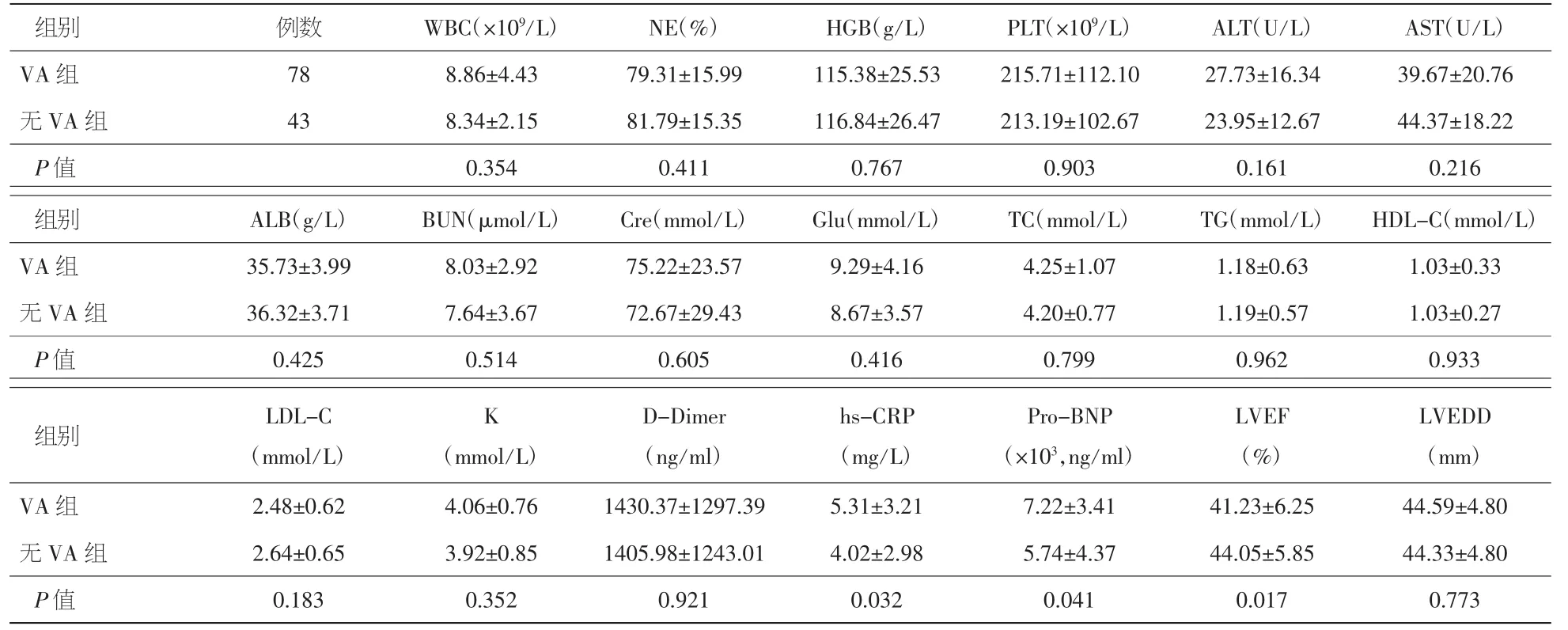
表3 两组患者实验室检查、心脏超声检查结果比较(±s)
注:WBC:白细胞;NE%:中性粒细胞百分比;PLT:血小板;HGB:血红蛋白;ALT:丙氨酸转氨酶;AST:天冬氨酸转氨酶;ALB:白蛋白;BUN:血尿素氮;Cre:血清肌酐;TC:总胆固醇;TG:总甘油三酯;Glu:血糖;HDL-C:高密度脂蛋白胆固醇;LDL-C:低密度脂蛋白胆固醇;LVEDD:左室舒张末内径;LVEF:左室射血分数
组别 例数 WBC(×109/L) NE(%) HGB(g/L) PLT(×109/L) ALT(U/L) AST(U/L)VA 组 78 8.86±4.43 79.31±15.99 115.38±25.53 215.71±112.10 27.73±16.34 39.67±20.76无 VA 组 43 8.34±2.15 81.79±15.35 116.84±26.47 213.19±102.67 23.95±12.67 44.37±18.22 P值 0.354 0.411 0.767 0.903 0.161 0.216组别 ALB(g/L) BUN(μmol/L) Cre(mmol/L) Glu(mmol/L) TC(mmol/L) TG(mmol/L) HDL-C(mmol/L)VA 组 35.73±3.99 8.03±2.92 75.22±23.57 9.29±4.16 4.25±1.07 1.18±0.63 1.03±0.33无 VA 组 36.32±3.71 7.64±3.67 72.67±29.43 8.67±3.57 4.20±0.77 1.19±0.57 1.03±0.27 P值 0.425 0.514 0.605 0.416 0.799 0.962 0.933 LVEDD(mm)VA 组 2.48±0.62 4.06±0.76 1430.37±1297.39 5.31±3.21 7.22±3.41 41.23±6.25 44.59±4.80无 VA 组 2.64±0.65 3.92±0.85 1405.98±1243.01 4.02±2.98 5.74±4.37 44.05±5.85 44.33±4.80 P值 0.183 0.352 0.921 0.032 0.041 0.017 0.773组别 LDL-C(mmol/L)K(mmol/L)D-Dimer(ng/ml)hs-CRP(mg/L)Pro-BNP(×103,ng/ml)LVEF(%)
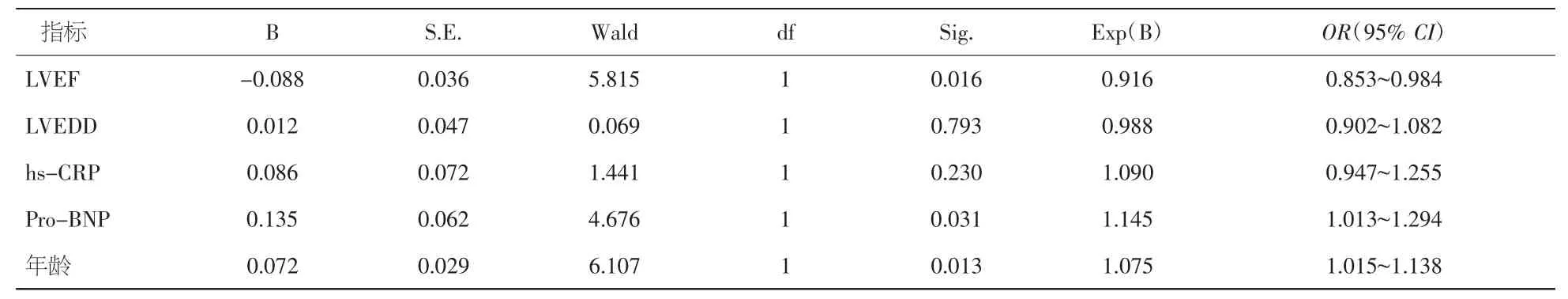
表4 多因素Logistic回归分析结果
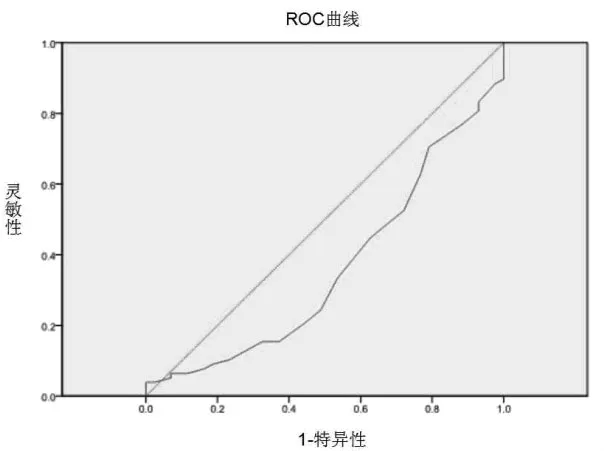
图1 左心室射血分数与室性心律失常发生的ROC曲线
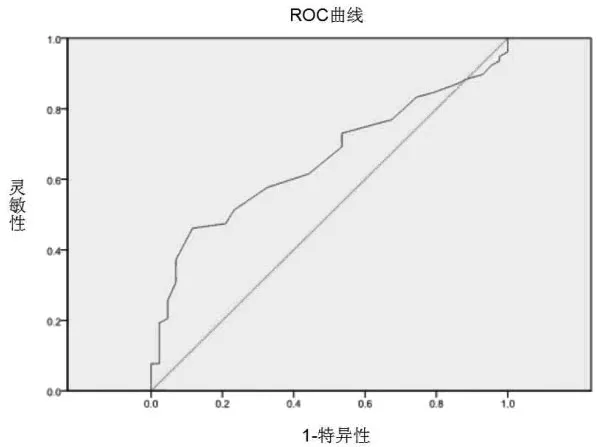
图2 年龄与室性心律失常发生的ROC曲线
3 讨论
急性失代偿性心力衰竭(ADHF)是心衰患者住院的常见原因。ADHF患者由于交感神经兴奋、肾素-血管紧张素系统激活以及缺血、缺氧、电解质紊乱等原因更易发生各种类型的心律失常,尤其是室性心律失常(VA)[6-9]。
VA发生时可以加重患者血流动力学紊乱,甚至发生恶性室性心律失常,严重时可导致患者死亡[10]。杨景宁等[4]对180例心力衰竭老年患者行24 h动态心电图监测,随访3个月,结果发现169例 (93.9%) 患者有 VA,24 h>1000 个室性早搏(PVCs)者 69 例(38.3%),多形 PVCs 34 例(18.9%),成对PVCs 66例(36.7%),非持续性室性心动过速81例(45.0%),7例发生猝死,无心动过速的患者猝死1例。该研究认为,非持续性室性心动过速是心力衰竭老年患者猝死的危险因素。喻学刚等[5]将132例心力衰竭患者按伴或不伴VA分为两组,通过体表12导联心电图和动态心电图分析,比较58例合并VA与74例无VA的心衰患者LVEF、BNP及HRV的改变,观察住院期间和出院6个月时死亡率,研究其相互之间的关系。结果发现,入院时伴和不伴VA患者LVEF无显著差别[(33.66±7.48)%比(38.25±8.47)%,P>0.05],两组 BNP 有显著差别[(769.72±75.36)pg/ml比 (1326.98±96.42)pg/ml,P<0.05]。无VA组心率变异性部分指标(SDNN、LF、HF)较优(P<0.05)。两组患者住院期间死亡率分别为6.35%和10.34%(P>0.05),出院6个月时的死亡率为12.16%和20.18%(P<0.05)。该研究提示合并VA的心衰患者死亡率明显增加,并且提示,BNP水平与VA发生有关。本研究结果和这一结果类似。
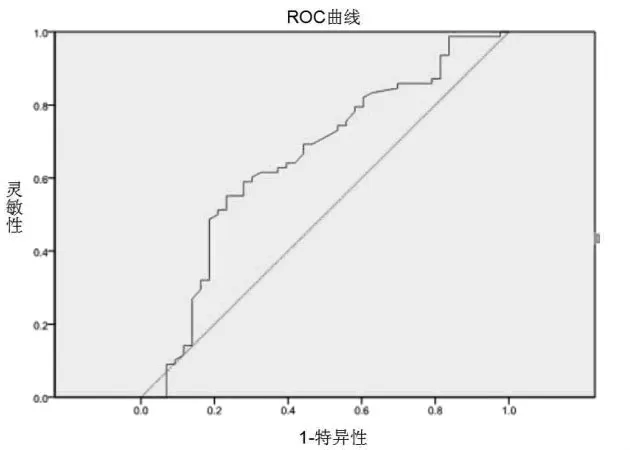
图3 proBNP水平与室性心律失常发生的ROC曲线
许文华等[6]对82例因冠心病心力衰竭而入院的患者进行24 h动态心电图监测,结果发现有55例(67%)发生了VA,其中短阵室速7例、室性早搏48例。发生VA的患者和未发生VA的患者LVEF值和BNP浓度未见统计学差异(P<0.05)。而一项纳入了5931例慢性收缩性心衰患者的研究发现,对所有患者使用24 h动态心电图进行VA评估,VA的发生率为82.82%(其中室早和室速的发生率分别为 68.30%和 14.52%)[7]。
本研究结果发现,LVEF是ADHF患者发生VA的独立危险因素。这和既往研究结果类似,原因可能与患者LVEF越低,产生缺血、缺氧、折返环形成、心肌自律性异常以及自主神经调节异常就越严重有关[11-16]。本研究的另外一个发现就是年龄与ADHF患者VA发生相关,年龄越大,VA发生风险越大,这与既往研究结果类似[17]。原因考虑可能与年龄越大,患者合并基础疾病增多,心脏代偿功能减低,异位起搏点活性增强,进而对VA的易感性增加[18]。
以上这些研究VA的发生率高于本研究的发生率(64.46%),原因可能与研究对象不同(本研究以急性心力衰竭患者作为研究对象)、心功能情况不同(本研究的患者LVEF较高)、心律失常评估方法不同(本研究采用入院24 h持续心电监护)、病因不同(本研究以冠心病心力衰竭为研究对象)等有关。
本研究以入住我院急诊病房的冠心病左心衰竭患者为研究对象,对患者的相关临床指标进行分析,结果发现较大年龄和较低LVEF是ADHF患者发生VA的独立危险因素。进一步的ROC曲线分析提示,年龄对于VA发生风险具有良好的预测价值。但由于本研究为回顾性研究,样本量较小,这个结果仍需进一步大样本前瞻性研究的证实;同时本研究未对这些患者进行随访,年龄和LVEF对这些患者长期预后的影响还需要进一步评估。
[1]中华医学会心血管病学分会,中华心血管病杂志编辑委员会.急性心力衰竭诊断和治疗指南.中华心血管病杂志,2010,38:195-208.
[2]郑刚.急性心力衰竭现状和预后评估的临床证据.中国心血管病研究,2008,6:561-563,566.
[3]郑刚.急性心力衰竭现状和预后评估的临床证据(续).中国心血管病研究,2008,6:641-642.
[4]杨景宁,林桂珍,肖玉梅,等.室性心律失常对老年心力衰竭患者预后的影响.中华心律失常学杂志,2002,6:215-216.
[5]喻学刚,王军昌,白秋生,等.合并室性心律失常的心衰患者LVEF、BNP及HRV的变化及对近期预后的预测.当代医学,2011,20:27-28.
[6]许文华,李惠荣.冠心病慢性心力衰竭患者合并室性心律失常的临床分析.医学信息,2015,30:226.
[7]代子玄,于胜波,崔红,等.慢性收缩性心力衰竭患者室性心律失常的特点及影响因素.中华心律失常学杂志,2012,16:365-368.
[8]Pogwizd SM,Bers DM.Cellular basis of triggered arrhythmias in heart failure.Trends Cardiovasc Med,2004,14:61-66.
[9]Duan J,Moffat MP.Potential cellular mechanisms of hydrogen peroxide-induced cardiac arrhythmias.J Cardiovasc Pharmacol,1992,19:593-601.
[10]Yancy CW,Jessup M,Bozkurt B,et al.2013 ACCF/AHA Guideline for the Management of Heart Failure.A Report of the American CollegeofCardiologyFoundation/American Heart Association Task Force on Practice Guidelines.Circulation,2013,128:e240-327.
[11]Podrid PJ,Fogel RI,Fuchs TT.Ventricular arrhythmia in congestive heart failure.Am J Cardiol,1992,69:G82-95.
[12]Pogwizd SM,McKenzie JP,Cain ME.Mechanisms underlying spontaneous and induced ventricular arrhythmias in patients with idiopathic dilated cardiomyopathy.Circulation,1998,98:2404-2414.
[13]Wijers SC,Marc A,Mathias M,et al.Microvolt T-wave alternans in an unselected heart failure population:pros and cons.Eur J Heart Fail,2012,14:344-347.
[14]SchaerBA, Osswald S, DiValentinoM, etal.Close connection between improvement in left ventricular function by cardiac resynchronization therapy and the incidence of arrhythmias in cardiac resynchronization therapy-defibrillator patients.Eur J Heart Fail,2010,12:1325-1332.
[15]Belevych AE,Terentyev D,Terentyeva R,et al.The relationship between arrhythmogenesis and impaired contractility in heart failure:role of altered ryanodine receptor function.Cardiovasc Res,2011,90:493-502.
[16]李俊伟,王红宇.心悸患者年龄与心率并房性心律失常的关系.江苏实用心电学杂志,2013,22:665-666.
[17]Hickey HT,Reiffel J,Sciacca RR,et al.Correlating perceived arrhythmia symptoms and quality of life in an older population with heart failure:a prospective,single centre,urban clinic study.J Clin Nurs,2013,22:434-444.
[18]Hickey HT,Reiffel J,Sciacca RR,et al.The Utility of Ambulatory Electrocardiographic Monitoring for Detecting Silent Arrhythmias and Clarifying Symptom Mechanism in an Urban Elderly Population with HeartFailure and Hypertension:Clinical Implications.J Atr Fibrillation,2010,1:663-674.
Risk factors of new onset ventricular arrhythmia in acute left ventricular compensate heart failure patients within the first 24 hours after admission
XUE Qi-ting.Emergency Department of Beijing Shijitan Hospital Affiliated with Capital Medical University,Beijing 100038,China
Objective To investigate the risk factors of new on-set ventricular arrhythmia(VA)in left ventricular acute decompensate heart failure(LVADHF)patients admitted to emergency department(ED)in-patient ward within the first 24 hours after the admission.Methods LVADHF patients were retrospective enrolled from January 1st 2014 to July 1st 2015 in the ED of our hospital.Relative clinical information was collected and analyzed to explore the risk factors which might affect the occurrence of new on-set VA.Results 121 patients were finally enrolled with average age of(73.00±7.31)years,and 78 patients(74.17±7.97)years were monitored VA occurrence within the first 24 hours after admission.Univariate analysis revealed that larger left ventricle end-diastolic dimension(LVEDD),decreased left ventricle ejection fraction(LVEF),elevated pro-BNP,hs-CRP and age were associated with the increased risk of VA occurrence,further logistic analysis revealed that decreased LVEF and elevated age and pro-BNP were the independent risk factors affecting the VA occurrence.Conclusion Decreased LVEF,elevated age and pro-BNP were the independent risk factors affecting the VA occurrence within 24 hours after admission in LVADHF patients.
Acute decompensate heart failure;Ventricular arrhythmia;Risk factors
54,ebook=67
10.3969/j.issn.1672-5301.2016.03.018
R541.6
A
1672-5301(2016)03-0253-05
2015-10-08)
