不同病理类型阑尾炎阑尾直径的ROC曲线分析
2016-08-11蔡少雨韩咏峰刘珊珊古佩巧丘焰光
蔡少雨+韩咏峰+刘珊珊+古佩巧+丘焰光+陈伟娴+严冬梅

【摘要】 目的 通过回顾性对比分析不同病理类型阑尾炎的阑尾直径, 并采用受试者工作特征曲线(ROC曲线)选择诊断不同病理类型阑尾炎阑尾直径的最佳诊断界值。方法 对超声检查并得到手术及病理证实的急性单纯性阑尾炎37例、慢性阑尾炎急性发作75例、急性化脓性阑尾炎522例与坏疽性阑尾炎56例的阑尾直径进行ROC曲线分析并确定诊断不同病理类型阑尾炎阑尾直径的最佳的诊断界值。结果 采用ROC曲线确定诊断不同病理类型阑尾炎阑尾直径的最佳的诊断界值, 根据阑尾的直径界值来鉴别和判断不同病理类型阑尾炎界值如下:急性单纯性阑尾炎组对于慢性阑尾炎急性发作组(诊断界值5.20 mm)、急性化脓性阑尾炎组对于坏疽性阑尾炎组(诊断界值8.90 mm), 其诊断界值的诊断准确性均较低(AUC<0.7);急性单纯性阑尾炎组对于急性化脓性阑尾炎组(诊断界值7.95 mm)、急性单纯性阑尾炎组对于坏疽性阑尾炎组(诊断界值8.50 mm)、慢性阑尾炎急性发作组对于急性化脓性阑尾炎组(诊断界值7.25 mm)、慢性阑尾炎急性发作组对于坏疽性阑尾炎组(诊断界值7.30 mm), 其诊断界值的诊断准确性均较好(AUC>0.7)。结论 采用ROC曲线确定诊断不同病理类型阑尾炎阑尾直径的最佳的诊断界值大部分对鉴别不同病理类型的阑尾炎的诊断准确性较好。
【关键词】 阑尾炎;病理类型;超声诊断; 阑尾直径;受试者工作特征曲线
DOI:10.14163/j.cnki.11-5547/r.2016.20.001
【Abstract】 Objective To retrospectively analyze appendix diameter of appendicitis with different pathological patterns, and to determine the best diagnostic threshold value of appendix diameter for appendicitis with different pathological patterns by receiver operating characteristic (ROC) curve. Methods ROC curve analysis was made in 37 patients with acute simple appendicitis, 75 patients with acute attack of chronic appendicitis, 522 patients with acute suppurative appendicitis, and 56 patients with gangrenous appendicitis to determine the best diagnostic threshold value of appendix diameter for appendicitis with different pathological patterns. Results ROC curve was applied to identify and judge pathological pattern in accordance with appendix diameter. Diagnostic accuracy of diagnostic threshold value was low between acute simple appendicitis and acute attack of chronic appendicitis (diagnostic threshold value as 5.20 mm), acute suppurative appendicitis and gangrenous appendicitis (diagnostic threshold value as 8.90 mm) (AUC<0.7). High diagnostic accuracy of diagnostic threshold value was shown between acute simple appendicitis and acute suppurative appendicitis (diagnostic threshold value as 7.95 mm), acute simple appendicitis and gangrenous appendicitis (diagnostic threshold value as 8.50 mm), acute attack of chronic appendicitis and acute suppurative appendicitis (diagnostic threshold value as 7.25 mm), acute attack of chronic appendicitis and gangrenous appendicitis (diagnostic threshold value as 7.30 mm) (AUC>0.7). Conclusion Application of ROC curve analysis provides good accuracy in determining the best diagnostic threshold value of appendix diameter for appendicitis with different pathological patterns.
【Key words】 Appendicitis; Pathological pattern; Ultrasonic diagnosis; Appendix diameter; Receiver operating characteristic curve
普遍文献报道直径≤7 mm作为正常阑尾的标准, 典型的肿大阑尾声像图表现为最大压痛点处同心圆样、不可压缩的腊肠样结构, 直径>7 mm(也有直径>6 mm)[1]。国内文献不同病理类型阑尾炎的阑尾直径报道不一[2-14], 超声检查中无论哪一节段阑尾横切面直径>6 mm, 压缩性不明显, 回声减低, 即提示有阑尾节段性肿大, 借此可做出阑尾炎诊断[15, 16]。基于以上国内外研究情况, 本研究通过ROC曲线选择诊断不同病理类型阑尾炎阑尾直径的最佳的诊断界值及其诊断价值, 报告如下。
1 资料与方法
1. 1 一般资料 选取2011年1月~2014年3月在本院经超声检查并得到手术及病理证实的急性单纯性阑尾炎37例为急性单纯性阑尾炎组, 其中男13例, 女24例, 年龄10~73岁,
平均年龄(29.11±14.69)岁;经超声检查并得到手术及病理证实的慢性阑尾炎急性发作75例为慢性阑尾炎急性发作组, 其中男27例, 女48例, 年龄6~82岁, 平均年龄(35.17±17.08)岁。经超声检查并得到手术及病理证实的急性化脓性阑尾炎522例为急性化脓性阑尾炎组, 其中男326例, 女196例, 年龄10~73岁, 平均年龄(35.49±16.71)岁;经超声检查并得到手术及病理证实的坏疽性阑尾炎56例为坏疸性阑尾炎组, 其中男37例, 女19例, 年龄5~75岁, 平均年龄(37.34±19.65)岁。
1. 2 仪器与方法 采用阿洛卡(ALOKA)SSD-4000、ALOKA-a10、日立HI VISION Preirus (二郎神) 及美国通用公司生产的GE Logig s6型彩色多普勒超声诊断仪, 线阵探头频率7.5~10 MHz,
凸阵探头频率3~6 MHz。无需肠道准备及禁食。采用文革等[17] 的方法寻找阑尾:①回盲瓣顺钟转向移动法;②沿升结肠及盲肠由上而下纵切寻找阑尾;③任意扫查右下腹压痛点区域及周围, 当探查到可疑阑尾断面时往两侧延伸寻找阑尾盲端及开口。探查到阑尾后, 常规测量阑尾最粗处前后径(即阑尾直径), 对阑尾壁各层次回声、管腔内回声、阑尾周围结构、阑尾壁及周边血流情况进行常规观察。检查时尽可能使用高频探头, 对阑尾位置深在及肥胖者可选择低频探头。每例阑尾均取纵横切面摄片存档。
如果阑尾炎的诊断不切确或者未能显示阑尾者, 再进行全腹部扫查以排除其他疾病。所有超声检查医师为高年资住院医师或以上职称者。对经超声检查并得到手术及病理证实的不同病理类型的阑尾炎直径进行ROC曲线分析。
1. 3 统计学方法 采用R3.1.2统计学软件进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用两样本均数t检验或kruskl-wallis秩和检验。计数资料采用相对数进行统计描述, 组间比较采用χ2检验或Fisher精确概率法。建立受试者工作特征(ROC)曲线, 计算ROC曲线下面积并确定不同病理类型阑尾炎阑尾直径的最佳的诊断界值。多重比较检验水准校正方法为0.05/比较次数。P<0.05表示差异具有统计学意义。
2 结果
2. 1 各组阑尾炎阑尾直径比较 急性单纯性阑尾炎组阑尾炎直径为(6.90±1.91)mm, 慢性阑尾炎急性发作组为(7.22±2.83)mm, 急性化脓性阑尾炎组为(9.70±2.38)mm, 坏疸性阑尾炎组为(10.71±3.21)mm, 各组阑尾炎阑尾直径的总体比较差异具有统计学意义(各组阑尾炎阑尾直径的总体比较样本方差不齐采用kruskl-wallis秩和检验, P=0.00<0.05);急性单纯性阑尾炎组与慢性阑尾炎急性发作组的阑尾直径比较差异无统计学意义(P=0.92>0.05), 急性单纯性阑尾炎组与急性化脓性阑尾炎组的阑尾直径比较差异具有统计学意义(P<0.01), 急性单纯性阑尾炎组与坏疽性阑尾炎组的阑尾直径比较差异具有统计学意义(P<0.01), 慢性阑尾炎急性发作组与急性化脓性阑尾炎组的阑尾直径比较差异具有统计学意义(P<0.01), 慢性阑尾炎急性发作组与坏疽性阑尾炎组的阑尾直径比较差异具有统计学意义(P<0.01), 急性化脓性阑尾炎组与坏疽性阑尾炎组的阑尾直径比较差异无统计学意义(P=0.17>0.05)。
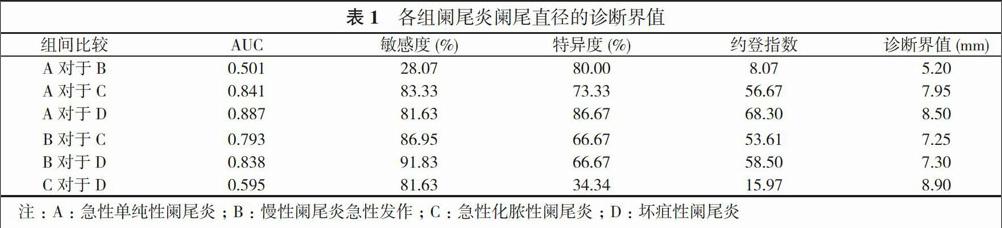
2. 2 采用ROC曲线根据阑尾的直径界值鉴别判断病理类型 其中急性单纯性阑尾炎组对于慢性阑尾炎急性发作组, 其诊断界值为5.20 mm, 其曲线下面积、敏感度、特异度、约登指数分别为0.501、28.07%、80.00%、8.07, 此诊断界值的诊断准确性较低。急性单纯性阑尾炎组对于急性化脓性阑尾炎组, 其诊断界值为7.95 mm, 其曲线下面积、敏感度、特异度、约登指数分别为0.841、83.33%、73.33%、56.67, 此诊断界值的诊断准确性较好。急性单纯性阑尾炎组对于坏疽性阑尾炎组, 其诊断界值为8.50 mm, 其曲线下面积、敏感度、特异度、约登指数分别为0.887、81.63%、86.67%、68.30, 此诊断界值的诊断准确性较好。慢性阑尾炎急性发作组对于急性化脓性阑尾炎组, 其诊断界值为7.25 mm, 其曲线下面积、敏感度、特异度、约登指数分别为0.793、86.95%、66.67%、53.61, 此诊断界值的诊断准确性较好。慢性阑尾炎急性发作组对于坏疽性阑尾炎组, 其诊断界值为7.30 mm, 其曲线下面积、敏感度、特异度、约登指数分别为0.838、91.83%、66.67%、58.50, 此诊断界值的诊断准确性较好。急性化脓性阑尾炎组对于坏疽性阑尾炎组, 其诊断界值为8.90 mm, 其曲线下面积、敏感度、特异度、约登指数分别为0.595、81.63%、34.34%、15.97, 此诊断界值的诊断准确性较低。见图1, 表1。
3 讨论
3. 1 不同病理类型阑尾炎的阑尾直径 正常的阑尾长约5~7 cm, 直径5 mm[17]。也有报道正常阑尾长度为5~10 cm[18], 而正常阑尾直径为5~7 mm[19]。文革等[20]报道正常组阑尾平均直径(5.5±1.1)mm。正常阑尾直径>7 mm并不少见, 特别是淋巴样增生的小儿以及存在粪石阻塞的成人[1], 正常阑尾可随粪石、虫卵、肠道肿瘤压迫等而继发性扩张, 并能达到>7 mm[12]。
各研究者报道的正常阑尾标准以及不同病理类型阑尾炎的阑尾直径不尽相同, 对于本研究以不同的正常阑尾标准时将出现不同的诊断假阴性率及敏感度。<7 mm为正常阑尾标准时, 本研究中急性单纯性阑尾炎组超声诊断假阴性率为45.95%(17/37)、敏感度为54.05%(20/37);慢性阑尾炎急性发作组超声诊断假阴性率为50.67%(38/75)、敏感度为49.33%(37/75);急性化脓性阑尾炎组超声诊断假阴性率为7.09%(37/522)、敏感度为92.91%(485/522);坏疽性阑尾炎组超声诊断假阴性率为7.14%(4/56)、敏感度为92.86%(52/56)。以<8 mm为正常阑尾标准时, 本研究中急性单纯性阑尾炎组超声诊断假阴性率为70.27%(26/37)、敏感度为29.73%(11/37);慢性阑尾炎急性发作组超声诊断假阴性率为64.00%(48/75)、敏感度为36.00%(27/75);急性化脓性阑尾炎组超声诊断假阴性率为17.82%(93/522)、敏感度为82.18%(429/522);坏疽性阑尾炎组超声诊断假阴性率为14.29%(8/56)、敏感度为85.71%(48/56)。通过以上的讨论, 为达到敏感度和特异度均较高的诊断界值, 本研究建立受试者工作特征(ROC)曲线确定不同病理类型阑尾炎阑尾直径的最佳诊断界值。
3. 2 采用ROC曲线确定诊断不同病理类型阑尾炎阑尾直径的最佳的诊断界值, 根据阑尾的直径界值来鉴别判断不同病理类型阑尾炎, 急性单纯性阑尾炎组对于慢性阑尾炎急性发作组、急性化脓性阑尾炎组对于坏疽性阑尾炎组, 其诊断界值的诊断准确性均较低;急性单纯性阑尾炎组对于急性化脓性阑尾炎组、急性单纯性阑尾炎组对于坏疽性阑尾炎组、慢性阑尾炎急性发作组对于急性化脓性阑尾炎组、慢性阑尾炎急性发作组对于坏疽性阑尾炎组, 其诊断界值的诊断准确性均较好。
综上所述, 本研究认为采用ROC曲线确定诊断不同病理类型阑尾炎阑尾直径的最佳的诊断界值大部分对鉴别不同病理类型的阑尾炎的诊断准确性较好。
参考文献
[1] 秦达. 急腹症的超声检查:胃肠部分. 中华医学超声杂志(电子版), 2008, 5(1):61-64.
[2] 贺现营, 朱卫峰, 彭磊, 等. 阑尾炎声像图特征与病理改变关系的初步探讨. 中华超声医学杂志(电子版), 2006, 3(1):17-19.
[3] 贺声, 贾文凯, 张云山, 等. 急性阑尾炎的超声表现附59例图像分析. 海军总医院学报, 2006, 19(1):47-48.
[4] 宋江虹, 安彩云, 杨宗仁, 等. 急、慢性阑尾炎超声表现与病理分型的对照研究. 山西医科大学学报, 2011, 42(11):928-930.
[5] 蔺春红, 王光霞. 阑尾炎的超声图像特征与手术病理分型的对比分析. 河北医药, 2012, 34(5):682-683.
[6] 刘明瑜, 何小梅, 樊文峰, 等. 超声对阑尾病变的诊断价值. 中国超声医学杂志, 2003, 19(7):536-539.
[7] 赵威武, 孙厚坦, 徐晓燕, 等. 阑尾炎的超声诊断及漏误诊原因分析. 中国医学影像技术, 2009, 25(S1):108-110.
[8] 黄冬梅, 任杰, 张波, 等. 急性阑尾炎的超声表现与病理对照分析. 中国临床实用医学, 2008, 2(2):41-42.
[9] 安献忠. 超声对阑尾炎诊断与分型的临床价值. 实用医学影像杂志, 2009, 10(9):325-327.
[10] 石尖兵, 王凌, 欧华林, 等. 超声与CT在急性阑尾炎临床应用中的对比研究. 中华临床医师杂志(电子版), 2010, 4(2):211-214.
[11] 张宏宇, 孙建平, 辛忠秋, 等. 急性阑尾炎超声特征与术后病理结果的对比研究. 齐齐哈尔医学院学报, 2010, 31(12):1908-1909.
[12] 梁雪薇, 黄一帆, 王东雁, 等. 彩色多普勒超声诊断阑尾炎68例临床分析. 中华医学超声杂志(电子版), 2011, 8(3):632-635.
[13] 易春林, 陈燕. 小儿单纯性阑尾炎的超声诊断. 实用医学影像杂志, 2012, 13(5):333-334.
[14] 张玉荣, 康英慧, 张磊, 等. 不同病理类型急性阑尾炎的超声图像特征分析. 内蒙古中医药, 2013, 32(11):79-80.
[15] 彭裕文. 局部解剖学. 第6版. 北京:人民卫生出版社, 2003:120.
[16] 张青萍, 李泉水. 现代超声显像鉴别诊断学. 南昌:江西科学技术出版社, 1998:210-212.
[17] 叶舜宾. 外科学. 第3版, 北京:人民卫生出版社, 1994:282.
[18] 周永昌, 郭万学. 超声医学. 第4版. 北京:科学技术文献出版社, 2002:1056-1057.
[19] 吴在德, 郑树. 外科学. 第5版. 北京:人民卫生出版社, 2002:537.
[20] 文革, 赵景亭, 刘小珍, 等. 成人正常阑尾的超声检查及临床意义研究. 中国超声医学杂志, 2008, 24(6):536-539.
[收稿日期:2016-03-14]
