腰椎椎弓根置钉技术流程的改进研究
2016-07-21李国胜边朝辉许营民刘明礼
李国胜,边朝辉,许营民,刘明礼
(1.北京市房山区中医医院骨科,北京 102400;2.清华大学第一附属医院骨科,北京 100016)
腰椎椎弓根置钉技术流程的改进研究
李国胜,边朝辉1*,许营民1,刘明礼2
(1.北京市房山区中医医院骨科,北京102400;2.清华大学第一附属医院骨科,北京100016)
摘要:目的探讨改进椎弓根钉置钉技术流程及临床效果。方法自2010年1月至2014年12月共117 例患者进行椎弓根钉置入手术。随机分为两组,其中62 例(290 枚椎弓根钉)为改进组(A组),另55 例(254 枚椎弓根钉)为传统组(B组)作为对照。术后对手术病例进行CT扫描,分别通过CT片评估A组和B组螺钉进钉深度、螺钉在椎弓根位置情况进行比较。结果两组病例均顺利完成手术,均未出现明显神经损伤症状。在螺钉深度比较中,A组优良率98.6%,B组优良率90.6%,A组明显高于B组,两组间差异有明显统计学意义(P<0.01);螺钉位置Ⅰ级+Ⅱ级所占比例方面,A组所占百分比97.6%,B组所占百分比90.2%,A组明显高于B组,两组间差异有明显统计学意义(P<0.01)。结论按改进组置钉技术流程进行椎弓根钉置钉,能够最大程度的避免手术者在手术时的状态对手术结果本身造成的不良影响,使手术过程更加程序化、精确化,最大程度地避免手术并发症的发生。该技术流程操作简单、效果满意,适合在目前医疗状况下推广使用。
关键词:腰椎;椎弓根钉;置钉技术;流程;改进
椎弓根螺钉技术为脊柱外科中非常重要和关键技术之一,其广泛应用于脊柱损伤、畸形、退变及肿瘤等常见疾病。而此技术最为关键的部分即为椎弓根螺钉的置入技巧。传统置钉技术中,主要技术要领大多建立在手术医师的个人经验基础上。而通过经验进行置钉则可能导致椎弓根螺钉位置的不准确。据报道,椎弓根螺钉位置不正确所占比例高达5.2%~21%,或者更高[1-8]。因此,如何准确的置入螺钉是该类手术必须面对的问题[2-8]。本人通过采用制定的改进置钉技术流程进行手术操作,提高了置钉准确性,减少了置钉并发症,取得了良好的效果,现总结如下。
1资料与方法
1.1具体病例选取2010年1月至2014年12月共117 例进行临床比较。入组条件:年龄大于等于18 岁,患有腰椎疾病(包括腰椎间盘突出症、腰椎管狭窄症、腰椎压缩骨折),并需行椎弓根钉置入者。其中62 例(290 例椎弓根钉)为改进组(A组),另55 例(254 例椎弓根钉)为传统组(B组)作为对照。具体分组情况见表1。

表1 117 例入组患者具体分组情况
1.2实验方法
1.2.1改进组(A组)具体操作方法手术前通过CT扫描测量需行椎弓根钉植入节段腰椎椎体的各项数据,以便为手术提供参考(见图1)。
1.2.1.1进钉点的确定CT平扫取关节突顶点与横突基底连线的中点为进针点,该点位于关节突顶点外侧且该点进钉时不会破坏上关节突关节面时为理想进针点。测量双侧进钉点之间的距离及进钉点距棘突中点的距离。
1.2.1.2测量水平面椎弓根螺钉植入角(transverse screw angle,TSA)TSA角即椎弓根螺钉植入时的外展角度。其具体测量方法为:a)CT扫描各椎体中选择横突前后径最大层面,该层面为通过进钉点的椎弓根长轴。b)两侧椎板汇合点与椎体后缘中点的连线为中央轴。c)上关节突顶点与椎弓根最狭窄处中点的连线为椎弓根轴线,此二线的夹角即为椎弓根螺钉植入时的外展角度。
1.2.1.3测量钉道长度并确定椎弓根钉长度首先测量椎体的前后径,取距离椎体前缘、椎体前后径的20%处做平行于椎体后缘的冠状线,经进钉点、沿椎弓根轴线中心至冠状线的连线即为钉道长度,即所需椎弓根螺钉的长度。
1.2.1.4手术过程改进组手术中通过特定器械,即自制胸腰椎椎弓根钉置入角度测量导向仪(见图2),该导向仪获国家实用新型专利,专利号:ZL 2012 20056748.X。按照术前测定的TSA角、进钉点及椎弓根螺钉进行置钉手术(见图3)。在置钉过程中C型臂透视侧位平行于椎体上终板进钉。但需注意在置入椎弓根螺钉前同样需要确认钉道未穿透椎弓根的四壁及椎体前壁,术后需要进行C型臂透视确认。
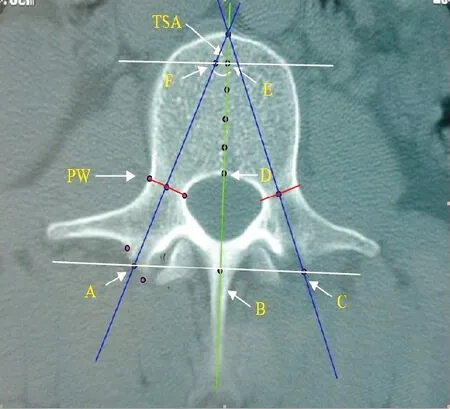
注:A、C点-为进钉点,位于双侧上关节突顶点的外侧,即关节突顶点与横突基底连线的中点。
BE连线-中央轴,即两侧椎板汇合点与椎体后缘中点的连线。
AC-两侧进钉点之间的距离。
FE线-距椎体前缘、椎体前后径20%的中央轴的垂线。
AB-进钉点与中央轴的距离。
AF-进钉钉道,其长度即为椎弓根螺钉的最佳长度。
TSA(transverse screw angle)-指椎弓根螺钉植入的外展角度。
PW(pedicle width)-椎弓根宽度
图1改进组(A组)手术路径示意图

图2 胸腰椎椎弓根钉植入角度测量导向仪
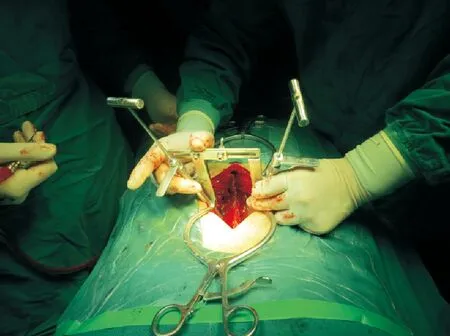
图3 术中操作大体图
1.2.2传统组(B组)的方法通过常规的椎弓根钉置入方法手术即为经验手术法。术前不进行常规数据测量、术中不需要特殊器械辅助进行手术。
1.3记录内容两组病例分别通过CT片评估A组和B组螺钉进钉深度、螺钉在椎弓根位置情况,两组病例术后均需进行CT扫描测量确认,具体指标包括以下几方面。
1.3.1椎弓根螺钉进钉深度的分级标准通过CT片评估A组和B组螺钉进钉深度比较,螺钉位于椎体内部未穿破上下终板,螺钉前缘达到椎体的80%以上但未穿过椎体前缘为优;以螺钉位于椎体内部未穿破上下终板,螺钉前缘达到椎体的60%~80%为良;以螺钉前缘未达到椎体60%、螺钉穿破上下终板或穿破椎体前缘为差。
1.3.2椎弓根螺钉在椎弓根内的位置的分级标准通过CT片评估A组和B组螺钉在椎弓根内的位置。椎弓根螺钉在椎弓根内的位置通过Andrew椎弓根螺钉CT位置分级标准进行分级[8-10]。Ⅰ级:椎弓根钉未穿破椎弓根皮质;Ⅱ级:椎弓根钉穿破椎弓根皮质且小于等于2 mm;Ⅲ级:椎弓根钉穿破椎弓根皮质且大于2 mm。
1.4统计学处理应用SPSS 19.0统计软件处理数据,χ2检验进行统计学分析。P<0.05为差异有统计学意义,P<0.01为差异有明显统计学意义。
2结果
117 例患者(544 例椎弓根螺钉)均顺利完成手术,均未出现明显神经损伤症状。2.1螺钉深度比较在螺钉深度比较中,A组优良率明显高于B组,两组间差异有明显统计学意义(P<0.01,见表2)。
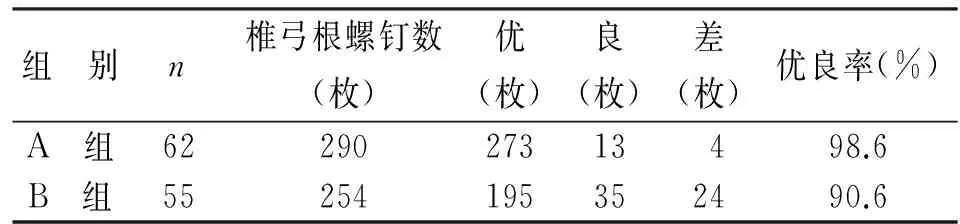
表2 CT片评估螺钉进钉深度比较
2.2螺钉位置比较螺钉位置Ⅰ级+Ⅱ级所占比例方面,A组所占百分比明显高于B组,两组间差异有明显统计学意义(P<0.01,见表3)。

表3 CT片评估螺钉在椎弓根位置
2.3典型病例典型病例为一36 岁女性患者,L1~2椎体压缩骨折。通过改进组手术流程给予T12、L3椎弓根钉内固定术。术后腰椎正侧位X线示椎弓根钉位置良好(见图4)。CT示L3椎体两侧椎弓根螺钉深度合适(为优)(见图5),螺钉在椎弓根的位置良好(Andrew椎弓根螺钉CT位置分级标准为Ⅰ级)。
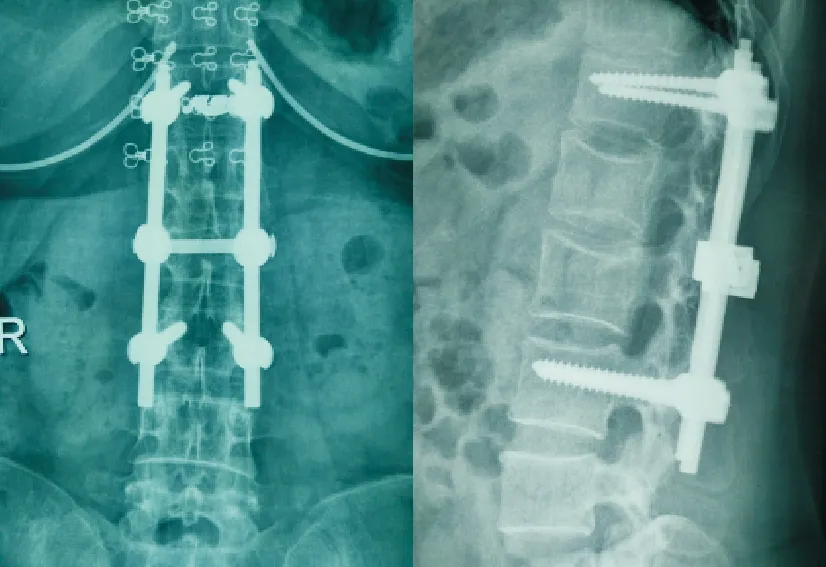
图4 术后腰椎正侧位X线示椎弓根钉位置良好

图5 CT示L3椎体两侧椎弓根螺钉深度合适(为优)
3讨论
3.1腰椎椎弓根置钉技术的应用经由椎弓根进行螺钉内固定的腰椎融合技术,是脊柱外科常用并且成熟的技术。其基本原理即为通过椎弓根这一生物力学“力核”从而达到三柱固定的作用。由于该方法能为融合节段提供可靠的稳定性,目前在临床应用广泛,并且被认为是治疗腰椎间盘退变性疾病的“金标准”[9-10]。该技术的关键在于椎弓根螺钉置入后在椎弓根的位置及其在椎体中的深度。对于螺钉在椎弓根位置,Ⅰ级为椎弓根钉未穿破椎弓根皮质,位置为优;Ⅱ级为椎弓根钉穿破椎弓根皮质且小于等于2 mm,位置尚可接受;Ⅲ级为椎弓根钉穿破椎弓根皮质且大于2 mm,为位置较差,容易引起神经根的刺激或神经损伤。
对于椎弓根螺钉进钉深度,目前尚无统一标准。苏敬阳等[11]认为螺钉进入椎体深度不够,如进钉深度达椎体的一半时,螺钉承受的应力增加,这种情况下则容易引起钉骨界面松动。故有学者[12]建议尽量增加螺钉进入椎体的深度,最好达到椎体前缘皮质下,以提高其在椎体内的固定强度。刘忠军[13]提出腰椎椎弓根螺钉进入椎体的合适深度以标准侧位片上进入椎体的80%为宜。故以此为依据,我们采取CT片评估螺钉进钉深度,以螺钉位于椎体内部、未穿破上下终板、螺钉前缘达到椎体的80%以上,但未穿过椎体前缘为优;以螺钉位于椎体内部、未穿破上下终板、螺钉前缘达到椎体的60%~80%为良;以低于椎体60%,或螺钉穿破上下终板,或穿破椎体前缘为差。
但是实际的螺钉置入过程中,经常出现由于置入的螺钉位置不良,从而出现一些并发症,如:螺钉穿破椎弓根,损伤脊髓、神经根;螺钉穿破椎体侧方和前缘,损伤到附近的大血管和脏器;螺钉置入深度不够或过长等。而并发症的后果很严重:轻则影响脊柱固定的强度,甚至出现固定的失败,继而手术失败;重则出现严重的神经损伤,造成患者难以恢复的损失。杨惠林等[14]报道在胸腰椎骨折治疗中,采用椎弓根钉内固定术中并发症为4%,其主要的原因为椎弓根钉位置不良,发生率为2.8%。因此,如何避免置钉过程中的椎弓根钉位置不良至关重要。
3.2预防胸腰椎椎弓根置钉位置不良的方法尝试对于如何能够避免出现椎弓根钉位置不良,国内外学者曾经进行了多种尝试。Myles等[15]通过将带有小珠的导针植入椎弓根然后摄片定位的方法进行手术,其手术判断的敏感度为100%,特异度为97%。Steinmann等[16]通过术前对椎体进行CT扫描,获取椎弓根轴角,术中根据该角将C型臂X线机倾斜并使椎弓根钉沿椎弓根纵轴置入,但该法手术医生遭受过多的X线辐射。Schwend等[17]采用双重目标辐射系统(dualr adiation tar geting system,DRTS)引导椎弓根螺钉植入,该法可使无经验的手术者接受较少的X线辐射,同时提高椎弓根螺钉植入的准确率,但需特殊的设备进行手术。国内谭军等[18]用钢丝环扎标本的椎弓根狭窄部,然后拍片定位的方法手术,证实了此方法的高度准确性,但手术过程复杂。吴占勇等[19]则应用椎弓根立体定位针法来提高椎弓根螺钉植入的准确性,但该方法仅仅依靠椎弓根中心一点定位,而经过一点有无数条直线,因此也有定位错误的可能。另外,在椎弓根螺钉内固定术中,计算机辅助导航技术是目前最准确的监测方法,其应用过程中需要昂贵的设备,因此其应用受到了很大的限制。综合以上的多种方法,虽然各有其优势,但亦有明显的不足,所以目前临床上并未广泛应用。
3.3本实验的实际意义本文改进组的置钉方法通过简单的流程改进,并加用简单的手术辅助器械即达到了提高置钉准确率的效果,其在螺钉进钉深度与螺钉在椎弓根的位置两个方面均比采用传统手术方法在准确率上有明显提高,差异有统计学意义(P<0.01)。
椎弓根钉置钉过程中出现并发症,究其原因在于手术中未能掌握好椎弓根钉进钉点、进钉角度和深度。传统组的方法主要依据手术者的经验在术中进行操作,如果手术时术中手感及手术状态不佳,或是置钉过程中稍有疏忽,则可能出现椎弓根螺钉的置入位置不佳或位置不良,轻则影响脊柱固定的稳定性,重则可能因椎弓根螺钉位置不良伤及附近脏器,产生严重不良后果。因此,对于手术医师来说,手术时如何能够减少术者手术状态对手术的影响至关重要。
本实验A组通过改进的手术操作流程,最大程度的规范了手术顺序,减少了术者手术状态对手术结果产生的影响,简化了手术操作、提高了置钉的准确性。在应用此流程的前提下,即使一名手术经验欠丰富的术者亦能进行准确的置钉。
本文改进组置钉流程可简单概括为“一测二定三查四估”。“一测”即为手术前通过CT测量,测量TSA角及测量钉道长度,通过测量在手术前即确定术中置钉时TSA角及置钉的深度,以避免在术中仅凭经验操作而产生并发症的可能。对于最佳的置钉深度,通常以标准侧位片上进入椎体的80%,并且不超过椎体前缘为宜。“二定”即为手术过程中采用定角度、定深度操作。关于定角度,可采用固定的手术辅助器械(如本文中所列的胸腰椎椎弓根钉置入角度测量导向仪)固定进钉时的TSA角,选用手术前确定钉道长度的螺钉进行手术操作,在此情况下只要进钉点正确即可精确的进行手术操作。“三查”为术中通过手感进行确认钉道是否位于椎弓根中,并通过C型臂进行检查椎弓根钉的位置及长度。“四估”即为手术后通过X线及CT复查椎弓根钉的置入情况,评估手术情况及效果。并且根据实际的置入结果,增加经验,以便下一次进行更好的操作。
本研究结果显示,采用本文所述的椎弓钉置钉流程进行置钉,能使手术过程更加程序化、精确化,最大程度避免椎弓根螺钉相关并发症。该方法简单易行,效果良好,适合在临床推广使用。
参考文献:
[1]邹德威.脊柱椎弓根螺钉的植入技术及RF手术要点[J].中国脊柱脊髓杂志,1994,10(5):227.[1]
[2]唐天驯,邱勇,朱国良,等.胸腰稚骨折的椎弓根短节段脊柱内固定器治疗[J].中华外科杂志,1989,27(5):272.[1]
[3]Roy-Camille R,Saillant G,Mazel C.Internal fixation of the lumbar spine with pedicle screw plate[J]Clin Orthop,1986(203):7-17.[1]
[4]West JL,Ogilvie JW,Bradford DS.Commplication of the variable screw plate pedicle screw fixation[J].Spine,1991,16(5):576.[1]
[5]Weinstein JN,Rydevik BL,Rauschning W.Anatomic and technical consideration of pedicle screw fixation[J].Clin Orthop,1992(284):34.[1]
[6]Jerosch J,Malms J,Castro WH,etal.Accuracy of pedicle screws following instrumented dorsal fusion of the lumbar spine[J].Z Orthop Ihre Grenzged,1992,130(6):479-483.[1]
[7]Sjiostrom L,Jacobsson O,Karlstrom G,etal.CT analysis of pedicle and screw tracts after implant remove in thoracolumbar fractures[J].J Spinal Disord,1993,6(3):225.[1]
[8]Esses SI,Saches BL,Dreyzin V.Commplications associated with the technique of pedicle screw fixation.A selected survey of ABS member[J].Spine,1993,18(15):2231-2238.[1]
[9]Christensen FB.Lumbar spinal fusion.Outcome in relation to surgicalmethods,choice of implant and postoperative rehabilitation[J].Acta Orthop Scand Suppl,2004,75(313):2-43.[1]
[10]Rutherford EE,Tarplett LJ,Davies EM,etal.Lumbar spine fusionand stabilization:hardware,techniques,and imaging appearances[J].Radiographics,2007,27(6):1737-1749.[1]
[11]苏敬阳,王朝君,冯骁勇.椎弓根螺钉内固定技术失误原因与对策[J].中国误诊学杂志,2004,11(4):1815-1816.[1]
[12]杨惠林,唐天驷,朱国良,等.钉杆角弓根内固定系统治疗胸腰椎骨折的研究[ J].中华骨科杂志,1995,15(9):570-572.[1]
[13]刘忠军.脊柱外科手术操作与技巧[M].北京:人民卫生出版社,2009:128-176.[1]
[14]杨惠林,唐天驷,朱国良,等.胸腰椎骨折患者经椎弓根内固定治疗中的失误和并发症的分析[J].中华骨科杂志,1996,16(6):356-359.[1]
[15]Myles RT,Fang B,Esses SI,etal.Radiographic Verification of Pedicle Screw Pilot Hole PIacement Using Kirshner Wires Versus Beaded Wires[J].Spine,1999,24(5):476-480.[1]
[16]Steinmann JC,Herkowitz HN,Kommos H,etal.Spinal pedicle fixation,confirm-Ation of an image-based technique for screw placement[J].Spine,1993,18(3):1856-1861.[1]
[17]Schwend RM,Dewire PJ,Kowalski TM.Accuracy of fuoroscopically assisted laser targeting of the cadaveric thoracic and lumbar spine to place transpedicular screws[J].J Spinal Disord,2000,13(5):412-418.[1]
[18]谭军,万年宇,左金良,等.胸腰段椎弓根螺钉准确植入方法的实验和临床研究[J].中国脊柱脊髓杂志,1996,6(3):99-102.[1]
[19]吴占勇,魏运栋,孙先泽,等.椎弓根立体定位针在椎弓根定位中的应用[J].中国矫形外科杂志,2001,8(7):713-714.
文章编号:1008-5572(2016)06-0535-04
中图分类号:R683.2
文献标识码:B
收稿日期:2015-10-14
作者简介:李国胜(1977- ),男,副主任医师,北京市房山区中医医院骨科,102400。
实用新型专利:胸腰椎椎弓根钉置入角度测量导向仪(ZL 201220056748.X);*本文通讯作者:边朝辉
