替加环素联合头孢哌酮/舒巴坦治疗耐药鲍曼不动杆菌颅内感染临床研究
2016-07-16陈红伟娄元华李小勇潘栋超解东成刘东升
陈红伟,娄元华,李小勇,潘栋超,解东成,刘东升
(中国医科大学航空总医院,北京 100012)
替加环素联合头孢哌酮/舒巴坦治疗耐药鲍曼不动杆菌颅内感染临床研究
陈红伟,娄元华,李小勇,潘栋超,解东成,刘东升
(中国医科大学航空总医院,北京100012)
[摘要]目的探讨替加环素联合头孢哌酮/舒巴坦治疗耐药鲍曼不动杆菌(DRAB)颅内感染的临床疗效及安全性。方法回顾性分析2014年1月—2015年4月某院脑脊液病神经外科收治的12例DRAB颅内感染患者,评价替加环素联合头孢哌酮/舒巴坦治疗DRAB颅内感染患者的临床疗效及安全性。结果替加环素联合头孢哌酮/舒巴坦抗感染治疗12~62 d(平均39.5 d),大多数患者临床症状、体征(包括体温、脑膜刺激征)等较治疗前均有明显改善,其中痊愈3例,显效5例,放弃或无效(死亡)4例。临床总有效率为66.67%(8/12),病死率33.33%(4/12),脑脊液细菌清除率为83.33%(10/12)。死亡原因:2例因脑外伤后脑干衰竭,1例因脑实质广泛感染,1例因治疗有效后停药致颅内感染复发、脑脓肿形成。治疗期间未发生明显不良反应。结论在保持脑脊液引流通畅的前提下,替加环素联合头孢哌酮/舒巴坦长程治疗能有效清除脑脊液DRAB,且具有良好的安全性。
[关键词]替加环素; 鲍曼不动杆菌; 头孢哌酮/舒巴坦; 颅内感染; 脑脊液
[Chin J Infect Control,2016,15(6):384-387,392]
耐药鲍曼不动杆菌(drug-resistantAcinetobacterbaumannii,DRAB)感染逐年增加,已成为临床抗感染领域的重大难题之一[1]。研究表明,替加环素是一种四环素类新型广谱抗菌药物,且其对DRAB所致的肺部感染和复杂性腹腔内感染有很好的疗效[1-2],但其对颅内感染的疗效和安全性国内外少有报道。本研究回顾性分析替加环素联合头孢哌酮/舒巴坦治疗DRAB颅内感染的临床疗效和安全性,现报告如下。
1资料与方法
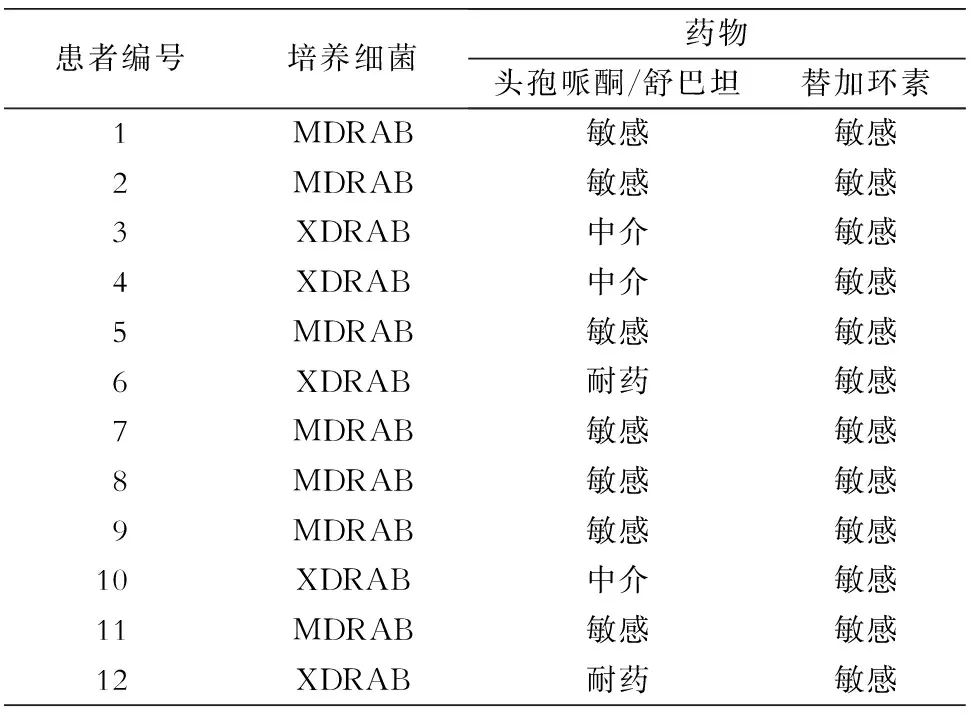
1.1一般资料选择2014年1月—2015年4月某院脑脊液病神经外科收治的12例DRAB颅内感染患者,所有患者均经脑脊液细菌学培养证实为DRAB,其中男性11例,女性1例;年龄18~66岁,平均37.5岁。原发疾病:重型颅脑外伤7例,脑出血3例,颅内肿瘤2例。12例患者均在外院发生颅内感染,颅内感染病因:开颅手术并切口脑脊液漏4例,开颅手术并脑室外引流3例,开颅手术并腰大池外引流2例,开颅手术并硬膜下血肿外引流、开颅术后继发脑积水行脑室腹腔分流术和开颅术后继发脑积水行内镜造瘘术各1例。入院时临床表现:神志昏迷者11例,嗜睡者1例;发热者(体温超过38.0℃)9例,体温正常者3例;脑膜刺激征阳性者12例。脑脊液外观呈淡黄色浑浊者9例,淡黄色脓性者3例,白细胞计数及蛋白质含量均高于正常值,糖含量低于正常值。脑脊液细菌药敏培养结果根据李春辉等[3]翻译的《MDR、XDR、PDR多重耐药菌暂行标准定义》进行分类:多重耐药鲍曼不动杆菌(MDRAB)7例,泛耐药鲍曼不动杆菌(XDRAB)5例。见表1。
1.2纳入标准(1) 脑脊液细菌培养DRAB阳性。(2)出现以下临床表现至少3项以上者:有头痛、呕吐等颅内压增高表现;脑膜刺激征阳性;体温>38.0℃,持续时间>3 d;血WBC>10×109/L,中性粒细胞>0.75;脑脊液蛋白含量>0.45 g/L,脑脊液与血中葡萄糖含量比值<0.5,脑脊液白细胞计数>8×106/L。本研究符合医学伦理学标准,经医院伦理委员会批准,患者或家属均知情同意。
表112例鲍曼不动杆菌感染患者脑脊液培养结果及耐药情况
Table 1CSF culture result and antimicrobial resistance ofAcinetobacterbaumanniicausing intracranial infection in 12 patients
患者编号培养细菌药物头孢哌酮/舒巴坦替加环素1MDRAB敏感敏感2MDRAB敏感敏感3XDRAB中介敏感4XDRAB中介敏感5MDRAB敏感敏感6XDRAB耐药敏感7MDRAB敏感敏感8MDRAB敏感敏感9MDRAB敏感敏感10XDRAB中介敏感11MDRAB敏感敏感12XDRAB耐药敏感
1.3治疗方法所有入组患者入院后常规行侧脑室外引流,并于治疗中保持脑室外引流管通畅;术后留取脑脊液进行细菌培养,结果均为DRAB,其中7例MDRAB均对头孢哌酮/舒巴坦、替加环素敏感;5例XDRAB均对替加环素敏感,其中3例为头孢哌酮/舒巴坦中介,2例对头孢哌酮/舒巴坦耐药。见表1。本组所有病例均对碳青霉烯类抗生素耐药,且无多粘菌素药敏结果(国内无多粘菌素)。根据脑脊液培养结果确认为鲍曼不动杆菌后,均给予替加环素首剂100 mg,之后50 mg静脉点滴(辉瑞制药公司生产的泰阁),1次/12 h,联合头孢哌酮/舒巴坦3 g静脉点滴(辉瑞制药公司生产的舒普深,剂型2∶1),1次/8 h进行治疗。
1.4观察指标观察记录患者治疗前后的症状、体征变化,用药疗程。每周定期留取脑脊液进行细菌培养、生化和常规检测,并常规监测患者血常规、肝肾功能。
1.5疗效判定依照国家卫生部2004年颁布的《抗菌药物临床应用指导原则》对临床疗效进行判定。痊愈:患者症状、体征、实验室及病原学检查结果均恢复正常;显效:病情好转,但上述4项中有1项未完全恢复正常;有效:病情有所好转、但不够明显;无效:病情无改善或加重。总有效=痊愈+显效+有效。细菌学疗效根据清除、未清除进行判定,分析患者治疗失败及死亡原因。
1.6安全性评价密切观察与用药相关的不良反应,如贫血、白细胞减少、血小板减少、肝肾毒性、腹泻、抽搐等,统计不良反应发生率。
2结果
2.1临床疗效替加环素联合头孢哌酮/舒巴坦进行抗感染治疗12~62 d(平均39.5d),大多数患者临床症状、体征(包括体温、脑膜刺激征)等较治疗前均有明显改善,其中痊愈3例,显效5例,放弃或无效(死亡)4例。临床总有效率为66.67%(8/12)。见表2。

表2 12例鲍曼不动杆菌颅内感染患者临床资料及疗效
CSF:脑脊液
2.2细菌学疗效12例患者治疗2周后,脑脊液细菌清除率为83.33%(10/12),但其中1例患者治疗12 d后因脑脊液培养阴性后要求停药,导致颅内感染复发(CSF细菌培养再次为鲍曼不动杆菌),脑脓肿形成。
2.3死亡原因死亡4例,其中放弃治疗在家死亡3例,在医院死亡1例,病死率为33.33%(4/12)。此4例患者经治疗后前期病情均有不同程度好转,其中2例考虑为重型颅脑损伤后脑干衰竭所致;1例因脑脊液细菌培养阴性后,未按医嘱坚持应用替加环素巩固治疗导致感染复发;1例虽未停药,但治疗后期出现脑组织广泛水肿加重,切除部分脑组织,亦培养出DRAB,考虑广泛脑实质感染所致。
2.4安全性评价感染治疗期间,所有患者未发生贫血、白细胞减少、血小板减少、腹泻、抽搐等不良反应,肝、肾功能均未见异常改变。
3讨论
颅内感染是颅脑术后常见高致残、致死的严重并发症[4],发生率为1%~10%[5]。近年来,病原菌的耐药率逐年上升,以及脑脊液细菌培养阳性率降低,导致颅内感染的治疗变得棘手。颅内感染主要发生于开颅术后、脑室外引流术后、重型颅脑损伤、脑脊液漏等,手术导致的血脑屏障破坏,重症颅脑损伤患者存在的免疫力缺陷是感染的重要原因[5-6]。本组病例均有开颅手术史,其中重型颅脑损伤患者7例,脑脊液漏4例。以往神经外科术后颅内感染一直以革兰阳性球菌为主,但近期有文献[7]报道,革兰阴性杆菌的发生率明显升高,占颅内感染的30%以上,可能与近年来临床更多重视革兰阳性球菌感染的预防相关。
DRAB是引起医院获得性颅内感染的常见致病菌,随着抗菌药物的升级和长期应用,以及住院时间的延长,鲍曼不动杆菌所致的颅内感染有不断增加的趋势[8]。Khan等[8]研究表明,鲍曼不动杆菌颅内感染治疗相当困难,病死率高达27%~70%。本组12例患者总病死率33.33%(4/12)。对于鲍曼不动杆菌颅内感染的治疗,习惯上首选碳青霉烯类抗生素,尤其是大剂量美罗培南作为初始治疗,但目前碳青霉烯类抗生素耐药率具有逐年增高的趋势[6],本组12例患者入院时碳青霉烯类抗生素耐药率高达100%,分析其原因可能与病例在外院均已经验性应用了大剂量、高级别抗菌药物有关。
多粘菌素被认为是治疗鲍曼不动杆菌颅内感染的有效药物,但因其存在肾毒性及尚未在国内上市等原因,临床上应用受到限制。本研究中,由于不能进行多粘菌素细菌药敏试验,故未推荐应用此药物。
替加环素是一种新型甘氨环素类抗菌药物,被美国食品药品管理局(FDA)批准用于成人复杂性腹腔内感染、复杂性皮肤及软组织感染、社区获得性肺炎[1]。但由于目前临床缺乏治疗多重耐药菌的有效药物,因此替加环素已被临床较多成功用于治疗肺部感染、泌尿系感染。然而,替加环素用于治疗颅内感染的研究国内外仍较少报道。替加环素可以通过外排泵及核糖体保护机制,避免细菌对四环素类药物产生耐药,对大多数耐碳青霉烯类鲍曼不动杆菌有较好的抗菌活性[9-10]。但由于替加环素组织分布广,脑脊液内浓度低,常需联合应用其他抗菌药物。舒巴坦为半合成的β-内酰胺酶抑制剂,可以通过结合不动杆菌中的PBP-2直接发挥杀菌活性,可作为治疗鲍曼不动杆菌感染的推荐药物[11]。因此,在替加环素基础上,联合舒巴坦复合制剂治疗DRAB颅内感染可能是一个较好的选择。邱炳辉等[12]静脉用替加环素联合舒巴坦治疗DRAB颅内感染4例,治愈2例。本研究中共纳入12例神经外科术后DRAB颅内感染患者,联合应用替加环素及头孢哌酮/舒巴坦后,脑脊液细菌清除率达83.33%(10/12),临床总有效率为66.67%(8/12)。结果表明,替加环素联合头孢哌酮/舒巴坦能有效清除脑脊液DRAB,疗效肯定。
《中国鲍曼不动杆菌感染诊治与防控专家共识》建议,对于DRAB颅内感染患者应联合、长程治疗,疗程往往需要4~6周[1]。本研究中死亡4例患者,其中1例为治疗12 d脑脊液细菌培养转阴、临床表现改善后停止应用替加环素,仅应用头孢哌酮/舒巴坦单药治疗,28 d后患者脑脊液再次培养DRAB,CT显示脑脓肿,最终家属放弃治疗。结果表明,长程、足量、联合应用敏感抗菌药物是有效治疗DRAB颅内感染的重要原则。
文献[13]报道,替加环素的主要不良反应是胃肠道症状、低血糖及凝血功能障碍等。但在本研究中,患者平均应用替加环素联合头孢哌酮/舒巴坦时间为39.5 d,未发生上述不良反应,肝、肾功能也均未见异常,提示此种治疗方案治疗DRAB颅内感染具有良好的安全性。
研究[14]表明,脑脊液通畅引流是有效控制颅内感染的必要条件。多数学者认为腰大池引流能更好的降低颅内感染的复发,但由于DRAB患者脑脊液多呈浑浊、含絮状物,甚至脓性,腰大池外引流管极易堵塞,更易增加感染概率。本组病例均采用脑室持续外引流,治疗过程中保持引流通畅。
综上所述,在保持脑脊液引流通畅的前提下,替加环素联合头孢哌酮/舒巴坦长程治疗,能有效清除脑脊液DRAB,且具有良好的安全性。但该研究由于样本量较少,存在一定的局限性。常规剂量替加环素脑脊液内浓度较低[1],对广泛脑实质感染的重症患者增加替加环素治疗剂量,能否起到积极作用,仍有待进一步研究。
[参 考 文 献]
[1]陈佰义,何礼贤,胡必杰,等. 中国鲍曼不动杆菌感染诊治与防控专家共识[J].中华医学杂志,2012,92(2):76-82.
[2]罗丹,郝刚,林思思,等. 替加环素临床耐药性的研究进展[J].中国临床药理学与治疗学,2015,20(4):466-468.
[3]李春辉,吴安华. MDR、XDR、PDR多重耐药菌暂行标准定义[J].中国感染控制杂志,2014,13(1):62-64.
[4]Golan E,Wong K,Alahmadi H,et al. Endoscopic sphenoid sinus drainage in Lemierre syndrome[J]. J Clin Neurosci,2014,21(2):346-348.
[5]Reichert MC, Medeiros EA, Ferraz FA. Hospital-acquired meningitis in patients undergoing craniotomy: incidence, evolution and risk factors[J]. Am J Infect Control,2002,30(3):158-164.
[6]崔向丽,林松,隋大立,等. 神经外科术后颅内感染的诊疗进展[J].中华神经外科杂志,2014,30(3):312-314.
[7]Srinivas D,Veena Kumri HB,Somanna S, et al. The incidence of postoperative meningitis in neurosurgery:an institutional experience[J]. Neurol India,2011, 59 (2):195-198.
[8]Khan FY,Abukhattab M,Baager K. Nosocomial postneurosurgicalAcinetobacterbaumanniimeningitis: a retrospective study of six cases admitted to Hamad General Hospital,Qatar[J]. J Hosp Infect,2012,80(2):176-179.
[9]Ruzin A,Keeney D,Bradford PA. AdeABC multidrug efflux pump is associated with decreased susceptibility to tigecycline inAcinetobactercalcoaceticus-Acinetobacterbaumanniicomplex [J]. J Antimicrob Chemother,2007, 59 (1):1001-1004.
[10] 邵海连,汪定成,郭静,等.多重耐药鲍曼不动杆菌体外抗菌活性分析[J].中国感染控制杂志,2014,13(3):138-140.
[11] Lode HM. Rational antibiotic therapy and the position of ampicillin / sulbactam [J]. Int J Antimicrob Agents,2008, 32(1):10-28.
[12] 邱炳辉,漆松涛,曾浩,等. 神经外科ICU耐药鲍曼不动杆菌颅内感染的治疗[J]. 中华神经外科杂志,2014,30(6):586-588.
[13] 李昱霖, 梁志欣, 王彬,等. 替加环素不良反应回顾性分析[J].中国药物应用与监测,2014,11(4):111-114.
[14] 罗红伟,甘渭河,甘斌. 脑室内、鞘内应用抗生素联合脑脊液外引流治疗重症颅内感染[J]. 神经疾病与精神卫生,2012,12(6):606-608.
(本文编辑:左双燕)
Clinical study of tigecycline combined with cefoperazone/sulbactam for treatment of intracranial infection with drug-resistantAcinetobacterbaumannii
CHENHong-wei,LOUYuan-hua,LIXiao-yong,PANDong-chao,XIEDong-cheng,LIUDong-sheng
(AviationGeneralHospitalofChinaMedicalUniversity,Beijing100012,China)
[Abstract]ObjectiveTo evaluate clinic efficacy and safety of tigecycline combined with cefoperazone/sulbactam for treatment of intracranial infection with drug-resistantAcinetobacterbaumannii(DRAB).Methods12 patients with DRAB intracranial infection admitted in a department of neurosurgery between January 2014 and April 2015 were analyzed retrospectively, clinic efficacy and safety of tigecycline combined with cefoperazone/sulbactam for treatment of DRAB intracranial infection were evaluated. ResultsAfter patients received tigecycline combined with cefoperazone/sulbactam for 12-62 days(39.5 days on average), clinical symptoms and signs(including body temperature, signs of meningeal irritation)of most patients were significantly improved compared with before treatment,3 cases were cured, 5 were markedly effective, 4 abandoned or ineffective(death). The overall effective rate was 66.67%(8/12),mortality was 33.33%(4/12);bacterial clearance rate of cerebrospinal fluid (CSF) was 83.33%(10/12). Causes of death: 2 were with failure of brain stem following craniocerebral trauma,1was extensive parenchymal infection,1was recurrence of intracranial infection and formation of brain abscess after withdrawing antimicrobial agents. No significant adverse reaction occurred during the treatment period. ConclusionOn the basis of keeping CSF drainage unobstructed, long course treatment of tigecycline combined with cefoperazone/sulbactam can effectively eliminate DRAB from CSF, and has a good safety.
[Key words]tigecycline;Acinetobacterbaumannii;cefoperazone/sulbactam;intracranial infection;cerebrospinal fluid
[收稿日期]2015-10-26
[作者简介]陈红伟(1981-),男(汉族),河北省任丘市人,主治医师,主要从事颅内感染与脑积水分流术后并发症的预防与治疗研究。 [通信作者]李小勇E-mail:lixiaoyong9500@126.com
DOI:10.3969/j.issn.1671-9638.2016.06.005
[中图分类号]R181.3+2
[文献标识码]A
[文章编号]1671-9638(2016)06-0384-05
·论著·
